第九节 弥散性血管内凝血
学习提纲
一、概述
(一)概念
弥散性血管内凝血(disseminated intravascular coagulation,DIC)是一种发生在许多疾病基础上,由致病因素激活凝血系统,导致全身微血栓形成,凝血因子和血小板被大量消耗并继发纤溶亢进,引起全身出血及微循环衰竭的综合征。
特点:(1)广泛的微血栓(2)低纤维蛋白原血症(3)微循环障碍,临床表现:出血、休克、器官损害、溶血。
(二)中医范畴
“血证”
二、西医病因病理
(一)病因与发病机制
病因:
1.感染性疾病,2.恶 性肿瘤,3.组织损伤,4.产科疾病等。
发病机制:
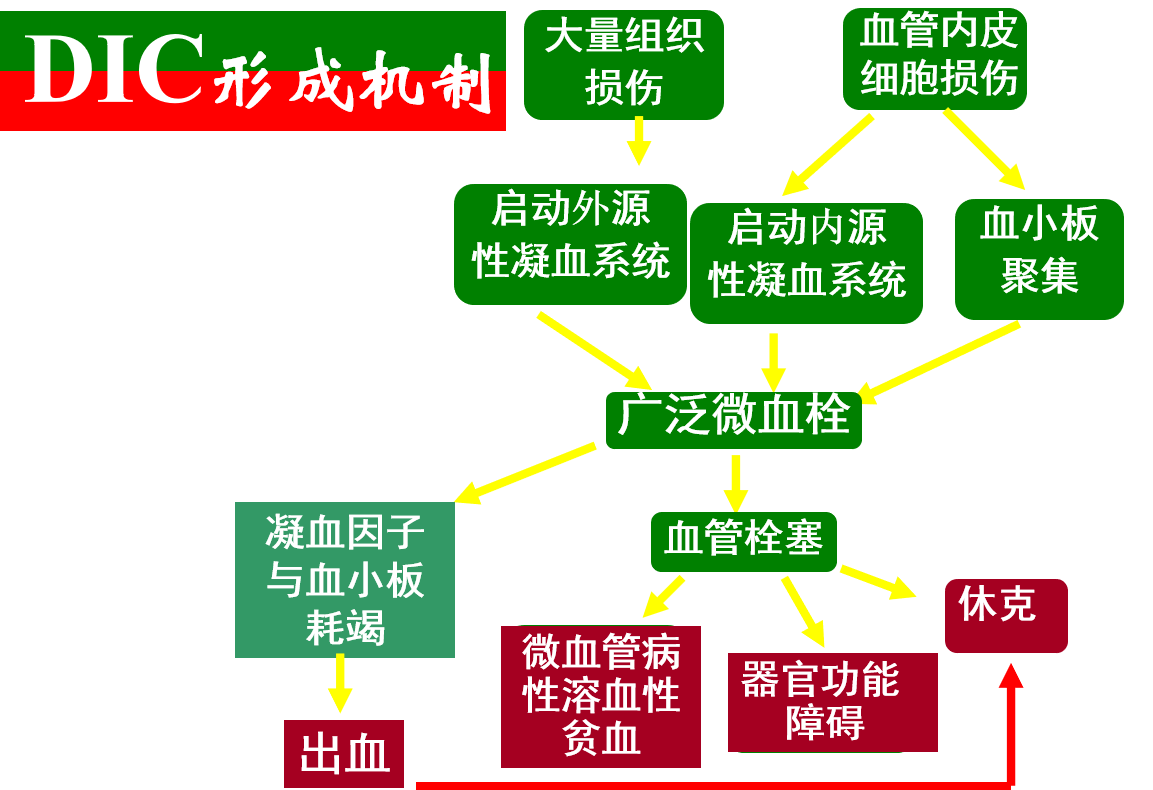
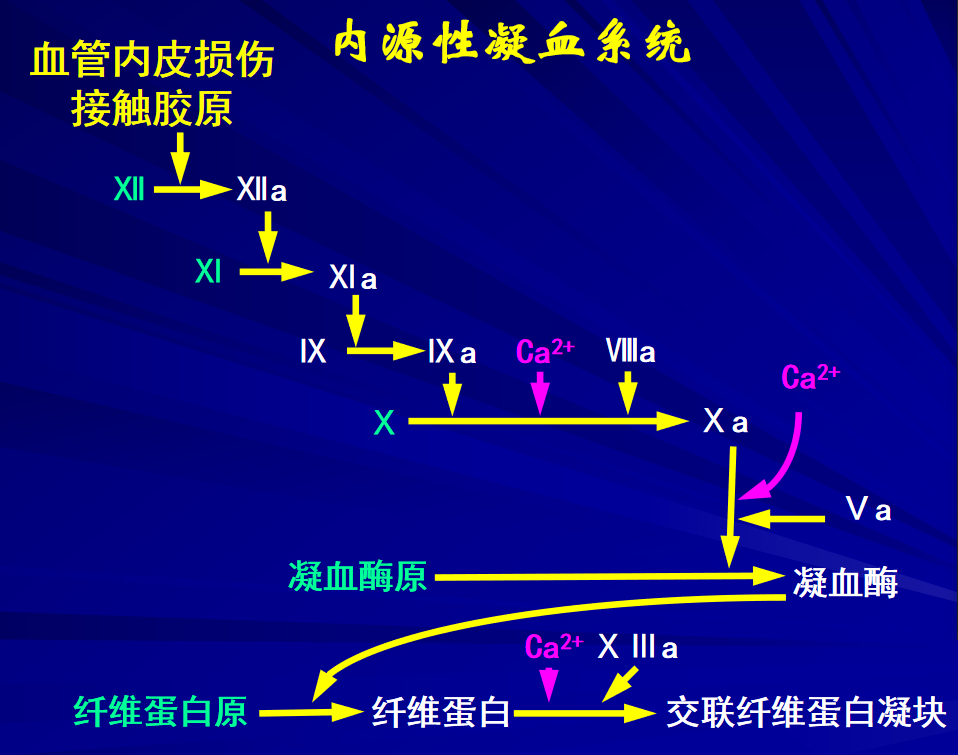
1.血管内皮细胞损伤
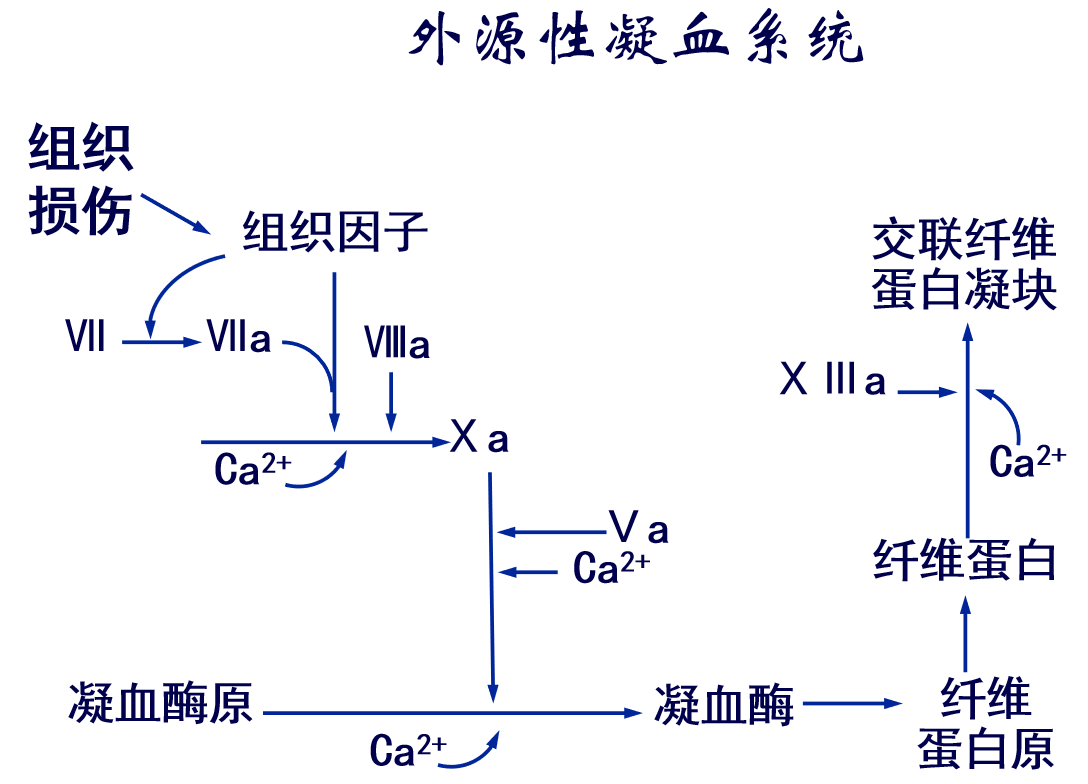
2.大量组织因子进入血液
3.血细胞受损
血小板、红细胞、白细胞等血细胞破坏,使其释出类似 组织因子的磷脂类物质,激活内源性或外源性凝血系统。血小板损伤, 可诱发血小板聚集及释放反应,通过多种途径激活凝血机制。
4.外源性促凝物质进入血液
损伤血管内皮、组织、红细胞及血小板, 诱发DIC;同时,还可以作为一种凝血反应激活物直接作用于凝血因 子,引起微血栓的形成。
5.纤溶系统激活
上述致病因素通过直接或间接方式激活纤溶系统,致凝血-纤溶平衡进一步失调。
DIC的发展过程按其病理 生理学变化大体上可分为三期:
高凝血期、消耗性低凝血期、继发性纤溶亢进期。
(二)病理
微血栓形成是DIC基本和特征性病理变化,发生部位广泛,主要为纤维蛋白血栓及纤维蛋白-血小板血栓。早期为高凝期,继而为消耗性低凝 期,最后发展为纤溶亢进期,且一般有微循环障碍。
三、临床表现
1.出血倾向
多见于皮肤、黏膜、伤口及穿刺部位;
其次为某些内脏出 血,如咯血、呕血、尿血、便血、阴道出血,重者可发生颅内出血。
2.休克或微循环衰竭
一过性或持续性血压下 降
肾、肺、大脑等器官功能不全。
3.微血管栓塞
浅层栓塞:皮肤发绀,进而发生坏死、脱落,黏膜损伤。
深部器官栓塞:肾、肺、脑等脏器,
4.微血管病性溶血
进行性贫血。
发热,皮肤、巩膜黄染,血红蛋白尿等。
外周血出现较多的红细胞碎片或(和)畸形红细胞。
5.引起DIC的各种原发性疾病的临床表现 。
四、实验室检查
超过 90%的患者通过血小板计数、活化的部分凝血活酶时间(APTT)、凝血酶 原时间(PT)、纤维蛋白原(FIB)定量、血浆鱼精蛋白副凝固试验(3P试验) 纤维蛋白降解产物(FDP)及D-二聚体检查可确诊。
1.有关消耗性凝血障碍的检查
(1)血小板计数
约95%的病例有血小板减少,<100×10 9 /L
(2)凝血酶原时间(PT)及活化的部分凝血活酶时间(APTT)测定
APTT的测定比PT更敏感。如两者同 时延长DIC的可能性更大。
(3)纤维蛋白原测定
70%的病例纤维蛋白原<1.5g/L,动 态观察有助于诊断。
2.有关纤维蛋白溶解亢进的检查
(1)凝血酶时间测定
凝血酶时间往往延长,受肝素的影响。
(2)血浆蛇毒致凝时间
不受肝素的影响。
(3)纤维蛋白降解产物的检查
血清FDP﹥20mg/L
(4)3P试验及乙醇胶试验
两者主要用以检出血浆中的可溶性纤维蛋白单体。同时进行,则诊断价值较大。
(5)D-二聚体
D-二聚体升高表明体内有纤维蛋白形成及继发性纤溶,其 敏感性和特异性均较高,是目前诊断DIC最有价值的指标之一。
3.有关微血管病溶血的检查
血涂片中的破碎红细胞﹥2%
五、诊断与鉴别诊断
(一)诊断要点:记忆方法:原病+表现(出血+微衰、休克+微栓+抗凝有效)+检查(小板、纤原低+3P阳、FDP高+凝时长)
1.存在易于引起DIC的基础疾病 有原发病基础。
2.具备下列两项以上临床表现 ①突发性反复、严重出血或多发性出血 倾向;②不易用原发病解释的微循环衰竭或休克;③多发性微血管栓塞 的症状和体征,如皮肤、皮下、黏膜栓塞性坏死及与原发病不符合的急 性肾、肺、脑等脏器功能不全;④抗凝治疗有效。
3.实验室检查有下列三项以上异常 ①血小板计数低于100×10 9 /L,或呈 进行性下降,肝病、白血病患者血小板低于50×10 9 /L;②纤维蛋白原低于1.5g/L,或高于4g/L,并进行性下降,白血病及其他恶性肿瘤小于 1.8g/L,肝病小于1.0g/L;③3P试验阳性,或FDP高于20mg/L,肝病FDP 大于60mg/L,或D-二聚体升高或阳性;④PT缩短或延长3秒以上,肝病 PT延长5秒以上,或APTT缩短或延长10秒以上。
(二)鉴别诊断
1.重症肝炎
①临床鉴别:微循环衰竭\出血\肝外脏器功能障碍\黄疸
②实验室检查鉴别:
重症肝炎时3P试验、血清FDP测定一般均正常;而DIC患者中70%左右3P试验阳性,95%以上的病例有FDP升高。
2.原发性纤维蛋白溶解症
实验室检查血小板计数一般正常或轻度减少,3P试验或乙醇 胶试验始终阴性。若治疗得当,用纤维蛋白溶解抑制剂治疗效果显著, 但单用肝素无效。
六、西医治疗
1.治疗基础疾病及消除诱因
2.抗凝治疗
(1)肝素钠
急性DIC每日10000~30000U,一般每日12500U左右,每6小时 用量不超过5000U,静脉点滴,根据病情可连续使用3~5天。
(2)低分子肝素
75~150IUAXa(抗活化X因子国际单位)/(kg·d),皮下注射,连用3~5天。
把握适应症与禁忌症
肝素监护最常用者为APTT,正常值为(40±5)秒,肝素治疗使其延长为 正常值的1.5~2倍为最佳剂量。肝素过量可用鱼精蛋白中和,鱼精蛋白 1mg可中和肝素100U。低分子肝素无需严格监测。
3.补充血小板及凝血因子
(1)新鲜血浆
优于全血,凝血因子含量较全血增加1倍。每次 10~15mL/kg,需肝素化,新鲜全血已少用。
(2)血小板悬液
血小板计数低于20×10 9 /L,疑有颅内出血或其他危及生 命之出血者,需输入血小板悬液。
(3)纤维蛋白原
首次剂量2~4g,静脉滴注。24小时内给予8~12g,可使血 浆纤维蛋白原升至1g/L。纤维蛋白原半衰期较长,一般每3天用药1次。
(4)FⅧ及凝血酶原复合物
偶在严重肝病合并DIC时考虑应用。
4.纤溶抑制药物
临床一般不用,仅适用于:①DIC的基础病因及诱发因素 已经去除或控制;②有明显纤溶亢进的临床及实验室证据;③DIC晚 期,继发性纤溶亢进已成为迟发性出血的主要原因。常用的药物有氨基 己酸(EACA)、氨甲苯酸(PAMBA)、抑肽酶等。
5.溶栓疗法 因DIC形成微血栓,多伴有纤溶亢进,原则上不使用。
6.其他治疗
糖皮质激素
①基础 疾病需糖皮质激素治疗者;②感染中毒性休克并DIC已经抗感染治疗 者;③并发肾上腺皮质功能不全者。积极抗休克治疗,纠正酸碱、水电 解质平衡紊乱。
七、中医病因病机
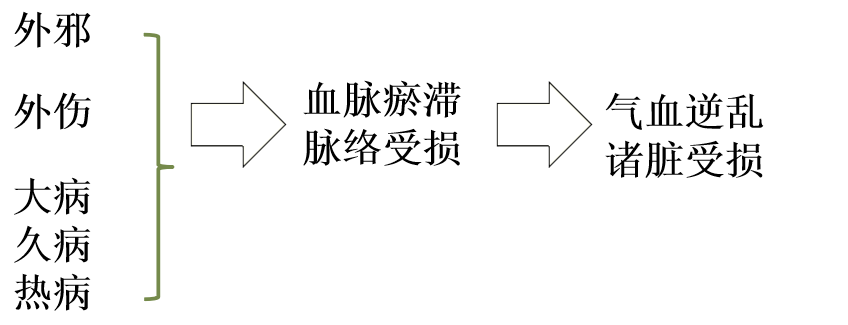
病位:血脉,与心、肝、脾相关
基本病机:血脉瘀滞,脉络损伤,气血逆乱,诸脏同病。
八、辨证论治
热入营血证--清热凉血化瘀--犀角地黄汤
瘀滞脉络证--行气化瘀通络--血府逐瘀汤
气虚血瘀证--益气活血化瘀--补阳还五汤
阴虚夹瘀证--补阴化瘀--圣愈汤
阳虚血瘀证--温阳化瘀--回阳救急汤


