今天我们学习高血压病,首先复习什么事高血压?血液对血管壁产生压力即是血压,取决于左心室射血多少及血管的粗细(周围血管阻力),这是血压形成的机制。那门同学们想一想,当血压升高时,根据它的生成原理,有几种降低血压的方式呢?明白这些,也就是后面介绍给大家的五大类高血压降压药物的作用机制。
一、概述
高血压(hypertension)是以体循环动脉压增高为主要表现的临床综合征;收缩压≥140mmHg,或舒张压≥90mmHg;是最常见的心血管疾病。在绝大多数患者中,高血压的病因不明,称之为原发性高血压,占总高血压患者的95%以上;在不足5%的患者中,血压升高是某些疾病的一种临床表现,本身有明确而独立的病因,称为继发性高血压。
原发性高血压,又称高血压病,患者除了可引起高血压本身有关的症状以外,长期高血压还可成为多种心血管疾病的重要危险因素,并影响重要脏器如心、脑、肾的功能,最终可导致这些器官的功能衰竭,迄今已是心血管疾病死亡的重要原因之一。
高血压病与中医“风眩”相似,根据相关临床症状亦可归属于“眩晕”、“头痛”、“中风”等范畴。
二、病因病理
(一)西医病因病理
高血压病的病因尚不十分清楚,目前比较一致认为是由于多种后天因素使血压的调节失代偿所致,具有一定的遗传背景。
病因病理
1、血压调节机制失代偿
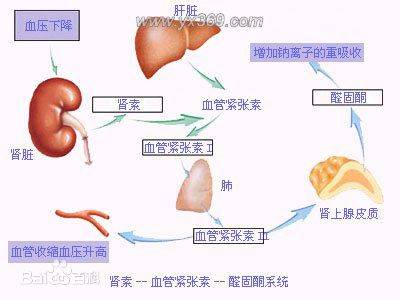
血压的高低主要决定于心排血量及体循环的周围血管阻力。心排血量随体液容量的增加、心率的增快及心肌收缩力的增强而增加;血压的急性调节主要通过压力感受器及交感神经活动来实现;慢性调节则主要通过肾素-血管紧张素-醛固酮系统及肾脏对体液容量的调节来完成。如上述调节机制失去平衡即会导致高血压。
2、遗传因素
高血压病有群集于某些家族的倾向,提示其有遗传学基础或伴有遗传生化异常。双亲均有高血压的正常血压子女,以后发生高血压的比例增高。动物实验也筛选出遗传性高血压大鼠株-自发性高血压大鼠(SHR),证实高血压病可能与遗传有关。
3、精神神经系统
交感神经活动增强是高血压发病机制中的重要环节。
4、钠潴留
高钠饮食可使某些体内有遗传性钠运转缺陷的患者血压升高。钠摄入过多可使水、钠潴留,血容量增多、心输出量增加,以致血压升高。由于血管平滑肌细胞内钠离子水平增高,可使细胞内钙离子水平增高,使小动脉收缩,外周阻力增加,参与高血压的发生。再次,心钠素增高,影响钠排出也参与高血压的形成。
5、血管内皮功能受损
血管内皮通过代谢、生成、激活和释放各种血管活性物质而在血液循环、心血管功能的调节中起着极为重要的作用。若其功能受损,则有可能导致血压升高。
舒血管物质:PGI2、EDRF、ON
缩血管物质:ET-1、AT-Ⅱ
6、胰岛素抵抗
胰岛素抵抗在高血压发病机制中的具体意义尚不清楚,但胰岛素的以下作用可能与血压升高有关:(1)使肾小管对钠的重吸收增加。(2)增强交感神经活动。(3)使细胞内钠、钙浓度增加。(4)刺激血管壁增生肥厚。
7、其他
缺少运动、肥胖、吸烟、过量饮酒、低钙、低镁及低钾等都与高血压有关。
病理
高血压早期仅表现为心排血量增加和全身小动脉张力的增加,并无明显病理学改变。高血压持续及进展即可引起全身小动脉病变,表现为小动脉玻璃样变、中层平滑肌细胞增殖、管壁增厚、管腔狭窄。血管重建,使高血压维持和进展,并进而导致重要靶器官如心脑肾缺血损伤。同时,高血压可促进动脉粥样硬化的形成及发展,该病变主要累及中、大动脉。
(二)中医病因病机
病因:
本病形成的主要原因有情志失调、饮食不节、久病过劳及先天禀赋不足等。
1、情志失调
过度恼怒,情志失调,肝气郁结,化火上逆,或伤肾阴,阴虚阳亢;长期忧思伤脾,脾失健运,化湿生痰,痰浊上扰,蒙蔽清窍。《内经》:“诸风掉眩,皆属于肝。”《证治汇补》也说:“七情所伤,脏气不平,郁而生涎,结而为饮,随气上逆,令人眩晕。”
2、饮食所伤
饥饱无度,或过食肥甘,过量饮酒,损及脾胃,脾失健运,酿生痰湿,痰浊上扰,清窍受蒙,而致头晕。
3、久病过劳
久病不愈,过度劳倦,房劳过度,伤及肾精,阴阳失于平衡,脏腑功能紊乱,髓窍失养而致头晕。
4、先天禀赋不足
先天禀赋不足,体质虚弱,正气亏虚,体内阴阳失衡,或受体于父母,阴阳紊乱,导致本病。
在上述因素的作用下,机体脏腑、经络、气血功能紊乱,阴阳失去制约,清窍失聪,形成了以头晕、头痛为主要表现的高血压病。
病机:
本病的主要病机有肝阳上亢、痰湿中阻、瘀血阻络、肝肾阴虚、肾阳虚衰等。
1、肝阳上亢
肝为风木之脏,内寄相火,体阴而用阳,主升主动。肝主疏泄,依赖肾精充养,素体阳盛,肝阳偏亢,日久化火生风,风升阳动,上扰清窍,则发眩晕。长期忧郁恼怒,肝气郁结,气郁化火,肝阴暗耗,阴虚阳亢,风阳升动,上扰清窍,发为眩晕。《类证治裁》:“头为诸阳
之汇,阳升风动,上扰巅顶……耳目为清空之窍,风阳眩沸,斯眩晕作焉。”
2、痰湿中阻
脾主运化水谷,为生痰之源。若嗜酒肥甘,饥饱无常,或思虑劳倦,伤及于脾,脾失健运,水谷不化生精微,聚湿生痰,痰浊上扰,蒙蔽清窍,发而为眩。《丹溪心法》:“头眩,痰挟气虚并火,治痰为先……无痰不作眩
3、瘀血阻络
久病入络,随着病情的迁延不愈,日久殃及血分,血行不畅,瘀血内停,滞于脑窍,清窍失养,发为眩晕。明.虞抟《医学正传》中有“因瘀致眩”之说。
4、肝肾阴虚
肝藏血,肾藏精,肝肾同源。肝阴不足可导致肾阴不足,肾水不足亦可引起肝阴亏乏。肝阳上亢日久,不但耗伤肝阴,亦可损及肾水。素体肾阴不足或纵欲伤精,肾水匮乏,水不涵木,阳亢于上,清窍被扰而作眩晕。
5、肾阳虚衰
久病体虚,累及肾阳,肾阳受损或阴虚日久,阴损及阳,导致肾阳虚衰,髓海失于涵养,而见眩晕等。
主要病理环节为风、火、痰、瘀、虚,与肝、脾、肾等脏腑关系密切。
病机性质为本虚标实,肝肾阴虚为本,肝阳上亢,痰浊内蕴为标。病机除了以上5个方面,还有冲任失调、气阴两虚、心肾不交等,在临床中可参照辩证。
三、临床表现
1、一般表现
高血压病通常起病缓慢,早期常无症状,偶于体格检查时发现血压升高,少数患者则在发生心脑肾等并发症后才被发现。
高血压患者可有头痛、眩晕、气急、疲劳、心悸、耳鸣等症状,但并不一定与血压水平相关。
体检时可听到主动脉瓣第二心音亢进、主动脉瓣区收缩期杂音或收缩早期喀喇音。长期持续高血压可有左心室肥厚并可闻及第四心音。
临床表现
高血压病初期只是在精神紧张、情绪波动后血压暂时升高,随后可恢复正常,以后血压升高逐渐趋于明显而持久,但一天之内白昼与夜间血压水平仍可有明显的差异。
高血压病后期的临床表现常与心、脑、肾功能不全或器官并发症有关。
2、并发症
血压持久升高可有心、脑、肾、血管等靶器官损害。
(1)心:左心室长期面向高压工作可致左心室肥厚、扩大,最终导致充血性心力衰竭。高血压可促使冠状动脉粥样硬化的形成及发展并使心肌氧耗量增加,可出现心绞痛、心肌梗死、心力衰竭及猝死。
(2)脑:长期高血压可形成小动脉的微动脉瘤,血压骤然升高可引起破裂而致脑出血。高血压也促进脑动脉粥样硬化发生,可引起短暂脑缺血发作及脑动脉血栓形成。血压极度升高可发生高血压脑病,表现为严重头痛、恶心、呕吐及不同程度的意识障碍、昏迷或惊厥,血压降低即可逆转。
(3)肾:长期持久血压升高可致进行性肾硬化,并加速肾动脉粥样硬化的发生,可出现蛋白尿、肾功能损害,但肾衰竭并不常见。
3、高血压危重症
(1)恶性高血压
多见于中青年。发病急骤,血压显著升高,舒张压≥130mmHg,头痛、视力减退、视网膜出血、渗出和视神经乳头水肿。肾功能损害明显,出现蛋白尿、血尿、管型尿,迅速发生肾功能不全。如不及时治疗,可因肾功能衰竭、心力衰竭或急性脑血管病死亡。
(2)高血压危象
由于交感神经活动亢进,在高血压病程中可发生短暂收缩压急剧升高(可达260mmHg),也可伴舒张压升高(120mmHg以上)。同时出现剧烈头痛、心悸、气急、烦躁、恶心、呕吐、面色苍白或潮红、视力模糊等。控制血压后可迅速好转,但易复发。
临床表现
(3)高血压脑病
多发生在重症高血压患者,多见严重头痛、呕吐、意识障碍,轻者仅有烦躁、意识模糊,或者一过性失明、失语、偏瘫等。严重者发生抽搐、昏迷。可能为血压升高,超过脑血管调节极限,脑血管波动性扩张,脑灌注过多,血管内液体渗入脑组织,引起脑水肿及颅内血压升高。
四、实验室及其他检查
1、尿常规
早期正常,随着病程延长可见少量蛋白、红细胞、透明管型等,提示有肾功能损害。
2、肾功能
早期肾功能指标可无异常,肾实质损害逐渐加重可见血肌酐、尿素氮和尿酸升高,内生肌酐清除率降低,浓缩及稀释功能减退。
3、血脂
血清总胆固醇、甘油三酯及低密度脂蛋白增高,高密度脂蛋白降低。
4、血糖、葡萄糖耐量试验及血浆胰岛素测定
部分病人有空腹血糖升高、餐后2小时血糖及血胰岛素增高。
5、眼底检查
根据Keith-Wagener眼底分级法,大多数患者仅为Ⅰ 、Ⅱ级变化 ,3级高血压患者可有Ⅲ 级眼底变化。
补充
Keith-Wagener眼底分级法,其分级标准如下:
Ⅰ级,视网膜动脉变细、反光增强;
Ⅱ级,视网膜动脉狭窄、动静脉交叉压迫
Ⅲ级,上述血管病变基础上有眼底出血、棉絮状渗出;
Ⅳ级,上述基础上出现视神经乳头水肿。
6、胸廓X线检查
可见主动脉弓迂曲延长,升、降部可扩张,左心室肥大。左心衰竭时有肺淤血。
7、心电图、超声心动图
心电图见左室肥大并劳损图形,超声心动图可见主动脉内径增大、左室肥大,亦可反映心功能异常。
8、动态血压监测(ABPM)
可客观的反映24小时内实际血压水平,测量各时间段血压的平均值。 ABPM可以诊断“白大衣性高血压”;判断高血压的严重程度,了解其血压变异度和血压昼夜节律,严重高血压患者的昼夜节律可消失;指导和评价降压治疗;诊断发作性高血压或低血压。
五、诊断与鉴别诊断
1、诊断
(1)必须以非药物状态下两次或两次以上非同日的血压测量值(每次不少于3次读数,取平均值)均符合高血压的诊断标准,并排除继发性高血压,则可诊断为高血压病。
诊断与鉴别诊断
(2)目前国内诊断标准采用2004年中国高血压联盟的诊断标准
注:当收缩压和舒张压分属于不同级别时,以较高的分级为准。
诊断与鉴别诊断
(3)高血压诊断
应包括心血管危险因素、靶器官损害与相关临床情况的评估。
2、鉴别诊断
(1)肾实质病变
①急性肾小球肾炎:起病急骤,发病前1~3周多有链球菌感染史,有发热、水肿、血尿等表现。尿常规检查可见蛋白、红细胞和管型,血压为一过性升高。青少年多见。
②慢性肾小球肾炎:由急性肾小球肾炎转变而来,或无明显急性肾炎史,而有反复浮肿、明显贫血、血浆蛋白低、氮质血症,蛋白尿出现早而持久,血压持续升高。
(2)肾动脉狭窄
有类似恶性高血压的表现,药物治疗无效。一般可见舒张压中、重度升高,可在上腹部或背部肋脊角处闻及血管杂音。大剂量断层肾盂造影、放射性核素肾图及B超有助于诊断。肾动脉造影可明确诊断。
(3)嗜铬细胞瘤
嗜铬细胞间歇或持续释放过多肾上腺素、去甲肾上腺素、多巴胺。
可出现阵发性或持续性血压升高,阵发性血压升高时还可伴心动过速、出汗、头痛、面色苍白等症状,历时数分钟或数天,一般降压药无效,发作间隙血压正常。血压升高时测血或尿中儿茶酚胺及其代谢产物香草基杏仁酸(VMA)有助于诊断,超声、放射性核素及CT、MRI对肾脏部位检查可显示肿瘤部位而确诊。
(4)原发性醛固酮增多症
肾上腺皮质增生或肿瘤分泌过多的醛固酮,导致水钠潴留所致,女性多见。以长期高血压伴顽固性低血钾为特征,可有多饮、多尿、肌无力、周期性麻痹等。血压多为轻、中度升高。实验室检查有低血钾、高血钠、代谢性碱中毒、血浆肾素活性降低。血尿醛固酮增多,尿钾增多。安体舒通试验阳性具有诊断价值。超声检查、放射性核素、CT、MRI可确定肿瘤部位。
(5)库欣征
又称皮质醇增多症。患者除有高血压之外还有满月脸、水牛背、向心性肥胖、毛发增多、血糖升高等,诊断一般不难。24小时尿中17-羟类固醇,17-酮类固醇增多,地塞米松抑制试验或肾上腺素兴奋试验有助于诊断。颅内蝶鞍X线检查、肾上腺CT扫描及放射性碘化胆固醇肾上腺素扫描可定位诊断。
六、治 疗
(一)治疗思路
高血压病一经确诊就必须给予长期不间断治疗。
治疗目标:有效的使血压降至正常范围,以及防止靶器官损害,最大限度的减少心脑血管及肾脏并发症,降低病死率和病残率。只要正确选择药物、正规治疗,就能有效的控制血压。
对于低度危险组及中度危险组的早期患者可以考虑用中医治疗。
中度危险组的后期病人及高度危险组患者,则予中西医结合的方法治疗。
一些长期服用西药的病人,在夏季可以用中药来维持。部分患者在西药控制血压后, 也可以使用中药予以维持治疗。在使用西药的同时使用中药,一方面可以控制血压,另一方面还能有效的预防靶器官损害,改善临床症状,提高生活质量。
低度危险组:高血压1级,不存在上述危险因素,这类病人的治疗以改善生活方式的非药物治疗为主。半年后无效,再以药物治疗。
中度危险组:高血压1级伴1~2个危险因素或高血压2级不伴有或不超过2个危险因素,治疗除改善生活方式外,给予药物治疗。
高度危险组:高血压1~2级伴至少3个危险因素或靶器官损害或糖尿病患者,以及3级高血压者,必须药物治疗。
极高危险组:高血压3级伴有1个以上危险因素或靶器官损害或相关临床疾病,或高血压1~2级伴有相关的临床疾病等,必须尽快给予强化治疗。
(二)非药物治疗
1级高血压如无糖尿病、靶器官损害以此为主治疗。其他各级高血压亦需注意非药物治疗。
(三)药物治疗—五大类抗高血压药物
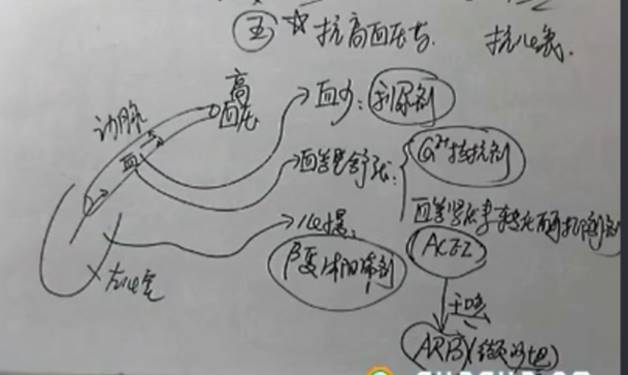
降低高血压的方式:1.减少血管内的血液—利尿剂;;2.血管壁舒张;;3.心脏变慢点,射血少。
(1)血少—利尿剂:
干扰糖代谢和尿酸代谢,所以糖尿病和痛风患者禁用,适用于老年人单纯性收缩期高血压。
a. 保钾利尿剂—螺内酯,不能用于高血钾,心脏骤停(肾衰时,急性肾小管坏死,高血钾心脏骤停)。
b. 非保钾利尿剂(见尿补钾)—1.袢利尿剂--速尿(呋塞米,并发症为低钾血症,定期检测生化)2.作用温和的氢氯噻嗪。
(2)舒张血管
a. 钙离子拮抗剂—二氢砒啶类(地平类)和非二氢砒啶类(维拉帕米和地尔硫卓,维拉帕米禁用于心率慢的患者,适合于房颤合并高血压患者)。
b. 血管紧张素转化酶抑制剂—减少蛋白尿,保护肾脏;改善心室重构(后负荷增加,变厚)慢性肾小球肾炎可以选择此类降压药物;不干扰糖代谢,适合于糖尿病、心室重构和尿蛋白阳性的患者。
禁忌:妊娠(胎儿畸形),双肾(肾动脉狭窄和肾功能不全(肌酐值大于265umol/L))不好,高血钾患者禁用。
最大副作用:刺激性干咳。
c.ARB(缬沙坦、氯沙坦,没有干咳的副作用),适用证同ACEI。
(3)减慢心率
β受体阻滞剂,适合于心率快合并高血压的患者,支气管哮喘、房室传导阻滞、病窦患者禁用。
(4)α受体阻滞剂
一般不作为首选,适用于高血压伴前列腺增生患者,也用于难治性高血压的治疗。
不良反应主要是首剂低血压、体位性低血压及耐药性,最好住院时使用(哌唑嗪、特拉唑嗪)。
(5)肾素抑制剂:新型RAS阻滞降压药,阿利吉伦。
(四)降压药物的合理应用
1、用药选择
(1)合并心力衰竭者:利尿剂、ACEI、α受体阻滞剂 ,不宜选用β受体阻滞剂
(2)轻、中度肾功能不全者:ACEI
(3)老年人收缩期高血压:利尿剂、长效二氢吡啶类
(4)糖尿病:ACEI和α受体阻滞剂 ,CCB
(5)冠状动脉粥样硬化性心脏病、心肌梗死后患者: β受体阻滞剂或ACEI,稳定性心绞痛可用CCB
(6)高脂血症:CCB、 ACEI和α受体阻滞剂,不宜用β受体阻滞剂及利尿剂
(7)妊娠者:甲基多巴、β受体阻滞剂、不宜用ACEI、ARB
(8)脑血管动脉硬化:ACEI、CCB
(9)中年舒张期高血压:长效CCB、ACEI或α受体阻滞剂
(10)合并支气管哮喘、抑郁症、糖尿病患者不宜用β受体阻滞剂 ;痛风不宜用利尿剂;心脏传导阻滞者不宜用β受体阻滞剂及非二氢吡啶类CCB
2、降压目标及应用方法
(1)目标:降低血压至正常范围(140/90mmHg以下)或理想水平( 120/80mmHg ),对于中青年患者(<60岁)合并糖尿病或肾脏疾病患者降压目标为130/80mmHg;老年患者的收缩压降至150mmHg以下。
(2)应用方法:药物应从小剂量(最低剂量)开始,2~3周后,血压未能控制者可增加剂量或换用其他药物。高血压病通常需终生治疗,血压得到满意控制后,可以逐渐减少药物剂量但仍需维持治疗,不能突然停药,否则会使血压很快又升高,或发生停药综合征(血压迅速升高、心悸、烦躁、多汗、心动过速等),合并冠状动脉粥样硬化性心脏病者,可出现心绞痛发作或严重心律失常。合理联合用药可减少药物剂量,减少不良反应而增强降压作用。
常用联合用药:
①利尿剂加β受体阻滞剂
②利尿剂加ACEI或ARB
③双氢吡啶类CCB加β受体阻滞剂
④双氢吡啶类CCB加ACEI
⑤α受体阻滞剂加β受体阻滞剂。
尽量应用每日1次的长效制剂,24小时有效。应用动态血压监测,使白天及夜间的血压均维持在较为理想的水平。
(五)高血压危重症的治疗
1、迅速降压
通过静脉用药迅速使血压降至160/100mmHg以下。
(1)硝普钠50~100mg加入5%GS 500ml,避光静点。开始10μg/min,密切观察血压,每5~10分钟可增加5μg/min,直到血压得到满意控制后维持。
(2)硝酸甘油25mg加入5%GS 500ml中,以5~10 μg/min静点,每5~10分钟可增加5~10 μg至20~50 μg/min。
(3)尼卡地平,静脉滴注从0.25 μg/(kg.min)开始,密切观察血压,逐步增加剂量,可用至6 μg/(kg.min)。
(4)乌拉地尔10~50mg,静脉注射,通常用25mg,如血压无明显降低,可重复使用,然后予50~100mg于100ml液体内静脉维持。滴速0.4~2mg/min,根据血压调节。
(5)硝苯地平10~30mg舌下含服。
(6)拉贝洛尔,50mg加入5%GS 40ml中以5mg/min的速度静脉注射,15min后无效者,可重复注射,3次无效则停用。
2、降低颅内压:速尿20~80mg,静脉注射。20%甘露醇250ml,30min内静脉滴入,每4~6h1次。
3、制止抽搐:安定10~20mg缓慢静脉注射。苯巴比妥0.1~0.2mg肌肉注射。10%水合氯醛10~15ml保留灌肠。
(六)中医治疗
1、辨证论治
1)肝阳上亢证
证候:头晕头痛,口干口苦,面红目赤,烦躁易怒,大便秘结,小便黄赤,舌质红,苔薄黄,脉弦细有力。
治法:平肝潜阳
方药:天麻钩藤饮加减。阳亢化风者,加羚羊角粉、珍珠母以平肝熄风;大便秘结者加大黄、芒硝以通便轻火;失眠者加酸枣仁、远志以安神定志。
2)痰湿内盛证
证候:头晕头痛,头重如裹,困倦乏力,胸闷,腹胀痞满,少食多寐,呕吐痰涎,肢体沉重,舌胖苔腻,脉濡滑。
治法:祛痰降浊
方药:半夏白术天麻汤加减。胸闷气促,烦躁呕吐,舌红苔黄腻者加天竺黄、黄连以清化痰湿;身重麻木甚者,加胆南星、僵蚕以化痰清热;脘腹痞胀、纳呆便溏者,加砂仁、藿香、焦神曲以健脾止泻。
3)瘀血内停证
证候:头痛经久不愈,固定不移,头晕阵作,偏身麻木,胸闷,时有心前区痛,口唇发绀,舌紫,脉弦细涩。
治法:活血化瘀
方药:血府逐瘀汤加减。气虚明显者,加黄芪、山药以补气活血;阳虚明显者,加仙茅以温阳化瘀;阴虚火旺者,加龟板、鳖甲以养阴清火。
4)肝肾阴虚证
证候:头晕耳鸣,目涩,咽干,五心烦热,盗汗,不寐多梦,腰膝酸软,大便干涩,小便热赤,脉细数或细弦,舌质红少苔。
治法:滋补肝肾,平潜肝阳
方药:杞菊地黄丸加减。大便秘结者,加火麻仁以润肠通便。
5)肾阳虚衰证
证候:头晕眼花,头痛耳鸣,形寒肢冷,心悸气短,腰膝酸软,遗精阳痿,夜尿频多,大便溏薄,脉沉弱,舌淡胖。
治法:温补肾阳
方药:寄生肾气丸加减。大便溏薄者,加四神丸以温肾止泻;小便短少,下肢浮肿者,加葶苈子以祛逐水气。
2、常用中药制剂
1)松龄血脉康
2)天麻钩藤颗粒
3、其他治疗
1)针灸
2)推拿治疗
七、预后
高血压病是心、脑、肾等重要脏气损害常见而主要的危险因素。高血压病程越长,靶器官损害越严重。一些轻度高血压病患者,经适当综合治疗,可以治愈;大多数患者坚持合理用药,改变生活方式,可以改善症状,延缓并发症出现;若治疗不当可出现脑血管意外等严重并发症,危及生命。
预防与调护
高血压及其引起的心脑血管疾病列于目前疾病死亡原因的首位。因此必须及早发现、及时治疗、终生服药,尽量防止及逆转靶器官的损害,减少其严重后果。
八、预防与调护
高血压的三级预防:
一级预防:针对高危人群和整个人群,以社区为主,注重使高血压易感人群通过减轻体重、改善饮食结构、戒烟、限酒、增加体育活动等预防高血压病的发生。
二级预防:针对高血压患者,包括一切预防内容,并采用简便、有效、安全、价廉的药物进行治疗。
三级预防:针对高血压重症的抢救,预防其并发症的产生和死亡。
思维导图: