急性胰腺炎(acute pancreatitis,AP)
学习提纲
回顾胰腺生理知识
什么是急性胰腺炎?
急性胰腺炎(acute pancreatitis,AP)是多种原因导致胰腺组织自身消化而 引起的胰腺水肿、出血及坏死等炎性损伤。临床以发作性上腹疼痛、血 与尿淀粉酶或脂肪酶增高为特征。按病理组织学和临床表现可分为轻症急性胰腺炎和重症急性胰腺炎,前者约占90%,病情轻,以胰腺水肿为主,有自限性,数日后可完全恢复,预后良好。后者病情较重,胰腺出血坏死,常伴多器官损伤、休克、渗出性腹膜炎等,病死率较高。
急性胰腺炎属于中医什么疾病范畴?
急性胰腺炎与中医的“胰瘅”相类似,可归属于“腹痛”“脾心痛”等范畴。
胰腺炎是由什么原因引起的?怎么发生发展的?
病因:胆道疾患、大量饮酒和暴饮暴食
1.胆道疾患
胆管炎症、结石、寄生虫致壶腹部 狭窄或Oddi括约肌痉挛,使胆道内压力超过胰管内压力,胆汁逆流入胰管,引起急性胰腺炎。结石移行中损伤胆总管、壶腹部或胆道炎症引起 暂时性Oddi括约肌松弛,亦可使十二指肠液反流入胰管,激活胰酶而引发急性胰腺炎。
2.大量饮酒和暴饮暴食
乙醇和大量食糜可引起十二指肠乳头水肿或Oddi 括约肌痉挛,同时通过刺激胃酸分泌,使胰泌素与缩胆囊素分泌,促使胰腺外分泌旺盛,由于胰管引流不畅,导致胰腺泡破裂引发本病。
3.胰管阻塞
胰管结石、胰头体部肿瘤、胆管炎症或Oddi括约肌痉挛等均可引起胰管阻塞,胰液排泄障碍。当胰液分泌旺盛时,胰管内压增高, 严重时使胰管小分支和胰腺泡破裂,胰液与消化酶渗入间质,引起急性 胰腺炎。
4.感染
胆道感染时细菌毒素可通过扩散至胰而激活胰酶;细菌感染的败血症可导致急性化脓性胰腺炎;病毒感染如急性腮腺炎约15%可伴有急性胰腺炎,有时病毒性肝炎、巨细胞病毒、柯萨奇病毒感染也可伴有急性胰腺炎。
5.外伤与手术
胰、胆、胃等腹腔手术,腹部顿挫伤,可直接或间接损伤胰组织与血液供应引起胰腺炎;内镜逆行胰胆管造影时,可因重复注射造影剂或注射压力过高,而发生胰腺炎。
6.十二指肠降段疾病
如球后穿透溃疡,邻近十二指肠乳头的憩室炎等可 直接波及胰腺。
7.其他
某些药物如噻嗪类利尿剂、糖皮质激素、硫唑嘌呤、四环素、雌 激素等,任何原因引起的高钙血症如甲状旁腺肿瘤、维生素D过量,家族性高脂血症,胰腺周围器官的炎症或穿孔,均可引起急性胰腺炎。
急性胰腺炎有哪些病理变化?
1.急性水肿型
肉眼:形态、颜色、质地
组织学:充血、水肿、炎性浸润。无出血坏死
2.急性出血坏死型
肉眼:形态、颜色、质地
组织学:见胰腺组织呈凝固性坏死,细胞结构消失,坏死组 织外周有炎性细胞浸润包绕,常见静脉炎、淋巴管炎和血栓形成
3.重症急性胰腺炎致多器官损伤病理
因炎症波及全身,可有小肠、肺、肝肾等脏器的炎症病理改变。由于胰腺大量炎性渗出。常有胸腹水等。
二、中医病因病机
1.情志内伤 (气血瘀滞)
2.饮食不节 (肠胃积热腑气不通)
3.肝胆湿热 (湿热内蕴、肝胆疏泄不利)
4.蛔虫窜扰 (肝胆气逆)
小结
病位:脾胃为主,与肝、胆关系密切。
病机:气滞、湿热、积热壅阻中焦,气机不利,不通则痛,
病性:实证、热证为主。
急性胰腺炎的临床表现
一、轻症急性胰腺炎
急性腹痛,常较剧烈,多位于中左上腹甚至全腹,部分患者腹痛向背部放射。患者病初可伴有恶心、呕吐,轻度发热。
常见体征:中上腹压痛,肠鸣音减少,轻度脱水貌。
二、重症急性胰腺炎
出现急性腹膜炎体征(如全腹压痛明显,伴有反跳痛及肌紧张等)
伴麻痹性肠梗阻而有明显腹胀者,肠鸣音弱或消失,可出现腹水征,多呈血性,其中淀粉酶明显增高.
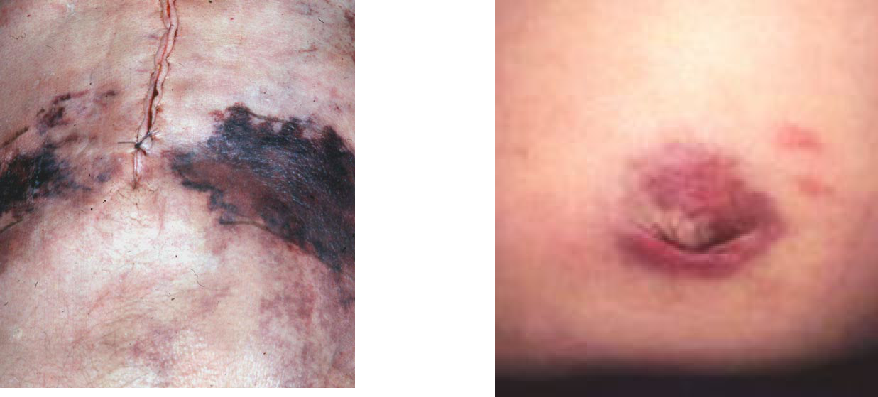
Grey-Turner征:两侧胁腹部皮肤可见暗灰蓝色斑
Cullen征:脐周皮肤青紫
三、中度重症急性胰腺炎
临床表现介于轻症急性胰腺炎与重症急性胰腺炎之间,在常规治疗基础上,器官衰竭多在48小时内恢复,恢复期可出现假性囊肿、胰瘘或胰周 脓肿等局部并发症。
四、并发症
(一)局部并发症
1.胰瘘
2.胰腺脓肿
3.左侧门静脉高压
(二)全身并发症
败血症
ARDS
心律失常与心 衰
急性肾衰(ARF)
胰性脑病
糖尿病
猝死
急性胰腺炎考虑进行哪些实验室检查?(定性、定因、定度)
一、诊断急性胰腺炎的重要标志物
1.淀粉酶
血AMS超过500U即可确诊
血AMS在起病后6-12h开始升高,48h开始下降,持续3-5d
尿AMS在发病后12-14h开始升高,下降较慢,持续1-2w,超过500U(Somogyi 法)提示本病。
2.脂肪酶
正常值:6-51u/l。血清脂肪酶起病后24~72小时开始升高,持续7~10天,超过正常值3倍才可诊断急性胰腺炎。对病后就诊较晚的急性胰腺炎患者有诊断价值。
3.血常规
白细胞增多及中性粒细胞核左移。
4.C反应蛋白(CRP)
是组织损伤和炎症的非特异性标志物,有助于评估急性胰腺炎的严重程度, CRP>250mg/L提示广泛的胰腺坏死。
5、影像学检查
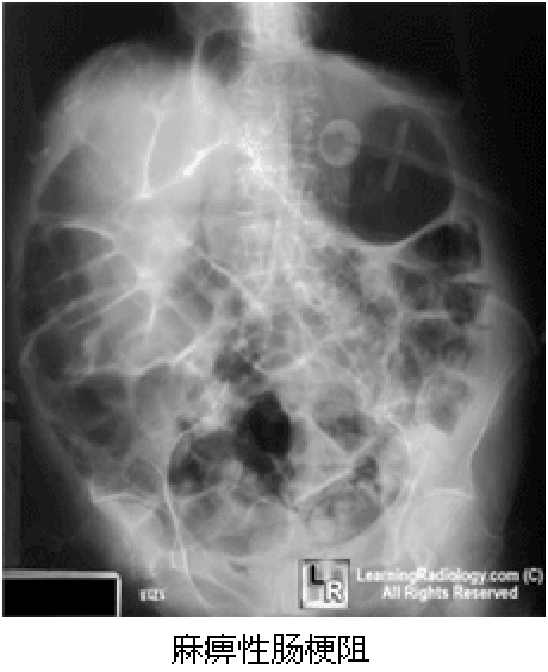
(1)腹部X线平片可显示肠麻痹;
(2)B超可显示胰腺肿大、脓肿或假性囊肿
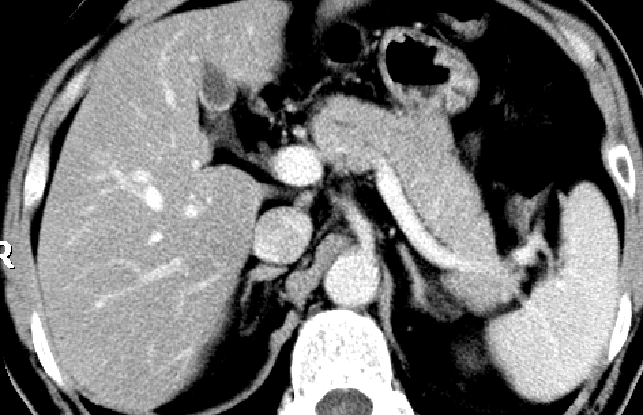
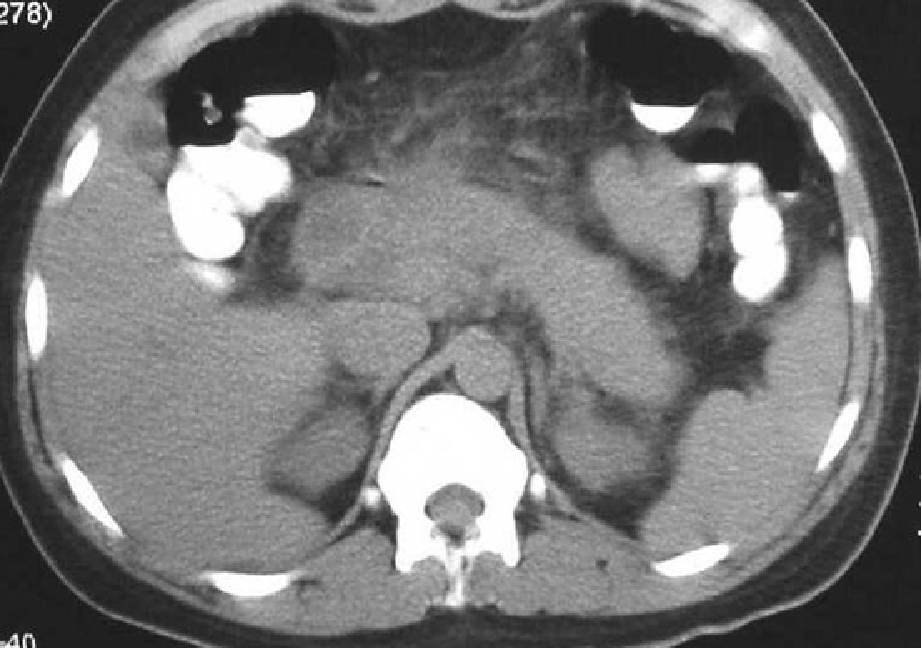
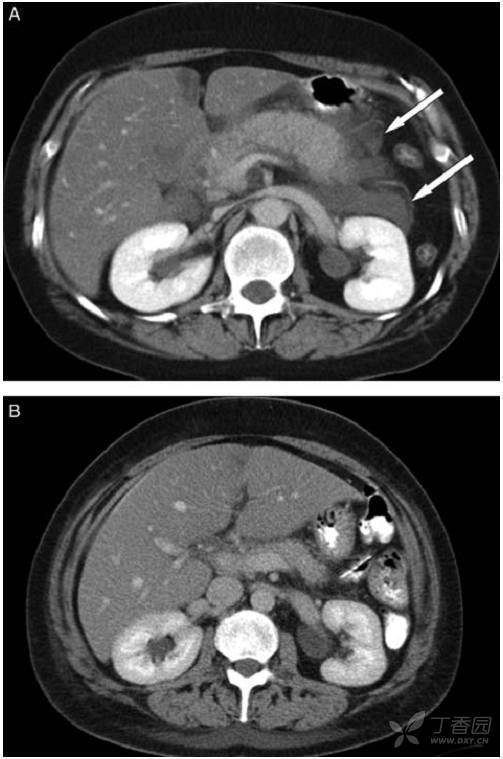
A:38岁,女患,急性间质水肿性胰腺炎,白箭头所示左肾周前间隙急性胰周液体积聚。胰腺完全强化,增大,但由于水肿导致强化不均匀。急性胰周液体积聚呈液体密度,无囊壁包裹。B:几周后,随访CT发现急性胰周液体积聚完全吸收,残留极少胰周脂肪毛糙影。
(2)CT对胰腺炎的严重程度有较大价值
CT-胰腺实质密度增高或降低,体积增大,胰周浸润。
增强CT-清楚显示胰腺坏死区域、范围 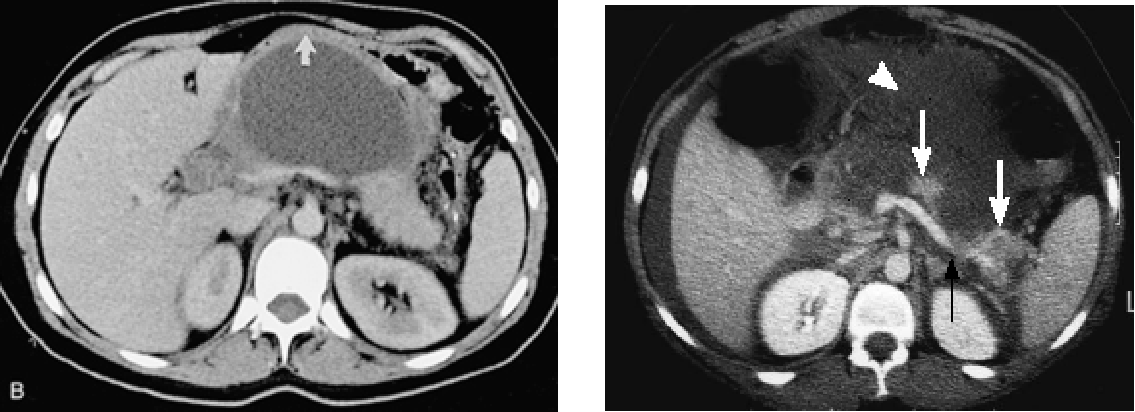 急性胰腺炎如何诊断?
急性胰腺炎如何诊断?
1.确诊
腹痛+酶高+影响
2.定度
脏器衰竭+APACHE Ⅱ评分+CT评分+局部并发症+死亡率+ICU监护率。
3.定因
磁共振胰胆管成像(MRCP)
需要和哪些疾病鉴别
1.消化性溃疡急性穿孔
长期溃疡病史+胃镜及X线钡餐。
2.胆石症与胆囊炎
胆绞痛史+ Murphy征阳性+B超和X线胆道造影
3.急性肠梗阻
呈阵发性腹痛伴便秘,不排气,疼痛位于脐周及下腹部, 肠鸣音亢进并可闻及气过水声。腹部X线检查可见液气平面。
4.急性心肌梗死
有冠心病史+胸骨后和心前区疼痛+心电图有心肌梗死改变+血清心肌酶升高。
西医及中医怎样治疗急性胰腺炎?
(一)西医治疗
(1)监护 密切观察生命体征+观察有无腹部压痛、反跳痛、肌紧张及腹水+注意检测血常规、血和尿 淀粉酶、电解质及血气分析情况等。
2.维持水电解质平衡及抗休克
3.抑制胰腺分泌
(1)禁食及胃肠减压
轻症患者可短期禁食,不需胃肠减压,待腹痛消失 后可给流质饮食,逐渐恢复正常饮食。病情重者,除禁食外,予以持续 胃肠减压,以减少胃酸与食物刺激胰腺分泌,并减轻呕吐和腹胀。
(2)生长抑素(somatostatin)
奥曲肽
生长抑素
(3)H 2 受体拮抗剂
西咪替丁
4.解痉镇痛
阿托品、山莨菪碱、哌替啶。
5.抗感染
非胆道疾病有关者或重症者, 应及时、合理使用抗生素。
氧氟沙星、环丙沙星、克林霉素、亚安 培南-西拉司丁钠(imipenem)、头孢菌素等,同时联合使用甲硝唑或替硝唑,防治厌氧菌感染。
6.抑制胰酶活性
适用于胰腺炎的早期,
抑肽酶
氟尿嘧啶
7.并发症治疗
并发急性呼吸窘迫综合征者,除用肾上腺皮质激素、利尿 剂外,使用呼气末正压人工呼吸器。有急性肾衰竭者,可做透析治疗。
8.手术治疗
重症急性胰腺炎经内科治疗无效者,并发胰周脓肿、假性囊 肿、弥漫性腹膜炎、肠麻痹者,黄疸加深需解除胆道或壶腹部梗阻者, 疑有腹腔内脏穿孔、肠坏死者,需进行手术治疗。
(二)中医辩证论治
1.肝郁气滞证 --疏肝利胆,行气止痛--小柴胡汤
2.肝胆湿热证--清利肝胆湿热--清胰汤合龙胆泻肝丸
3.肠胃热结证--通腑泄热,行气止痛--大承气汤加减


