溃疡性结肠炎
【学习提纲】
【学习内容】
一、概念
溃疡性结肠炎(ulcerative colitis,UC)是一种病因尚不十分清楚的直肠和结肠慢性非特异性炎症性疾病,病变主要累及大肠黏膜和黏膜下层。临 床主要表现为腹泻、腹痛和黏液脓血便。
溃疡性结肠炎与中医的“大瘕泻”相似,属于“泄泻”“痢疾”等病证范畴。
二、病因病机
(一)西医病因病理
1.病因
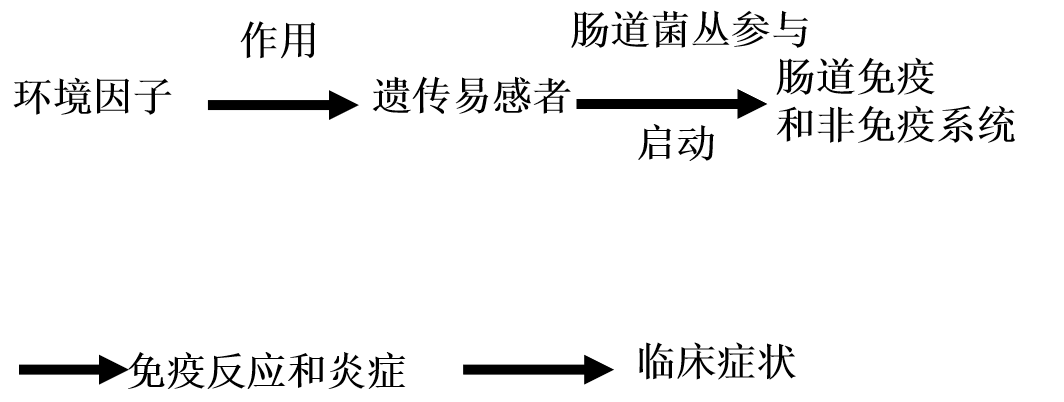
2.病理
病变主要累及大肠黏膜和黏膜下层。范围多自肛端直肠开始,可逆行向近端发展,甚至累及全结肠及末段回肠,呈连续性分布。病变特点具有弥漫性、连续性。黏膜广泛充血、水肿、糜烂及出血,镜检可见黏膜及黏膜下层有淋巴细胞、浆细胞、嗜酸性及中性粒细胞浸润。
本病易反复发作,导致肉芽组织增生,黏膜可形成息肉状突起,称假性 息肉。也可由于溃疡愈合后形成瘢痕,纤维组织增生,导致肠壁增厚, 结肠变形缩短,肠腔狭窄。少数病例可以癌变。
(二)中医病因病机
1.饮食不节 食滞或湿热或生冷伤脾胃,运化失职生湿。
2.脾胃虚弱 食+劳伤脾,脾失健运,湿滞内生, 清浊不分。
3.肾阳虚衰 阳虚不温脾土,脾失健运。
4.情志不调 肝失疏泄乘脾犯胃,脾胃不和,运化失常。
病 位:脾、胃、肠,后期及肾。
病机关键:脏腑功能失常,气机紊乱,湿热内蕴,肠络受 损,
病理因素:食、湿、热、瘀、虚
病性:本虚标实。本--脾胃虚弱,标:湿热蕴结、瘀血阻滞、痰湿停滞
三、临床表现
(一)症状
1.腹泻和黏液脓血便 炎症刺激使肠蠕动增加及肠腔内水、钠吸收障碍 所致。
2.腹痛特点
程度:轻度至中度腹痛。
部位:多局限左下腹及下腹部,亦可全腹痛。
性质:痉挛性,有疼痛-便意-便后缓解的规律,
伴随症状:腹胀。严重病例可有食欲不振、恶心及呕吐。
(二)体征
轻型:左下腹轻压痛,可触肠形。
重型和暴发型:鼓肠、腹肌紧张、腹部压痛及反跳痛。急性期或急性发作期常有低度或中度发热,重者可有高热及心动过速。病程发展中可出现消瘦、衰弱、贫血、水与电解质平衡失调及营养不良等表现。同时,还可有关节、皮肤、眼、口及肝、胆等肠外表现。
(三)并发症
常有结节性红斑、关节炎、眼葡萄膜炎、口腔黏膜溃疡、慢性活动性肝炎、溶血性贫血等免疫状态异常之改变。
并发症:大出血、穿孔、中 毒性巨结肠及癌变。
四、实验室及其他检查
1.血液检查
Hb降低,WBC增高、C反应蛋白增高,血沉加速。
严重者:血清白蛋白及钠、钾、氯降低。
缓解期:如有血清α 2球蛋白增加、γ球蛋白降低常预兆病情复发。
2.粪便检查 便常规、培养、孵化等均 无特异病原体发现,排除感染性结肠炎。
3.纤维结肠镜检查
是最有价值的诊断方法,通过结肠黏膜活检,可明确 病变的性质。病变多从直肠开始,呈连续性、弥漫性分布。
镜下表现:① 黏膜血管纹理模糊、紊乱,黏膜充血、水肿、易脆、出血及脓性分泌物 附着,亦常见黏膜粗糙,呈细颗粒状;②病变明显处可见弥漫性多发糜 烂或溃疡;③慢性病变者可见结肠袋囊变浅、变钝或消失,假息肉及桥 形黏膜等。
4.钡剂灌肠检查
为重要的诊断方法。
主要改变为:
①黏膜粗乱和(或)颗粒 样改变;
②肠管边缘呈锯齿状或毛刺样,肠壁有多发性小充盈缺损;
③ 肠管短缩,袋囊消失,呈铅管样。
5.黏膜组织学检查
(1)活动期
①固有膜内有弥漫性、慢性炎症细胞及中性粒细胞、嗜酸性 粒细胞浸润;
②隐窝有急性炎症细胞浸润,尤其是上皮细胞间有中性粒 细胞浸润及隐窝炎,甚至形成隐窝脓肿,可有脓肿溃入固有膜;
③隐窝上皮增生,杯状细胞减少;
④可见黏膜表层糜烂、溃疡形成和肉芽组织 增生。
(2)缓解期
①中性粒细胞消失,慢性炎症细胞减少;②隐窝大小、形态 不规则,排列紊乱;③腺上皮与黏膜肌层间隙增大;④潘氏细胞化生。
6.自身抗体检测 P-ANCA、ASCA为相对特异性抗体。
五、诊断
(一)诊断要点
具有持续或反复发作腹泻和黏液脓血便、腹痛、里急后重,伴有(或不 伴)不同程度全身症状者,在排除急性自限性结肠炎、阿米巴痢疾、慢 性血吸虫病、肠结核等感染性结肠炎及结肠CD、缺血性肠炎、放射性 肠炎等基础上,具有上述结肠镜检查重要改变中至少1项及黏膜活检组织学所见可以诊断本病。
(二)分类与分期(要熟悉分型标准)
1.按临床类型可分为初发型、慢性复发型、慢性持续型、急性型:
2.按临床严重程度可分为轻度、中度和重度。
3.病变范围 可分为直肠炎,左半结肠炎、全结肠炎。
4.按病情分期可分为活动期和缓解期。
一个完整的诊断应包括疾病的临床类型、严重程度、病变范围、病情分期及并发症(如:慢性持续性型 中度 左半结肠炎 活动期)
六鉴别诊断
1.慢性细菌性痢疾 急性菌痢病+痢疾杆菌的阳性+抗菌有效。
2.阿米巴肠炎 粪检阿米巴滋养体或包囊+镜检溃疡深,边缘潜行,溃疡间结肠黏膜正常+活检出阿米巴的包囊或滋养体+抗阿米巴有效。
3.大肠癌 多见于中年之后。直肠癌肛门指检可触及包块,纤维结肠镜检 查+病理、X线钡剂灌肠检查对鉴别诊断有价值。
4.克罗恩病(Crohndisease,CD) 与溃疡性结肠炎同属炎症性肠病,为一 种慢性肉芽肿性炎症,病变可累及胃肠道各部位,而以末段回肠及其邻 近结肠为主,多呈节段性、非连续性分布,临床主要表现为腹痛、腹泻、瘘管、肛门病变和不同程度的全身症状。
5.血吸虫病 有疫水接触史,肝肿大,粪便检查可发现血吸虫卵,孵化毛蚴阳性,结肠镜检查可见肠黏膜有黄色颗粒状结节,肠黏膜活检可发现 血吸虫卵。
6.肠易激综合征 为结肠功能紊乱所致,常伴有神经官能症,粪便可有大 量黏液,但无脓血,X线钡剂灌肠及结肠镜检查无器质性病变。
七、西医治疗
(一)一般治疗 强调休息、饮食和营养。
(二)药物治疗
1.5-氨基水杨酸制剂(5-ASA) 可抑制肠黏膜的前 列腺素合成和炎症介质白三烯的形成,对肠道炎症有显著的抗炎作用。
(1)柳氮磺吡啶(SASP) 是治疗本病的常用药物。适用于轻、中度患 者或经糖皮质激素治疗已有缓解的重度UC患者。
2)口服5-ASA新型制剂 美沙拉嗪和奥沙拉嗪。
2.糖皮质激素 对急性发作期有较好疗效。可用于对5-ASA疗效不佳的 轻、中度患者,特别是对重度患者尤其适用。
一般予口服泼尼松0.75~1mg/kg,口服最大剂量一般为60mg/d;
重症患者先予较大剂量静脉滴注,如氢化可的松300mg/d或甲泼尼龙48mg/d,7~10天后改为口服泼尼松60mg/d。
3.免疫抑制剂
硫唑嘌呤或巯嘌呤可试用于对激素治疗效果不佳或对激素依赖的慢性持续型病例,加用这类药物后可逐渐减少激素用量甚至停用。
硫唑嘌呤1.5~2.5mg/(kg·d)或巯嘌呤0.75~1.5mg/(kg·d),该类药显效时间需3~6个月,维持用药可至3年或以上。严重不良反应:白细胞减少等骨髓抑制表现。对严重UC急性发作,静脉用糖皮质激素 治疗无效时,可应用环孢素2~4mg/(kg·d)静脉滴注,大部分患者可取得 暂时缓解而避免急症手术。
(三)手术治疗
手术绝对指征:大出血、穿孔、明确或高度怀疑癌肿及组织学检查发现重度异型增生或肿块性损害、轻中度异型增生。
相对指征:重度UC伴中毒性巨结肠,静脉用药无效者;内科治疗后症状顽固、体能下降、对类 固醇激素耐药或依赖者;UC合并坏疽性脓皮病、溶血性贫血等肠外并发症者。
八、中医治疗
1.湿热内蕴证--清热利湿--白头翁汤合芍药汤加减。
2.脾胃虚弱证--健脾渗湿--参苓白术散
3.脾肾阳虚证--健脾温肾止泻--理中汤合四神丸加减。
4.肝郁脾虚证--疏肝健脾--痛泻要方
5.阴血亏虚证--滋阴养血,清热化湿 --驻车丸加减


