-
1.1序
-
1.2前 言
-
1.3第一篇 总 论
-
1.3.1第一章 我国寄生虫病的流行现状
-
1.3.2第二章 寄生虫的生物学
-
1.3.3第三章 寄生虫与宿主的相互作用
-
1.3.4第四章 寄生虫感染的免疫
-
1.3.5第五章 寄生虫感染的特点
-
1.3.6第六章 寄生虫病的诊断
-
1.3.7第七章 寄生虫病的流行与防治
-
1.4第二篇 医学蠕虫学
-
1.4.1第八章 医学蠕虫导论
-
1.4.2第九章 消化道蠕虫
-
1.4.2.1第一节 似蚓蛔线虫
-
1.4.2.2第二节 毛首鞭形线虫
-
1.4.2.3第三节 蠕形住肠线虫
-
1.4.2.4第四节 钩 虫
-
1.4.2.5第五节 链状带绦虫
-
1.4.2.6第六节 肥胖带绦虫
-
1.4.2.7第七节 亚洲带绦虫
-
1.4.2.8第八节 微小膜壳绦虫(短膜壳绦虫)
-
1.4.2.9第九节 缩小膜壳绦虫(长膜壳绦虫)
-
1.4.2.10第十节 曼氏迭宫绦虫
-
1.4.2.11第十一节 猪巨吻棘头虫
-
1.4.2.12第十二节 布氏姜片吸虫
-
1.4.2.13第十三节 华支睾吸虫
-
1.4.2.14第十四节 其他消化道线虫
-
1.4.3第十章 寄生于血液或组织的蠕虫
-
1.4.3.1第一节 旋毛形线虫
-
1.4.3.2第二节 丝 虫
-
1.4.3.3第三节 广州管圆线虫
-
1.4.3.4第四节 细粒棘球绦虫
-
1.4.3.5第五节 多房棘球绦虫
-
1.4.3.6第六节 并殖吸虫
-
1.4.3.7第七节 裂体吸虫
-
1.5第三篇 医学原虫学
-
1.5.1第十一章 医学原虫导论
-
1.5.2第十二章 消化道原虫
-
1.5.2.1第一节 阿米巴
-
1.5.2.2第二节 寄生于消化道的其他阿米巴
-
1.5.2.3第三节 蓝氏贾第鞭毛虫
-
1.5.2.4第四节 结肠小袋纤毛虫
-
1.5.2.5第五节 隐孢子虫
-
1.5.2.6第六节 人芽囊原虫
-
1.5.3第十三章 脉管与组织原虫
-
1.5.3.1第一节 疟原虫
-
1.5.3.2第二节 刚地弓形虫
-
1.5.3.3第三节 卡氏肺孢子虫
-
1.5.3.4第四节 肉孢子虫
-
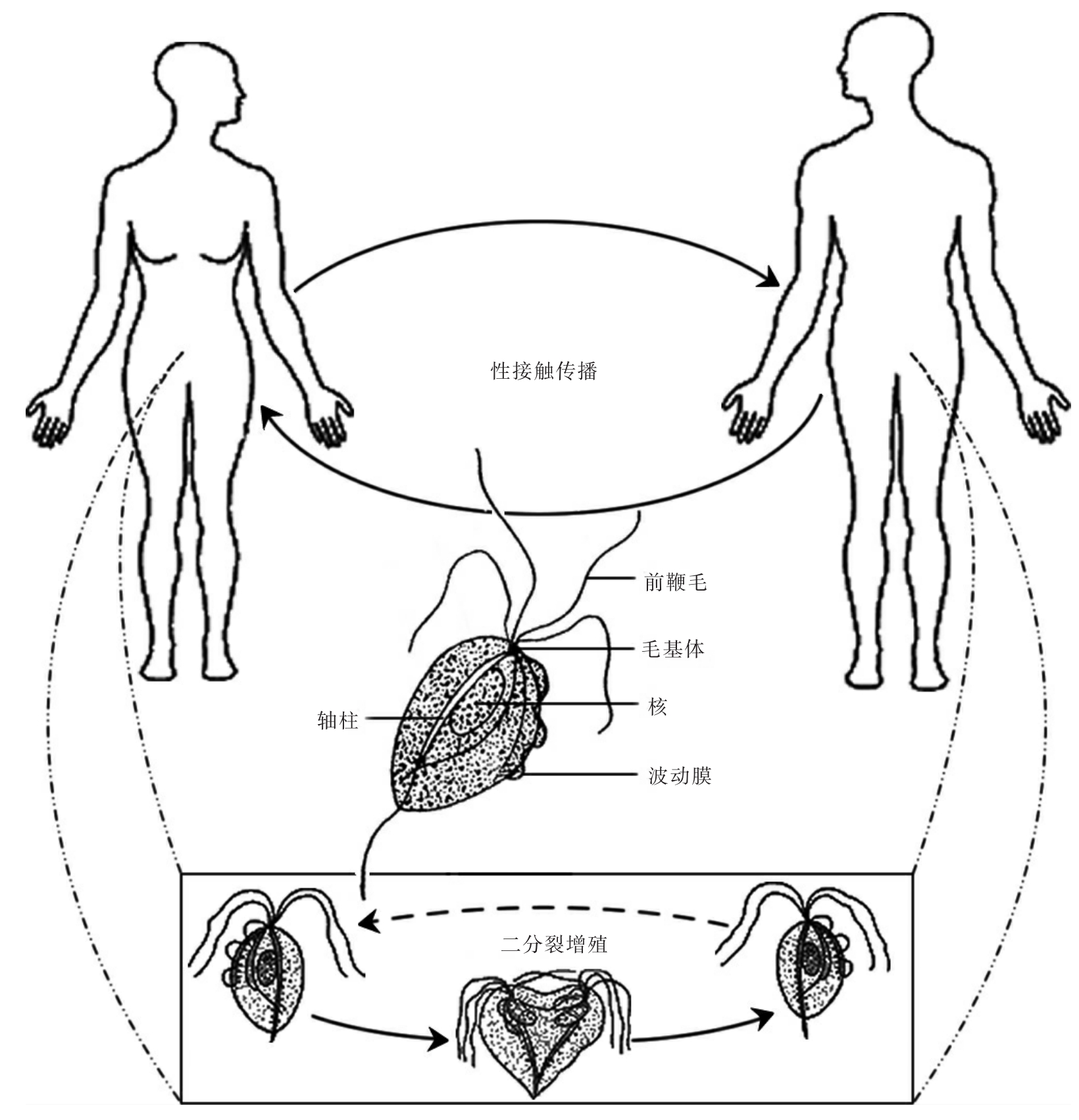
1.5.3.5第五节 阴道毛滴虫
-
1.5.3.6第六节 致病性自生生活阿米巴
-
1.6第四篇 医学节肢动物学
-
1.6.1第十四章 医学节肢动物导论
-
1.6.2第十五章 昆虫纲
-
1.6.2.1第一节 概 述
-
1.6.2.2第二节 蚊
-
1.6.2.3第三节 蝇
-
1.6.2.4第四节 蚤
-
1.6.2.5第五节 蜚 蠊
-
1.6.2.6第六节 白 蛉
-
1.6.2.7第七节 虱
-
1.6.2.8第八节 臭 虫
-
1.6.3第十六章 蛛形纲
-
1.6.3.1第一节 概 述
-
1.6.3.2第二节 蜱
-
1.6.3.3第三节 恙 螨
-
1.6.3.4第四节 疥 螨
-
1.6.3.5第五节 蠕形螨
-
1.6.3.6第六节 尘 螨
-
1.6.3.7第七节 革螨和蒲螨
-
1.7第五篇 寄生虫实验诊断技术
-
1.7.1第十七章 病原学诊断技术
-
1.7.1.1第一节 粪便检查和肛门拭子法
-
1.7.1.2第二节 血液及骨髓检查
-
1.7.1.3第三节 痰及其他分泌物检查
-
1.7.1.4第四节 活组织检查
-
1.7.1.5第五节 原虫的人工培养
-
1.7.1.6第六节 动物接种
-
1.7.2第十八章 免疫学诊断与单克隆抗体技术
-
1.7.2.1第一节 免疫学诊断技术
-
1.7.2.2第二节 单克隆抗体技术
-
1.7.3第十九章 分子生物学技术
-
1.7.3.1第一节 DNA探针技术
-
1.7.3.2第二节 聚合酶链反应技术
-
1.8第六篇 寄生虫标本的固定、保存和邮寄
-
1.8.1第二十章 寄生虫标本固定与 保存的目的和要求
-
1.8.2第二十一章 寄生虫标本常用固定液和保存液
-
1.8.3第二十二章 粪便内蠕虫及其虫卵的固定与保存
-
1.8.4第二十三章 寄生虫标本的邮寄
-
1.8.5附录一 寄生虫病治疗药物
-
1.8.6附录二 寄生虫常见病例分析
-
1.8.7附录三 寄生虫常见外文词汇表
-
1.8.8主要参考文献
1
医学寄生虫学