-
1.1主编简介
-
1.2编著者名单
-
1.3第4版前言
-
1.4第1版序
-
1.5第1版前言
-
1.6目录
-
1.7上篇 腹部外科基本手术技巧
-
1.7.1第1章 外科医生的素质养成与手术质量
-
1.7.1.1一、外科医生的素质与修养
-
1.7.1.1.1(一)外科手术质量提高的过程
-
1.7.1.1.2(二)外科医生的素质与修养
-
1.7.1.2二、对手术中的不当行为说“不”
-
1.7.1.2.1(一)基本素养
-
1.7.1.2.2(二)学习与提高
-
1.7.1.2.3(三)爱护患者的组织与器官
-
1.7.1.2.4(四)基本操作
-
1.7.1.2.5(五)手术组成员
-
1.7.1.3三、手术质量、手术风险
-
1.7.1.3.1(一)手术质量的影响因素
-
1.7.1.3.2(二)手术质量的管理方法
-
1.7.1.3.3(三)规避手术风险
-
1.7.1.4四、手术质量的监测和评估
-
1.7.1.4.1(一)要素评估
-
1.7.1.4.2(二)手术细节评估
-
1.7.1.4.3(三)审美评价
-
1.7.1.5五、手术质量的提高和手术创新
-
1.7.1.6六、外科手术艺术
-
1.7.2第2章 常用手术器械的使用技巧
-
1.7.2.1一、手术刀
-
1.7.2.2二、血管钳
-
1.7.2.3三、手术镊
-
1.7.2.4四、手术剪刀
-
1.7.2.5五、直角钳
-
1.7.2.6六、持针器
-
1.7.2.7七、其他常用钳类器械
-
1.7.2.8八、牵开器
-
1.7.2.9九、缝合针与手术用线
-
1.7.2.9.1(一)缝合针
-
1.7.2.9.2(二)手术用线
-
1.7.2.10十、外科缝合器(吻合器或钉合器)
-
1.7.2.10.1(一)线性缝合器(图2-35)
-
1.7.2.10.2(二)圆形(肛肠)吻合器(图2-36)
-
1.7.2.10.3(三)管型(消化道)吻合器(图2-37)
-
1.7.2.10.4(四)直线切割缝合器(图2-38)
-
1.7.2.10.5(五)弧形切割缝合器(图2-39)
-
1.7.2.10.6(六)胸(腹)腔镜专用吻合器
-
1.7.2.10.7(七)荷包缝合器
-
1.7.2.11十一、电外科手术装置
-
1.7.2.11.1(一)高频电刀
-
1.7.2.11.2(二)超声刀
-
1.7.2.11.3(三)结扎速切割闭合系统
-
1.7.2.12十二、腹腔镜手术器械
-
1.7.3第3章 腹部手术的麻醉
-
1.7.3.1一、麻醉前会诊与手术前用药
-
1.7.3.1.1(一)麻醉前会诊
-
1.7.3.1.2(二)麻醉及手术前用药
-
1.7.3.2二、腹部外科麻醉的选择
-
1.7.3.2.1(一)腹部手术常用的麻醉方法
-
1.7.3.2.2(二)腹部麻醉的特点和要求
-
1.7.3.2.3(三)腹腔手术麻醉中的注意事项
-
1.7.4第4章 选择最佳手术体位
-
1.7.4.1一、何谓最佳手术体位
-
1.7.4.1.1(一)有利于病人
-
1.7.4.1.2(二)便于手术者操作
-
1.7.4.1.3(三)术中不易受污染
-
1.7.4.1.4(四)有利于麻醉管理
-
1.7.4.2二、体位、视野和手术野的关系
-
1.7.4.3三、使手术野周围的躯体放松
-
1.7.4.4四、枕垫的作用
-
1.7.4.5五、用手术台调节体位
-
1.7.4.6六、按术者的习惯摆放患者体位
-
1.7.4.7七、腹腔镜手术体位的选择
-
1.7.4.7.1(一)腹腔镜手术体位摆放的原则
-
1.7.4.7.2(二)常用的腹腔镜手术体位
-
1.7.4.7.3(三)常见的并发症及预防
-
1.7.4.7.4(四)体位举例
-
1.7.4.7.5(五)自制体位安置流程图册的应用
-
1.7.5第5章 腹壁切开和手术野的展开
-
1.7.5.1一、腹壁切开
-
1.7.5.1.1(一)腹壁切开的五条要求
-
1.7.5.1.2(二)正中切开是最常用的腹部切口
-
1.7.5.1.3(三)上腹部手术常用切口
-
1.7.5.1.4(四)上腹部手术时的切口选择
-
1.7.5.1.5(五)腹壁切开操作要领
-
1.7.5.1.6(六)关于腹膜纤维的方向
-
1.7.5.1.7(七)腹壁切口的止血
-
1.7.5.1.8(八)安全的右肋缘下切口
-
1.7.5.1.9(九)关于切口裂开
-
1.7.5.1.10(十)关于横切口
-
1.7.5.1.11(十一)关于小切口手术
-
1.7.5.2二、手术野的展开
-
1.7.5.2.1(一)展开手术野的功夫
-
1.7.5.2.2(二)胃癌手术的手术野展开
-
1.7.5.2.3(三)肝脏手术的手术野展开
-
1.7.5.2.4(四)直肠手术的手术野展开
-
1.7.6第6章 手术中探查的技巧
-
1.7.6.1一、术中探查的几项要求
-
1.7.6.2二、腹部外伤的术中探查
-
1.7.6.2.1(一)开放性损伤的术中探查
-
1.7.6.2.2(二)闭合性损伤的术中探查
-
1.7.6.3三、急腹症手术中的探查
-
1.7.6.4四、腹部肿瘤手术中的探查
-
1.7.6.4.1(一)肿瘤的一般探查
-
1.7.6.4.2(二)肿瘤精查的特殊方法
-
1.7.6.4.3(三)肿瘤的肉眼病理学诊断
-
1.7.6.5五、腹腔镜手术探查
-
1.7.6.5.1(一)急腹症和腹部闭合性损伤的腹腔镜探查
-
1.7.6.5.2(二)腹腔镜探查下恶性肿瘤分期
-
1.7.7第7章 巧用左手
-
1.7.7.1一、训练左手操作,发挥左手的作用
-
1.7.7.1.1(一)学会左手打结
-
1.7.7.1.2(二)用左手显露手术野
-
1.7.7.1.3(三)用左手协助探查腹腔
-
1.7.7.1.4(四)用左手压迫止血
-
1.7.7.1.5(五)用左手牵拉和固定
-
1.7.7.1.6(六)用左手做钝性分离
-
1.7.7.2二、活用左手举例
-
1.7.7.2.1(一)胆囊切除时的左手配合
-
1.7.7.2.2(二)胃全切除时的左手配合
-
1.7.7.2.3(三)肠切除时的左手配合
-
1.7.7.2.4(四)结肠脾曲部癌切除时的左手配合
-
1.7.7.2.5(五)腹腔镜手术中活用左手
-
1.7.8第8章 结扎与止血技巧
-
1.7.8.1一、结 扎
-
1.7.8.1.1(一)牢固的结扎是止血的基本要求
-
1.7.8.1.2(二)“死结”原则
-
1.7.8.1.3(三)“三点一线”原则
-
1.7.8.1.4(四)持线长度离结扎点近好
-
1.7.8.1.5(五)用力的同时收紧结扎线
-
1.7.8.1.6(六)脆弱组织的结扎
-
1.7.8.1.7(七)肥厚组织的结扎
-
1.7.8.1.8(八)深部结扎
-
1.7.8.1.9(九)血管的结扎
-
1.7.8.1.10(十)血管的切断,是先结扎后切断,还是先切断后结扎
-
1.7.8.2二、手术中出血的对策
-
1.7.8.2.1(一)动脉系损伤
-
1.7.8.2.2(二)静脉系损伤
-
1.7.8.2.3(三)小血管损伤出血
-
1.7.8.2.4(四)实质器官损伤出血
-
1.7.8.2.5(五)淋巴结清扫时的出血
-
1.7.8.2.6(六)常用止血技法
-
1.7.8.2.7(七)关于腹腔填塞压迫止血
-
1.7.8.2.8(八)关于药物止血方法
-
1.7.8.3三、腹腔镜手术的结扎与止血
-
1.7.8.3.1(一)腹腔镜手术的常用止血技术
-
1.7.8.3.2(二)脏器出血的腹腔镜止血方法
-
1.7.9第9章 不漏不堵做吻合
-
1.7.9.1一、保证吻合术成功的要素
-
1.7.9.2二、缝针、缝线的选择
-
1.7.9.3三、造成缝合不全(吻合口漏)的原因
-
1.7.9.4四、吻合口狭窄的原因
-
1.7.9.5五、常用的吻合术
-
1.7.9.5.1(一)食管胃(空肠)吻合术
-
1.7.9.5.2(二)胃空肠吻合
-
1.7.9.5.3(三)大肠吻合术
-
1.7.9.5.4(四)胆管吻合术与胆肠吻合术
-
1.7.9.5.5(五)胰肠吻合术
-
1.7.9.5.6(六)尿路的再建法
-
1.7.9.6六、胃肠吻合器的使用
-
1.7.9.6.1(一)吻合器的选择
-
1.7.9.6.2(二)管状吻合器进行胃肠吻合的操作举例
-
1.7.9.6.3(三)吻合器吻合可能出现的问题及处理方法
-
1.7.9.6.4(四)直肠手术的吻合器操作举例
-
1.7.9.7七、消化道吻合口漏的术中预防
-
1.7.9.7.1(一)食管胃吻合口漏
-
1.7.9.7.2(二)十二指肠残端漏
-
1.7.9.7.3(三)胃肠吻合口漏
-
1.7.9.7.4(四)阑尾粪瘘
-
1.7.9.7.5(五)直肠、结肠切除术后吻合口漏
-
1.7.9.8八、胆漏的术中预防
-
1.7.9.8.1(一)肝切除术后胆汁渗漏
-
1.7.9.8.2(二)胆囊、胆总管手术后胆漏
-
1.7.9.8.3(三)胆肠吻合口漏
-
1.7.9.9九、胰漏的术中预防
-
1.7.9.9.1(一)胰肠吻合口漏
-
1.7.9.9.2(二)胰切除面上的渗漏
-
1.7.9.9.3(三)胰腺活检后发生胰漏
-
1.7.9.9.4(四)手术后胰腺炎
-
1.7.9.9.5(五)十二指肠憩室切除术后胰漏
-
1.7.10第10章 净化手术野
-
1.7.10.1一、手术切口感染的相关因素与防治对策
-
1.7.10.1.1(一)手术切口感染的相关因素
-
1.7.10.1.2(二)手术切口感染的防治对策
-
1.7.10.2二、上消化道手术污染的对策
-
1.7.10.2.1(一)上消化道细菌污染的特点
-
1.7.10.2.2(二)上消化道吻合时防止污染的方法
-
1.7.10.2.3(三)关于腹腔冲洗
-
1.7.10.3三、下消化道手术污染的对策
-
1.7.10.3.1(一)术前管理
-
1.7.10.3.2(二)术中操作注意事项
-
1.7.11第11章 腹腔引流术
-
1.7.11.1一、引流物的选择与引流术的设计
-
1.7.11.1.1(一)引流物的选择
-
1.7.11.1.2(二)引流术的设计
-
1.7.11.2二、关于负压吸引
-
1.7.11.3三、腹腔引流之过
-
1.7.11.4四、腹腔引流的基本原则
-
1.7.11.5五、腹腔手术中的腹腔引流实践
-
1.7.11.5.1(一)上消化道手术中的腹腔引流
-
1.7.11.5.2(二)脾切除、肝胆胰手术的腹腔引流
-
1.7.11.5.3(三)下消化道手术中的腹腔引流
-
1.7.11.5.4(四)重症腹膜炎的两方向切开贯通式引流
-
1.7.11.6六、负压封闭引流技术
-
1.7.12第12章 腹壁肠造口技巧
-
1.7.12.1一、腹壁肠造口位置的选择
-
1.7.12.2二、回肠造口术
-
1.7.12.2.1(一)回肠单管造口术
-
1.7.12.2.2(二)回肠双管造口术
-
1.7.12.3三、结肠造口术
-
1.7.12.3.1(一)结肠单管造口术
-
1.7.12.3.2(二)结肠双管造口术
-
1.7.12.3.3(三)带储液袋的小肠造口术
-
1.7.12.4四、预防造口的并发症
-
1.7.12.4.1(一)术后造口旁疝形成
-
1.7.12.4.2(二)术后造口脱出
-
1.7.12.4.3(三)术后造口回缩
-
1.7.12.4.4(四)术后造口出血
-
1.7.12.4.5(五)术后造口周围脓肿形成
-
1.7.12.4.6(六)造口原发病复发
-
1.7.12.4.7(七)术后造口坏死
-
1.7.12.4.8(八)造口狭窄
-
1.7.13第13章 腹腔淋巴结清扫技巧
-
1.7.13.1一、关于淋巴结清扫术
-
1.7.13.2二、进展期胃癌的淋巴结清扫技术
-
1.7.13.2.1(一)胃的淋巴系解剖知识
-
1.7.13.2.2(二)远侧胃癌切除术的淋巴结清扫
-
1.7.13.2.3(三)经腹近侧胃癌切除术的淋巴结清扫
-
1.7.13.2.4(四)全胃切除的淋巴结清扫
-
1.7.13.3三、肝、胆囊、肝门部胆管癌的淋巴结清扫
-
1.7.13.3.1(一)肝脏、胆管和胆囊的淋巴回流
-
1.7.13.3.2(二)肝癌、胆囊癌和胆管癌的淋巴转移状况
-
1.7.13.3.3(三)胆囊癌的淋巴结清扫
-
1.7.13.3.4(四)肝门部胆管癌的淋巴结清扫
-
1.7.13.4四、胰腺癌切除的淋巴结清扫
-
1.7.13.4.1(一)胰的淋巴回流
-
1.7.13.4.2(二)胰腺癌的淋巴结清扫技术
-
1.7.13.5五、结肠癌切除的淋巴结清扫
-
1.7.13.5.1(一)结肠的淋巴回流
-
1.7.13.5.2(二)结肠癌根治手术的淋巴结清除范围
-
1.7.13.5.3(三)右侧结肠癌切除术
-
1.7.13.5.4(四)横结肠癌根治术
-
1.7.13.5.5(五)左侧结肠癌根治术
-
1.7.13.5.6(六)乙状结肠癌根治术
-
1.7.13.6六、直肠癌根治术的淋巴结清扫
-
1.7.13.6.1(一)直肠淋巴管和淋巴结
-
1.7.13.6.2(二)腹会阴直肠癌根治切除术
-
1.7.14第14章 用“层次解剖”的知识和方法开展胃肠手术
-
1.7.14.1一、按层次解剖的胃癌全胃切除术
-
1.7.14.1.1(一)关于网膜囊的解剖结构
-
1.7.14.1.2(二)大弯侧的操作
-
1.7.14.1.3(三)小弯侧的操作
-
1.7.14.1.4(四)脾和胰尾的游离
-
1.7.14.2二、按层次解剖的直肠癌根治术
-
1.7.14.2.1(一)直肠的腹膜覆盖和筋膜构造
-
1.7.14.2.2(二)直肠癌手术的展开与“筋膜层”的关系
-
1.7.14.3三、腹腔内三个膜系结构
-
1.7.14.4四、肉眼能看到“层”吗
-
1.7.15第15章 腹部再手术和腹腔粘连的分离
-
1.7.15.1一、腹部再手术的切口选择
-
1.7.15.1.1(一)再手术的目的
-
1.7.15.1.2(二)腹部再手术前的思考
-
1.7.15.1.3(三)腹部再手术切口部位的选择
-
1.7.15.1.4(四)上腹正中切口进腹较少伤及肠管
-
1.7.15.2二、腹腔粘连的分离
-
1.7.15.2.1(一)分离腹壁下粘连的技巧
-
1.7.15.2.2(二)分离肠管之间粘连的技巧
-
1.7.15.2.3(三)肠管间的粘连是否都需要彻底分开
-
1.7.15.2.4(四)腹腔粘连与肠梗阻的关系
-
1.7.15.2.5(五)防止肠管损伤的方法
-
1.7.15.2.6(六)何时应该切除高度粘连的肠管
-
1.7.15.2.7(七)用刀、电刀还是剪刀来分离粘连
-
1.7.15.2.8(八)再手术要防止再粘连
-
1.7.15.2.9(九)分离粘连举例
-
1.7.15.2.10(十)癌性“粘连”的分离
-
1.7.15.3三、手术后早期肠梗阻的再手术
-
1.7.15.3.1(一)手术后早期肠梗阻的原因
-
1.7.15.3.2(二)再手术时机的选择
-
1.7.15.3.3(三)再手术的术前准备
-
1.7.15.3.4(四)手术治疗方法
-
1.7.15.4四、手术后早期腹腔感染的再手术
-
1.7.15.4.1(一)发生原因举例
-
1.7.15.4.2(二)临床表现与诊断
-
1.7.15.4.3(三)再手术指征
-
1.7.15.4.4(四)手术后腹腔脓肿的再手术治疗
-
1.7.15.5五、腹部器官手术后早期的再手术
-
1.7.15.5.1(一)胃十二指肠手术后早期的再手术
-
1.7.15.5.2(二)小肠、阑尾、大肠手术后早期的再手术
-
1.7.15.5.3(三)肝脏手术后早期的再手术
-
1.7.15.5.4(四)胆道手术后早期的再手术
-
1.7.15.5.5(五)脾手术后早期的再手术
-
1.7.15.5.6(六)胰腺手术后早期的再手术
-
1.7.15.5.7(七)腹部损伤手术后早期的再手术
-
1.7.15.5.8(八)腹外疝手术后早期的再手术
-
1.7.16第16章 腹部手术副损伤的对策
-
1.7.16.1一、手术中胆管损伤
-
1.7.16.1.1(一)术中胆管损伤的原因
-
1.7.16.1.2(二)术中胆管损伤的表现
-
1.7.16.1.3(三)术中胆管损伤的处理
-
1.7.16.1.4(四)术中胆管损伤的预防
-
1.7.16.2二、手术中脾损伤
-
1.7.16.2.1(一)非脾切除手术中的脾损伤
-
1.7.16.2.2(二)脾切除术中大出血
-
1.7.16.3三、手术中胰腺损伤
-
1.7.16.3.1(一)胃手术时的胰腺损伤
-
1.7.16.3.2(二)脾切除术中的胰腺损伤
-
1.7.16.3.3(三)胰腺切除时的胰腺损伤
-
1.7.16.3.4(四)关于胰腺活组织检查标本的切取
-
1.7.16.4四、手术中肝损伤
-
1.7.16.4.1(一)术中肝内血管损伤
-
1.7.16.4.2(二)肝切除时肝内胆管损伤
-
1.7.16.4.3(三)术后肝功能损害
-
1.7.16.5五、手术中结肠损伤
-
1.7.16.5.1(一)脾切除时的结肠损伤
-
1.7.16.5.2(二)胃切除术中横结肠系膜损伤
-
1.7.16.5.3(三)结肠手术保留结肠端迟发性坏死
-
1.7.16.6六、手术中泌尿系统损伤
-
1.7.16.6.1(一)输尿管副损伤的原因和诊断
-
1.7.16.6.2(二)输尿管损伤的处理
-
1.7.16.6.3(三)输尿管吻合手术方法
-
1.7.16.6.4(四)膀胱的副损伤
-
1.7.16.6.5(五)肾的副损伤
-
1.7.17第17章 肥胖病人的手术问题
-
1.7.17.1一、体重指数和肥胖的诊断
-
1.7.17.2二、肥胖与疾病
-
1.7.17.3三、关于内脏脂肪
-
1.7.17.4四、肥胖与腹部手术
-
1.7.17.4.1(一)术前的思考
-
1.7.17.4.2(二)肥胖病人围术期的特点
-
1.7.17.4.3(三)肥胖病人手术中的特点
-
1.7.17.4.4(四)腹壁切开
-
1.7.17.4.5(五)腹壁感染的预防
-
1.7.17.4.6(六)力求获得良好的手术野
-
1.7.17.4.7(七)大网膜的处理
-
1.7.17.4.8(八)肠系膜的处理
-
1.7.17.4.9(九)淋巴结清扫时脂肪的处理
-
1.7.17.4.10(十)手术解剖层的辨认
-
1.7.17.4.11(十一)脉管的处理
-
1.7.17.4.12(十二)血栓形成的预防
-
1.7.17.4.13(十三)脂肪栓塞
-
1.7.17.4.14(十四)引流
-
1.7.17.4.15(十五)关腹问题
-
1.7.18第18章 特殊病人腹部手术的围术期处理
-
1.7.18.1一、老年病人
-
1.7.18.2二、糖尿病病人
-
1.7.18.3三、高血压病病人
-
1.7.18.4四、心脏病病人
-
1.7.18.5五、呼吸功能障碍病人
-
1.7.18.6六、肾功能障碍病人
-
1.7.18.7七、肝病病人
-
1.7.18.8八、肾上腺皮质功能不全病人
-
1.7.19第19章 掌握和应用血管外科技术
-
1.7.19.1一、血管外科手术的基本技术
-
1.7.19.2二、血管吻合的一般原则
-
1.7.19.3三、动静脉损伤的修复
-
1.7.19.4四、肝手术中的血管再建
-
1.7.19.5五、胰切除时的血管吻合
-
1.7.19.6六、游离空肠移植的血管吻合
-
1.7.19.7七、下腔静脉的修复
-
1.7.20第20章 内镜技术在腹部外科的应用
-
1.7.20.1一、胃镜、结肠镜治疗技术
-
1.7.20.1.1(一)胃镜下食管胃底静脉曲张的治疗
-
1.7.20.1.2(二)内镜下治疗消化道出血
-
1.7.20.1.3(三)内镜下消化道息肉治疗
-
1.7.20.1.4(四)内镜下黏膜切除术和黏膜下层切除术
-
1.7.20.1.5(五)内镜下消化道狭窄的治疗
-
1.7.20.1.6(六)急诊内镜下异物取出术
-
1.7.20.1.7(七)内镜下胃肠造口
-
1.7.20.1.8(八)急性小肠大出血急诊剖腹探查术中内镜的应用
-
1.7.20.1.9(九)急性胃扭转的消化道内镜功能复位术
-
1.7.20.1.10(十)急性肠套叠的内镜下复位
-
1.7.20.1.11(十一)急性肠扭转的乙状结肠镜下减压复位治疗
-
1.7.20.1.12(十二)急性结肠假性梗阻的结肠镜减压治疗
-
1.7.20.1.13(十三)乙状结肠镜用于吻合口狭窄扩张和止血
-
1.7.20.2二、十二指肠镜
-
1.7.20.2.1(一)经内镜逆行胆胰管造影术
-
1.7.20.2.2(二)内镜下乳头括约肌切开术
-
1.7.20.2.3(三)内镜下胆管取石
-
1.7.20.2.4(四)内镜下胆管引流术
-
1.7.20.3三、胆道镜
-
1.7.20.3.1(一)经口胆道镜
-
1.7.20.3.2(二)术中胆道镜
-
1.7.20.3.3(三)术后胆道镜
-
1.7.20.3.4(四)经皮经肝胆道镜(PTCS)
-
1.7.21第21章 超声和放射介入技术在腹部外科的应用
-
1.7.21.1一、经血管介入技术的应用
-
1.7.21.1.1(一)血管插管技术
-
1.7.21.1.2(二)经导管动脉灌注术
-
1.7.21.1.3(三)经导管动脉栓塞术
-
1.7.21.1.4(四)经皮经腔血管成形术
-
1.7.21.2二、非血管介入技术的应用
-
1.7.21.2.1(一)经皮穿刺活检术
-
1.7.21.2.2(二)经皮穿刺消融术
-
1.7.21.2.3(三)放射性粒子置入
-
1.7.21.2.4(四)经皮穿刺引流术
-
1.7.21.2.5(五)非血管管腔扩张成形术
-
1.7.21.3三、综合性介入技术的应用
-
1.8下篇 腹部外科手术举例
-
1.8.1第22章 食管胃结合部癌手术
-
1.8.1.1一、食管胃结合部局部解剖
-
1.8.1.1.1(一)毗邻关系
-
1.8.1.1.2(二)血液供应
-
1.8.1.1.3(三)神经系统
-
1.8.1.1.4(四)淋巴系统
-
1.8.1.1.5(五)食管裂孔和膈肌脚的关系
-
1.8.1.1.6(六)手术的展开与局部解剖
-
1.8.1.2二、术前评估和术式选择
-
1.8.1.2.1(一)病人状况的评估
-
1.8.1.2.2(二)手术入路的选择
-
1.8.1.2.3(三)术式选择
-
1.8.1.3三、左胸腹联合切口的食管贲门癌切除术
-
1.8.1.4四、经腹膈肌裂孔扩大食管下段贲门癌切除术
-
1.8.1.5五、左胸部切口的食管下段贲门癌切除术
-
1.8.2第23章 胃十二指肠溃疡病手术
-
1.8.2.1一、胃次全切除术
-
1.8.2.1.1(一)手术步骤
-
1.8.2.1.2(二)胃部分切除术后并发症
-
1.8.2.2二、腹腔镜手术治疗胃十二指肠溃疡穿孔
-
1.8.3第24章 胃癌手术
-
1.8.3.1一、胃癌根治切除术(D2手术)
-
1.8.3.1.1(一)远侧(幽门侧)胃癌根治切除术
-
1.8.3.1.2(二)近侧(贲门侧)胃癌根治切除术
-
1.8.3.1.3(三)全胃切除术
-
1.8.3.1.4(四)腹腔镜下远端胃切除术
-
1.8.3.2二、胃癌的扩大根治切除术
-
1.8.3.2.1(一)胃癌联合器官切除术
-
1.8.3.2.2(二)左上腹器官全切除术
-
1.8.3.2.3(三)腹主动脉周围淋巴结清扫术
-
1.8.3.2.4(四)纵隔内淋巴结清扫术
-
1.8.4第25章 小肠部分切除术
-
1.8.4.1一、切除部分小肠时几个要明确的问题
-
1.8.4.2二、手术操作
-
1.8.4.2.1(一)小肠部分切除端端吻合
-
1.8.4.2.2(二)小肠侧侧吻合
-
1.8.4.2.3(三)小肠端侧吻合
-
1.8.5第26章 结肠癌手术
-
1.8.5.1一、结肠的淋巴分组
-
1.8.5.2二、结肠癌根治术淋巴结清除程度
-
1.8.5.3三、手术前评估和术式选择
-
1.8.5.3.1(一)手术前评估
-
1.8.5.3.2(二)结肠癌的手术范围
-
1.8.5.3.3(三)外科治疗原则
-
1.8.5.3.4(四)结肠癌的手术前准备
-
1.8.5.4四、结肠癌手术与局部解剖
-
1.8.5.4.1(一)毗邻关系
-
1.8.5.4.2(二)结肠的系膜
-
1.8.5.4.3(三)血管系
-
1.8.5.4.4(四)淋巴系
-
1.8.5.4.5(五)手术应用解剖
-
1.8.5.5五、右半结肠切除术
-
1.8.5.5.1附:肠系膜上血管附近的解剖与淋巴结
-
1.8.5.6六、横结肠切除术
-
1.8.5.7七、左半结肠切除术
-
1.8.5.8八、乙状结肠切除术
-
1.8.5.9九、结肠癌的扩大切除术
-
1.8.5.9.1(一)根治性淋巴结切除术
-
1.8.5.9.2(二)次全或全结肠切除术
-
1.8.5.9.3(三)结肠癌联合脏器切除
-
1.8.5.10十、特殊结肠癌病人的手术
-
1.8.5.10.1(一)结肠癌伴肠梗阻
-
1.8.5.10.2(二)结肠穿孔
-
1.8.5.11十一、腹腔镜右半结肠切除术
-
1.8.6第27章 直肠癌手术
-
1.8.6.1一、手术方式的选择
-
1.8.6.2二、直肠癌手术与局部解剖
-
1.8.6.2.1(一)毗邻关系
-
1.8.6.2.2(二)血管系
-
1.8.6.2.3(三)神经系
-
1.8.6.2.4(四)淋巴系
-
1.8.6.2.5(五)手术与局部解剖
-
1.8.6.3三、腹会阴联合直肠癌切除术
-
1.8.6.4四、直肠低位前切除术
-
1.8.6.5五、Hartmann手术
-
1.8.6.6六、直肠全系膜切除术
-
1.8.6.7七、腹腔镜下直肠前切除
-
1.8.7第28章 胆道手术
-
1.8.7.1一、胆道手术切口的选择
-
1.8.7.2二、胆道手术中探查技巧
-
1.8.7.3三、胆囊切除术
-
1.8.7.3.1(一)胆囊切除术适应证和禁忌证
-
1.8.7.3.2(二)手术步骤
-
1.8.7.3.3(三)特殊类型胆囊手术方法
-
1.8.7.3.4(四)手术并发症处理
-
1.8.7.4四、胆总管探查术
-
1.8.7.4.1(一)胆总管探查指征
-
1.8.7.4.2(二)手术步骤
-
1.8.7.4.3(三)术后T形管管理
-
1.8.7.5五、十二指肠乳头括约肌成形术
-
1.8.7.6六、肝内胆管结石手术
-
1.8.7.7七、胆囊癌的肝段及肝外胆管切除术
-
1.8.7.8八、胆肠吻合术
-
1.8.7.8.1(一)消化道侧吻合口成形术
-
1.8.7.8.2(二)肝总管空肠吻合术
-
1.8.7.8.3(三)其他肝外胆管消化道吻合术
-
1.8.7.8.4(四)肝管空肠吻合术
-
1.8.7.8.5(五)肝内胆管空肠吻合术
-
1.8.7.9九、腹腔镜胆囊切除术
-
1.8.7.9.1(一)单纯的腹腔镜胆囊切除术
-
1.8.7.9.2(二)腹腔镜逆行胆囊切除术
-
1.8.7.9.3(三)复杂的胆囊腹腔镜手术
-
1.8.7.10十、腹腔镜胆总管探查术
-
1.8.8第29章 肝手术
-
1.8.8.1一、肝切除术的应用解剖
-
1.8.8.1.1(一)毗邻关系
-
1.8.8.1.2(二)肝的固定
-
1.8.8.1.3(三)肝的表面标志
-
1.8.8.1.4(四)脉管系
-
1.8.8.1.5(五)肝的分区
-
1.8.8.1.6(六)肝的周围间隙
-
1.8.8.2二、肝左外叶切除术
-
1.8.8.3三、肝右叶切除术
-
1.8.8.4四、肝左叶切除术
-
1.8.8.5五、肝右后叶切除术
-
1.8.8.6六、腹腔镜下肝左外叶切除术
-
1.8.8.7七、腹腔镜下肝囊肿开窗术
-
1.8.9第30章 胰手术
-
1.8.9.1一、胰十二指肠切除术的应用解剖
-
1.8.9.1.1(一)毗邻关系
-
1.8.9.1.2(二)脉管系
-
1.8.9.1.3(三)手术展开与局部解剖
-
1.8.9.2二、胰十二指肠切除术
-
1.8.9.3三、胰体尾切除术
-
1.8.9.4四、腹腔镜胰腺手术
-
1.8.9.4.1(一)急性坏死性胰腺炎坏死组织清除术
-
1.8.9.4.2(二)腹腔镜胰体尾切除术
-
1.8.10第31章 脾手术
-
1.8.10.1一、脾手术与局部解剖
-
1.8.10.1.1(一)脾大小形态和位置
-
1.8.10.1.2(二)脾周围韧带
-
1.8.10.1.3(三)脾的血供、淋巴和神经支配
-
1.8.10.1.4(四)副脾
-
1.8.10.1.5(五)异位脾
-
1.8.10.2二、脾切除术
-
1.8.10.2.1(一)急诊脾切除术
-
1.8.10.2.2(二)择期脾切除术
-
1.8.10.3三、部分脾切除术
-
1.8.10.4四、腹腔镜脾切除术
-
1.8.11第32章 腹部器官肿瘤的缩小手术
-
1.8.11.1一、关于缩小手术的理念
-
1.8.11.2二、胃癌缩小手术举例
-
1.8.11.2.1(一)早期胃癌根治性黏膜切除术
-
1.8.11.2.2(二)早期胃癌开腹黏膜下层切除术
-
1.8.11.2.3(三)胃癌的缩小手术
-
1.8.11.3三、结肠癌缩小手术举例
-
1.8.11.3.1(一)内镜下结肠癌切除术
-
1.8.11.3.2(二)腹腔镜辅助下结肠癌切除术
-
1.8.11.4四、直肠癌缩小手术举例
-
1.8.11.4.1(一)直肠肿瘤局部切除术
-
1.8.11.4.2(二)直肠癌的内镜下切除术
-
1.8.11.4.3(三)腹腔镜辅助下直肠癌切除术
-
1.8.11.4.4(四)手术前放化疗问题
-
1.8.11.4.5(五)内括约肌切除保肛治疗低位直肠癌
-
1.8.11.5五、胰腺肿瘤缩小手术举例
-
1.8.11.5.1(一)保留十二指肠的胰头切除术——Beger手术
-
1.8.11.5.2(二)胰头部分切除、胰管空肠侧侧吻合术——Frey手术
-
1.8.11.5.3(三)保留幽门的胰十二指肠切除术(PPPD)
-
1.8.11.5.4(四)保留脾的胰体尾切除术
-
1.8.11.6六、壶腹周围肿瘤局部切除术
-
1.8.12第33章 常见急腹症手术技巧
-
1.8.12.1一、急腹症手术的特点
-
1.8.12.2二、急诊手术的组织与管理
-
1.8.12.3三、常见急腹症的急诊手术技巧
-
1.8.12.3.1(一)急性腹膜炎
-
1.8.12.3.2(二)急性阑尾炎
-
1.8.12.3.3(三)急性胆囊炎
-
1.8.12.3.4(四)重症急性胆管炎
-
1.8.12.3.5(五)急性胰腺炎
-
1.8.12.3.6(六)胃和十二指肠溃疡急性穿孔
-
1.8.12.3.7(七)胃癌穿孔
-
1.8.12.3.8(八)结肠穿孔
-
1.8.12.3.9(九)小肠梗阻
-
1.8.12.3.10(十)腹壁疝嵌顿
-
1.8.12.3.11(十一)结肠、直肠癌梗阻
-
1.8.12.3.12(十二)胃和十二指肠溃疡出血
-
1.8.12.3.13(十三)胃癌急性出血
-
1.8.12.3.14(十四)胆道出血
-
1.8.12.3.15(十五)肝癌破裂出血
-
1.8.13第34章 常见腹部器官损伤的手术技巧
-
1.8.13.1一、腹腔内出血的止血
-
1.8.13.2二、胃损伤
-
1.8.13.3三、十二指肠损伤
-
1.8.13.4四、小肠损伤
-
1.8.13.5五、结肠损伤
-
1.8.13.6六、直肠肛管损伤
-
1.8.13.7七、肝损伤
-
1.8.13.8八、脾损伤
-
1.8.13.9九、胰腺损伤
-
1.8.13.10十、腹膜后血肿及腹部大血管损伤
-
1.8.13.10.1(一)腹膜后血肿的处理
-
1.8.13.10.2(二)腹膜后大血管损伤
-
1.8.13.11十一、肾损伤
-
1.8.13.12十二、膀胱损伤
-
1.8.13.13十三、含腹部损伤在内的多发伤
-
1.8.13.14十四、损伤控制外科理论的临床应用
-
1.8.14第35章 腹股沟疝手术
-
1.8.14.1一、腹股沟斜疝手术
-
1.8.14.1.1(一)疝囊高位结扎术
-
1.8.14.1.2(二)修补腹股沟管
-
1.8.14.1.3(三)无张力疝修补方法
-
1.8.14.2二、股疝手术
-
1.8.14.2.1(一)经腹股沟股疝修复术
-
1.8.14.2.2(二)经股部股疝修复术
-
1.8.14.2.3(三)无张力疝修补手术
-
1.8.14.3三、复发疝的再手术
-
1.8.15第36章 痔手术
-
1.8.15.1一、痔核切除术
-
1.8.15.1.1(一)单纯内痔切除缝合术
-
1.8.15.1.2(二)开放式痔切除术
-
1.8.15.1.3附:痔核套扎术
-
1.8.15.1.4(三)痔静脉丛摘除术
-
1.8.15.2二、环痔切除术(软木塞环切术)
-
1.8.15.3三、吻合器痔切除术
-
1.9参考文献
1
腹部外科手术技巧(第4版)
 的病例,均属分化不良的高恶性病变或已有淋巴转移。对于这类病例即使行腹会阴切除术,预后仍不佳,且最终死亡原因是远处转移而不是局部复发。当前国际上认为肿瘤远端肠段的切除以
的病例,均属分化不良的高恶性病变或已有淋巴转移。对于这类病例即使行腹会阴切除术,预后仍不佳,且最终死亡原因是远处转移而不是局部复发。当前国际上认为肿瘤远端肠段的切除以 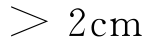 为宜。
为宜。