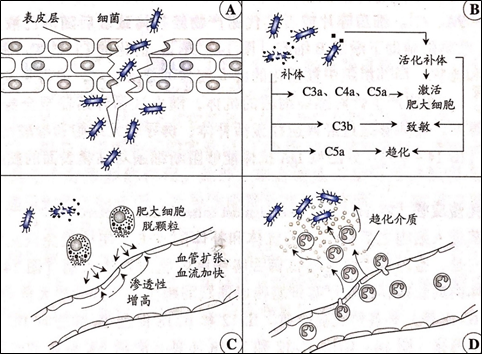
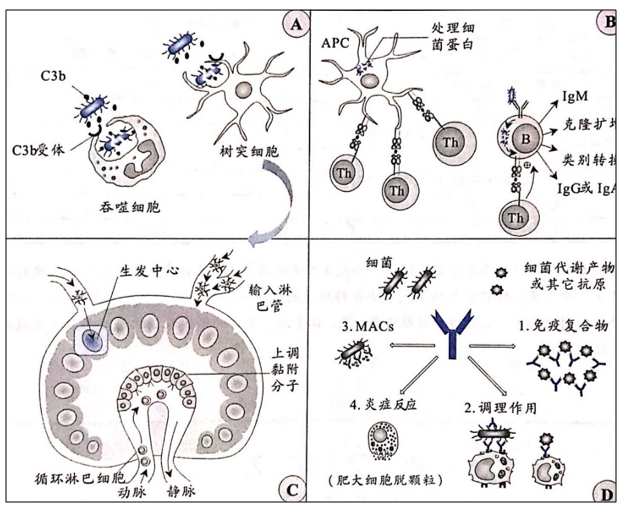
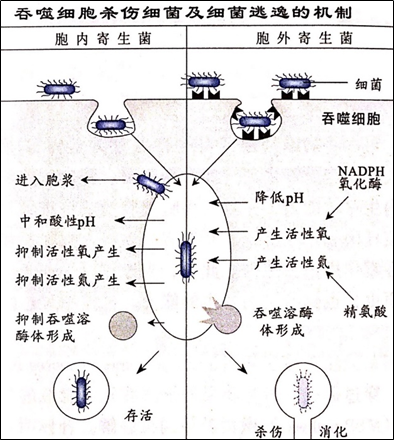
1
3
常见病原菌
-
3.1病原性球菌
-
3.2肠道杆菌
-
3.3弧菌属与弯曲菌属
-
3.4厌氧性细菌
-
3.5分枝杆菌属
-
3.6动物源性细菌
-
3.7其他致病性细菌
-
3.8葡萄球菌
-
3.9链球菌属
-
3.10奈瑟菌属
-
3.11埃希菌属
-
3.12志贺菌属
-
3.13沙门菌属
-
3.14弧菌属
-
3.15空肠弯曲菌
-
3.16幽门螺杆菌
-
3.17破伤风梭菌
-
3.18产气荚膜梭菌
-
3.19肉毒梭菌
-
3.20无芽胞厌氧菌
-
3.21结核分枝杆菌
-
3.22麻风分枝杆菌
-
3.23布鲁菌
-
3.24鼠疫耶尔森菌
-
3.25炭疽芽胞杆菌
-
3.26白喉棒状杆菌
-
3.27百日咳鲍特菌
-
3.28流感嗜血杆菌
-
3.29铜绿假单胞菌
-
3.30嗜肺军团菌
4
5
常见病毒
-
5.1呼吸道病毒
-
5.2肠道病毒
-
5.3肝炎病毒
-
5.4反转录病毒
-
5.5疱疹病毒
-
5.6虫媒病毒
-
5.7出血热病毒
-
5.8其他病毒
-
5.9流行性感冒病毒
-
5.10麻疹病毒
-
5.11腮腺炎病毒
-
5.12风疹病毒
-
5.13呼吸道合胞病毒
-
5.14冠状病毒
-
5.15脊髓灰质炎病毒
-
5.16柯萨奇病毒、埃可病毒和新型肠道病毒
-
5.17轮状病毒
-
5.18其它急性肠胃炎病毒
-
5.19甲型肝炎病毒
-
5.20乙型肝炎病毒
-
5.21肝炎病毒的微生物检查及防治原则
-
5.22其它肝炎病毒
-
5.23人类免疫缺陷病毒
-
5.24狂犬病毒
-
5.25人乳头瘤病毒
-
5.26朊病毒