-
1.1引言 心迹何处
-
1.1.1参考文献
-
1.21 人工智能万水千山
-
1.2.11.1 神妙智慧
-
1.2.21.2 乐观预言
-
1.2.31.3 风云人物
-
1.2.41.4 人机结合
-
1.2.51.5 双向对行
-
1.2.6本章结语
-
1.2.7参考文献
-
1.2.8进一步阅读资料
-
1.32 思维过程扑朔迷离
-
1.3.12.1 逻辑悖论
-
1.3.22.2 选择决策
-
1.3.32.3 归纳预测
-
1.3.42.4 形象思维
-
1.3.52.5 辩证思维
-
1.3.6本章结语
-
1.3.7参考文献
-
1.3.8进一步阅读资料
-
1.43 经验知识举足轻重
-
1.4.13.1 常识经验
-
1.4.23.2 隐性知识
-
1.4.33.3 惯性记忆
-
1.4.43.4 直觉训练
-
1.4.53.5 知识工程
-
1.4.6本章结语
-
1.4.7参考文献
-
1.4.8进一步阅读资料
-
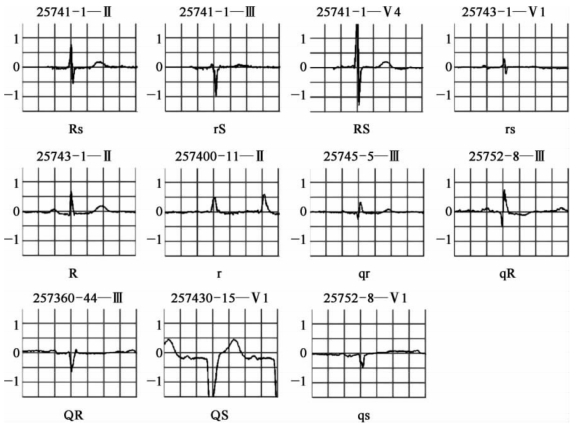
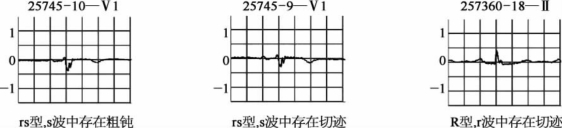
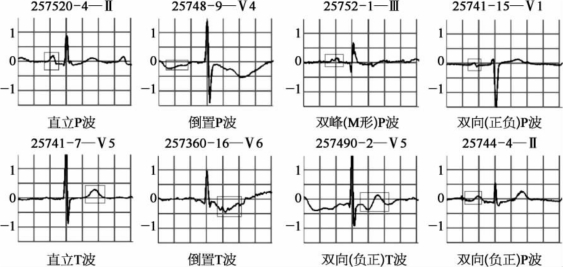
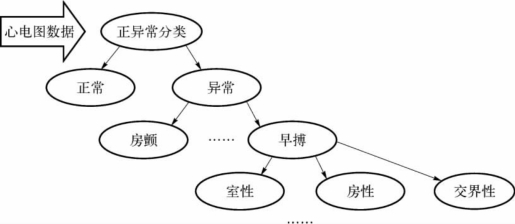
1.54 心电图谱见微知著
-
1.5.14.1 整体判读
-
1.5.24.2 症状诊断
-
1.5.34.3 分类融合
-
1.5.44.4 开放数据
-
1.5.54.5 任重道远
-
1.5.6本章结语
-
1.5.7参考文献
-
1.5.8进一步阅读资料
-
1.65 机器书法浮光掠影
-
1.6.15.1 八分八变
-
1.6.25.2 习碑习帖
-
1.6.35.3 创作创新
-
1.6.45.4 变形变体
-
1.6.55.5 见仁见智
-
1.6.6本章结语
-
1.6.7参考文献
-
1.6.8进一步阅读资料
-
1.76 科技艺术若即若离
-
1.7.16.1 真谛美感
-
1.7.26.2 坦言音乐
-
1.7.36.3 森罗文艺
-
1.7.46.4 道说绘画
-
1.7.56.5 似是而非
-
1.7.6本章结语
-
1.7.7参考文献
-
1.7.8进一步阅读资料
-
1.8结语 计算困境
-
1.8.1参考文献
-
1.8.2书法图片来源
-
1.9附录
-
1.9.1附录1 思维的系统观——思维系统<sup></sup>
-
1.9.2附录2 过程性知识和描述性知识<sup></sup>
-
1.9.3附录3 混沌神经元、递归结构与卷积神经网络计算举要
-
1.9.4附录4 毛笔难倒电脑<sup></sup>
-
1.9.5附录5 切脉模拟途径
-
1.10后记
1
“心迹”的计算:隐性知识的人工智能途径