-
1.1《社区卫生工作实用丛书》编委会
-
1.2序
-
1.3前 言
-
1.4第一章 基础知识
-
1.4.1第一节 电离辐射的医学应用及发展
-
1.4.2第二节 原子结构X线核素与原子核的衰变
-
1.4.3第三节 辐射剂量学基础
-
1.4.4第四节 电离辐射与物质的相互作用
-
1.4.5第五节 电离辐射的生物学效应
-
1.4.6第六节 影响辐射生物效应的因素
-
1.5第二章 医用放射防护相关标准
-
1.5.1第一节 防护标准演变的历史回顾
-
1.5.2第二节 电离辐射防护与核安全基本标准
-
1.5.3第三节 我国现行的医用辐射防护标准体系
-
1.6第三章 医用X线放射诊断的放射防护
-
1.6.1第一节 医用X线放射诊断发展历史
-
1.6.2第二节 医用X线放射诊断工作场所与设备的防护措施
-
1.6.3第三节 医用X线放射诊断的患者防护
-
1.6.4第四节 医用X线放射诊断工作场所与设备质量控制检测
-
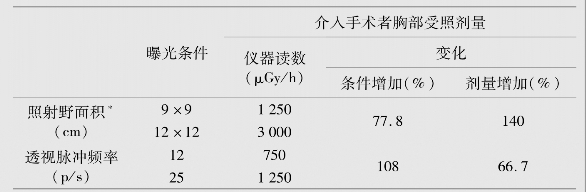
1.7第四章 介入放射学的放射防护
-
1.7.1第一节 介入放射学防护概述
-
1.7.2第二节 介入放射学工作场所与设备的防护措施
-
1.7.3第三节 介入放射工作者与患者的防护措施
-
1.7.4第四节 介入放射学工作场所与设备的检测
-
1.8第五章 核医学诊断和治疗中的防护
-
1.8.1第一节 核医学诊断和治疗防护概述
-
1.8.2第二节 核医学诊断和治疗场所的防护措施
-
1.8.3第三节 核医学诊断和治疗的质量控制与质量保证措施
-
1.8.4第四节 操作非密封源的防护措施
-
1.8.5第五节 核医学诊断和治疗的患者防护
-
1.9第六章 肿瘤放射治疗中的放射防护
-
1.9.1第一节 肿瘤放射治疗防护的特殊性
-
1.9.2第二节 肿瘤放射治疗工作场所的防护措施
-
1.9.3第三节 肿瘤放射治疗的质量保证与质量控制
-
1.9.4第四节 肿瘤放射治疗中的患者防护
-
1.9.5第五节 肿瘤放射治疗中的事故预防
-
1.10第七章 医用辐射防护管理
-
1.10.1第一节 放射诊疗许可
-
1.10.2第二节 放射诊疗项目辐射安全许可
-
1.10.3第三节 职业病危害放射防护管理
-
1.10.4第四节 医用辐射事故卫生应急
-
1.11第八章 放射工作人员的职业健康管理
-
1.11.1第一节 放射工作人员职业健康管理的法律依据
-
1.11.2第二节 放射工作人员的从业条件
-
1.11.3第三节 放射工作人员的防护知识培训
-
1.11.4第四节 个人剂量监测与管理
-
1.11.5第五节 职业健康监护管理
-
1.11.6第六节 职业性放射性疾病的诊断与鉴定
-
1.12第九章 辐射监测
-
1.12.1第一节 工作场所监测
-
1.12.2第二节 个人剂量监测
-
1.12.3第三节 实验室监测
-
1.12.4第四节 常用监测仪器及原理
-
1.12.5第五节 测量方法实例
-
1.13附 录
-
1.14参考文献
1
社区医用辐射防护手册