-
1.1《社区卫生工作实用丛书》编委会
-
1.2序
-
1.3前 言
-
1.4第一章 基础知识
-
1.4.1第一节 电离辐射的医学应用及发展
-
1.4.2第二节 原子结构X线核素与原子核的衰变
-
1.4.3第三节 辐射剂量学基础
-
1.4.4第四节 电离辐射与物质的相互作用
-
1.4.5第五节 电离辐射的生物学效应
-
1.4.6第六节 影响辐射生物效应的因素
-
1.5第二章 医用放射防护相关标准
-
1.5.1第一节 防护标准演变的历史回顾
-
1.5.2第二节 电离辐射防护与核安全基本标准
-
1.5.3第三节 我国现行的医用辐射防护标准体系
-
1.6第三章 医用X线放射诊断的放射防护
-
1.6.1第一节 医用X线放射诊断发展历史
-
1.6.2第二节 医用X线放射诊断工作场所与设备的防护措施
-
1.6.3第三节 医用X线放射诊断的患者防护
-
1.6.4第四节 医用X线放射诊断工作场所与设备质量控制检测
-
1.7第四章 介入放射学的放射防护
-
1.7.1第一节 介入放射学防护概述
-
1.7.2第二节 介入放射学工作场所与设备的防护措施
-
1.7.3第三节 介入放射工作者与患者的防护措施
-
1.7.4第四节 介入放射学工作场所与设备的检测
-
1.8第五章 核医学诊断和治疗中的防护
-
1.8.1第一节 核医学诊断和治疗防护概述
-
1.8.2第二节 核医学诊断和治疗场所的防护措施
-
1.8.3第三节 核医学诊断和治疗的质量控制与质量保证措施
-
1.8.4第四节 操作非密封源的防护措施
-
1.8.5第五节 核医学诊断和治疗的患者防护
-
1.9第六章 肿瘤放射治疗中的放射防护
-
1.9.1第一节 肿瘤放射治疗防护的特殊性
-
1.9.2第二节 肿瘤放射治疗工作场所的防护措施
-
1.9.3第三节 肿瘤放射治疗的质量保证与质量控制
-
1.9.4第四节 肿瘤放射治疗中的患者防护
-
1.9.5第五节 肿瘤放射治疗中的事故预防
-
1.10第七章 医用辐射防护管理
-
1.10.1第一节 放射诊疗许可
-
1.10.2第二节 放射诊疗项目辐射安全许可
-
1.10.3第三节 职业病危害放射防护管理
-
1.10.4第四节 医用辐射事故卫生应急
-
1.11第八章 放射工作人员的职业健康管理
-
1.11.1第一节 放射工作人员职业健康管理的法律依据
-
1.11.2第二节 放射工作人员的从业条件
-
1.11.3第三节 放射工作人员的防护知识培训
-
1.11.4第四节 个人剂量监测与管理
-
1.11.5第五节 职业健康监护管理
-
1.11.6第六节 职业性放射性疾病的诊断与鉴定
-
1.12第九章 辐射监测
-
1.12.1第一节 工作场所监测
-
1.12.2第二节 个人剂量监测
-
1.12.3第三节 实验室监测
-
1.12.4第四节 常用监测仪器及原理
-
1.12.5第五节 测量方法实例
-
1.13附 录
-
1.14参考文献
1
社区医用辐射防护手册
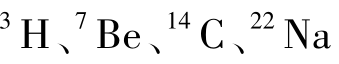 等。原生放射性核素是自地球存在以来就存在于地壳里的放射性核素,地壳陆地表面的土壤、岩石、水、大气乃至包括人体在内的生物组织和植物组织中,都存在天然的原生放射性核素,对人体照射影响较大的原生放射性核素主要有铀系、钍系、锕系核素及
等。原生放射性核素是自地球存在以来就存在于地壳里的放射性核素,地壳陆地表面的土壤、岩石、水、大气乃至包括人体在内的生物组织和植物组织中,都存在天然的原生放射性核素,对人体照射影响较大的原生放射性核素主要有铀系、钍系、锕系核素及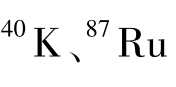 等。随着社会的进步,人们接受天然电离辐射照射会因人为活动的时空变化而增加。例如,越来越多的人乘坐飞机,增加了受宇宙射线的照射机会;地下空间的开发利用增加了受地壳γ辐射和氡的照射的可能;建筑材料、室内装修材料(天然石材)以及室内滞留时间的增加也加大了人类接受氡和其他原生放射性核素照射的份额。
等。随着社会的进步,人们接受天然电离辐射照射会因人为活动的时空变化而增加。例如,越来越多的人乘坐飞机,增加了受宇宙射线的照射机会;地下空间的开发利用增加了受地壳γ辐射和氡的照射的可能;建筑材料、室内装修材料(天然石材)以及室内滞留时间的增加也加大了人类接受氡和其他原生放射性核素照射的份额。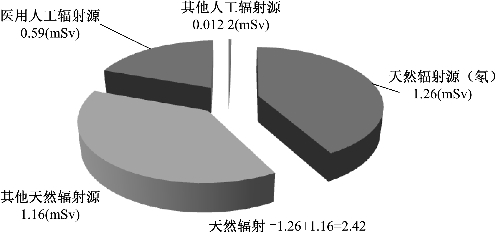
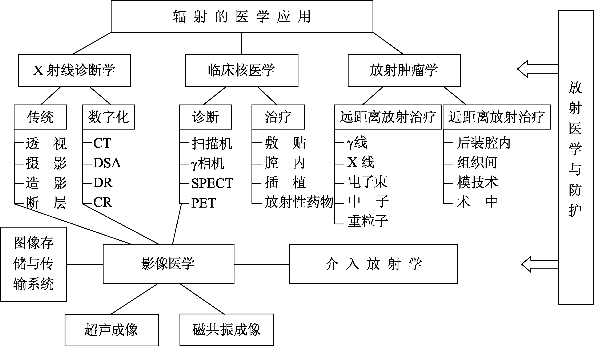
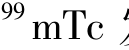 发生器和
发生器和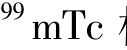 标记显像剂相继用于临床;70年代,电子计算机的应用把核医学推进到定量与动态核医学的新阶段,单光子发射计算机断层显像(SPECT)装置问世,使许多功能性的疾病可以通过SPECT得以诊断。
标记显像剂相继用于临床;70年代,电子计算机的应用把核医学推进到定量与动态核医学的新阶段,单光子发射计算机断层显像(SPECT)装置问世,使许多功能性的疾病可以通过SPECT得以诊断。