![]()

唾液腺的发育主要是原始口腔黏膜的上皮和临近的间充质相互诱导作用发生的。
【唾液腺发育过程】
唾液腺的发育主要是胚胎期间上皮和间充质相互作用的结果。除发育的部位和时间不同外,所有唾液腺的发育过程都基本相似。上皮-间充质相互作用是指邻近组织间的相互作用,其涵义是紧靠上皮的间充质对于上皮的正常发育是必要的。唾液腺组织的发生、细胞生长和分化是由邻近的间充质调节的,同时间充质还形成腺体的支持组织。
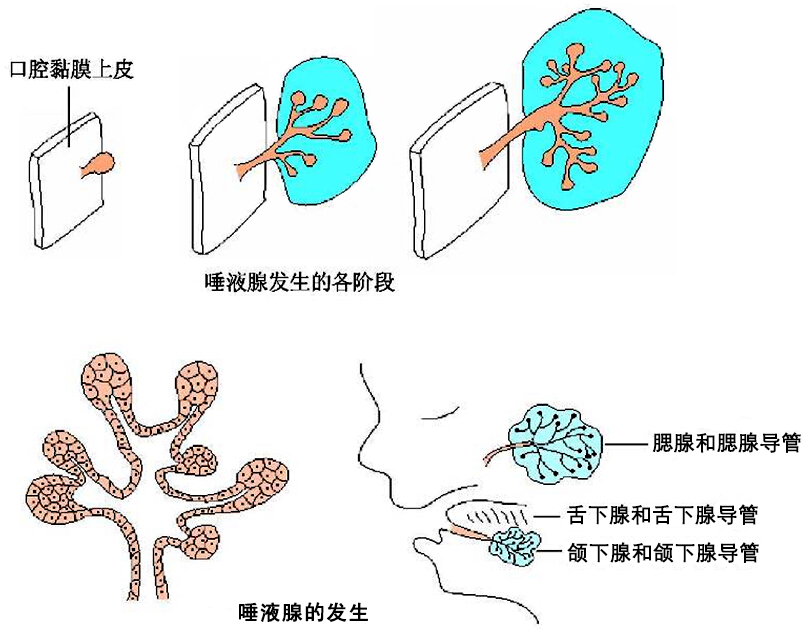
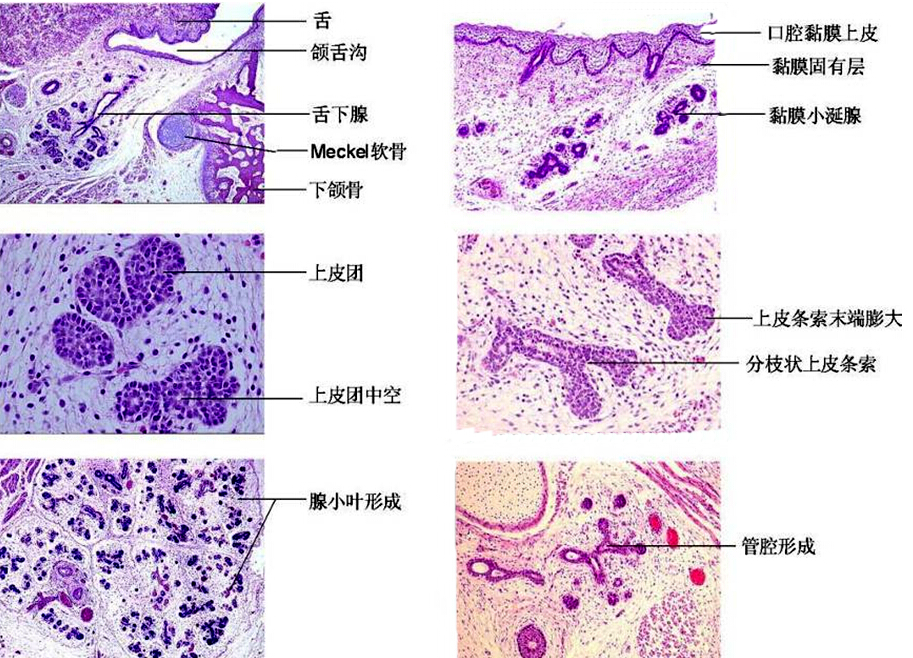
唾液腺发育的开始是在将要发生唾液腺始基处的原始口腔上皮在其深部间充质的诱导下,基底细胞向间充质增生,形成一个芽状上皮团。此上皮团借基板与邻近密集的间充质细胞分隔。上皮团不断向间充质增生、延伸并形成较长的上皮条索。同时在条索周围的间充质细胞排列密集。此后上皮条索迅速增生并通过反复的上皮分叉的形式形成许多末端膨大的分支,呈树枝状。同时,分支周围的间充质不断增生,最后形成许多小叶状结构及未来腺体的被膜。在大唾液腺,约在胚胎第6个月,实性的上皮条索中央变空,形成导管系统。末端膨大的部分将形成腺泡。根据发育过程中的形态变化,可将发育分为6个阶段:
◇ 间充质诱导口腔上皮形成上皮蕾,此期邻近口腔上皮的间充质诱导上皮增生,局部增厚形成上皮芽状突起,称上皮蕾。上皮蕾周围藉基底膜与周围密集的间充质细胞分开。
◇ 上皮索形成及生长,由于上皮蕾细胞的不断增生、延长,形成实性上皮条索,周围间充质细胞密集。二者之间可见基底膜。基底膜和周围的间充质组织对唾液腺的形态发生和分化起调节作用。
◇ 上皮索末端分支,上皮索快速增生、延长,同时形成末端膨大的分支。
◇ 上皮索反复分支腺小叶形成,此期上皮索末端继续发出分支,形成树枝状分支系统。随分支的形成,间充质围绕某部分分支形成腺小叶。
◇ 前期导管形成,上皮索中央出现腔隙。管腔首先出现在主导管、分支导管的近、远端,然后是中间部分。最后在末端膨大处出现腺腔。此时并无分泌颗粒出现。导管的形成与上皮索细胞间简单的间隙分化为细胞间的紧密连接密切相关。此时,导管的分支生长仍在继续,一直到唾液腺的细胞分化阶段。
◇ 细胞分化,唾液腺形态发生的最后是功能性腺泡和闰管的细胞分化。在这个阶段,细胞分裂从整个上皮部分转至上皮条索终末膨大区。此区的细胞是干细胞,它们将分化为腺泡细胞和导管细胞。肌上皮细胞也来自于这些干细胞并与腺泡细胞同时发育。腺泡细胞的成熟根据分泌颗粒和细胞器的形态特点有所不同,浆液性腺泡和黏液性腺泡的发育也不同。因此三大唾液腺的细胞分化模式也不尽相同。上皮末端膨大区部分细胞最终分化为闰管细胞,成为腺泡细胞、导管细胞和肌上皮细胞的干细胞。
腮腺在胚胎第6周开始发育,起源于上、下颌突分叉处的外胚层上皮。上皮芽最初向外生长,然后转向背侧,到达发育中的下颌升支和嚼肌的表面,再向内侧进入下颌后窝。在嚼肌表面和下颌后窝发育成腺体。其上皮芽最初形成处为腮腺导管的开口。此开口的位置随个体发育而稍有变化,最初在上颌第一乳磨牙相对的颊黏膜处;在3~4岁时即位于上颌第二乳磨牙相对的颊黏膜;12岁时位于上颌第一恒磨牙相对的颊黏膜处;成人时在上颌第二恒磨牙相对的颊黏膜处。
下颌下腺在胚胎第6周末开始发育,可能起源于颌舌沟舌下肉阜处内胚层上皮。上皮芽沿口底向后生长,在下颌角内侧、下颌舌骨肌的后缘转向腹侧,然后分化成腺体。也有人认为下颌下腺及舌下腺来自于内胚层上皮。
舌下腺在第7~8周开始发育,起源于颌舌沟近外侧的内胚层上皮,由10~20个分开的上皮芽发育而成。这些上皮芽向舌下区生长,各自形成小腺体,并分别保留各自的导管,开口于颌下腺导管开口的外侧,但有时与下颌下腺主导管相通而不单独开口。
小唾液腺发育较晚,约在胎儿12周。上皮芽长入黏膜下层即分之并发育成腺体。导管较短,直接开口于口腔黏膜。
唾液腺发育过程中,与淋巴组织有密切关系,特别是腮腺和下颌下腺。腮腺发育的部位与颈部淋巴结的发育部位在同一区域内,以后才逐渐分开,所以在腮腺内和腮腺表面都会有淋巴组织并形成淋巴结。同样,在颈部淋巴结内也偶尔混有少量唾液腺组织。下颌下腺导管周围也有淋巴组织,但仅仅是弥散存在,并不形成淋巴结。
【唾液腺发育的调控机制】
◇ 唾液腺发育过程中的上皮和间充质的相互作用非常重要且不可缺少。如将唾液腺形成部位的间充质与非唾液腺形成部位的上皮结合,仍能形成唾液腺;反之,将非唾液腺形成部位的间充质与唾液腺形成部位的上皮结合,将不能形成唾液腺。说明间充质的诱导作用非常重要。间充质的诱导作用对于增生上皮基板的形成起主要作用。间充质中的细胞外基质如基底膜成分,由上皮细胞分泌,起支持和过滤作用,能调节上皮细胞的迁移、极化和分化。细胞外基质中还有糖蛋白、胶原纤维和蛋白多糖如硫酸软骨素等,它们对唾液腺发育过程中的细胞增殖、细胞分化和形态发生具有调节作用。
◇ 唾液腺发育受内源性和外源性因子的影响,它们可调节细胞增生、分化和形态发生过程。内源性因子为特定的基因表达预设程序。此程序决定基因的开启和关闭时间和顺序,为每种特定的细胞类型的发育、组织和器官的生长提供引导;外源性因子是细胞与细胞、细胞与间充质相互作用所产生的信号及细胞因子、激素和生长因子所形成的细胞外信号,这些信号决定不同的细胞群体的发育。唾液腺发育的定位调节机制还不清楚。对果蝇的研究发现,唾液腺的发育定位与同源异形基因Scr的表达有关。而在人HOX基因的表达可能与唾液腺的定位发生有关,BMP4也可能参与调节唾液腺定位时的上皮间充质相互作用。
◇ 分支形态发生是机体许多器官如唾液腺、乳腺、肺、胰和肾的基本发育模式。唾液腺发生时的上皮索分支是显著的特点。Ⅲ型胶原在将分支处聚集对分支的形成非常重要。Ⅰ型和Ⅳ型胶原具有维持和保护已形成的分支的作用。而基底膜对于分支处的细胞增生、分化具有调节作用,无基底膜时,分支不能形成。发育过程中也出现选择性的基底膜降解。体外实验表明,FGF可使培养的上皮索变长,而EGF则使其出现分支。FGF和EGF的共同使用可诱导出现类似正常的体内发育的形态。在小鼠的下颌下腺发生过程中,EGF、IGF、TGF、PDGF、IL-6、TNF及它们的受体,通过复杂的网络形式参与腺体发育过程的调节。
【人胚切片】
-----------------------------------------------------------------------------------------



