一、休克的病因
许多强烈的致病因子作用于机体可引起休克:
1. 失血和失液
失血:
大量失血可引起失血性休克。
常见于:创伤失血、胃溃疡出血、食道静脉出血、宫外孕、产后大出血、DIC等
失液:
剧烈呕吐或腹泻、肠梗阻、大汗淋漓以及糖尿病时的多尿等均可导致大量的体液丢失,使有效循环血量锐减而引起休克,过去称为虚脱(cllapse)。
2. 烧伤
严重的大面积烧伤常伴有血浆的大量渗出而丢失,可造成有效循环血量减少,使组织灌流量不足引起烧伤性休克。
其早期与低血容量和疼痛有关,晚期则常因继发感染而发展为脓毒性。
3. 创伤
严重的创伤可因剧烈的疼痛、大量失血和失液、组织坏死而引起休克,称为创伤性休克。
4. 感染
细菌、病毒、真菌、立克次体等病原微生物的严重感染可引起休克,属于脓毒性休克。
5. 过敏
某些过敏体质的人可因注射某些药物(如青霉素)、血清制剂或疫苗后,甚至进食某些食物或接触某些物品(如花粉)后,发生I型超敏反应而引起休克,称为过敏性休克。
6. 心脏功能障碍
大面积急性心肌梗死、急性心肌炎、心室壁瘤破裂、严重的心律失常(房颤、室颤)等心脏病变和心脏压塞肺栓塞、张力性气胸等影响血液回流和心脏射血功能的心外阻塞性病变,均可导致心排血量急剧减少、有效循环血量严重不足而引起休克,称为心源性休克。
7. 强烈的神经刺激
剧烈疼痛脊髓损伤或高位脊髓麻醉、中枢镇静药过量可抑制交感缩血管功能,使阻力血管扩张,血管床容积增大,有效循环血量相对不足而引起休克,称为神经源性休克。
这种休克的微循环灌流正常并且预后较好,常不需治疗而自愈。有人称这种状况为低血压状态,并非休克。
二、休克的分类
1. 按病因分类
可按上述病因将休克分为失血性休克、烧伤性休克、创伤性休克、脓毒性休克、过敏性休克、心源性休克、神经源性休克等。
这种分类方法有利于及时认识并清除病因,是目前临床上常用的分类方法。
2. 按始动环节分类
尽管引起休克的病因各异,但大多数休克的发生都存在有效循环血量减少的共同发病学环节。
而机体有效循环血量的维持是由三个因素决定的:
①足够的血容量;
②正常的血管舒缩功能;
③正常心泵功能。
各种病因均可通过这三个因素中的一个或几个,影响有效循环血量,使微循环功能障碍导致组织灌流量减少而引起休克。
因此,将血容量减少、血管床容量增加心泵功能障碍这三个因素称为休克的三个始动环节。
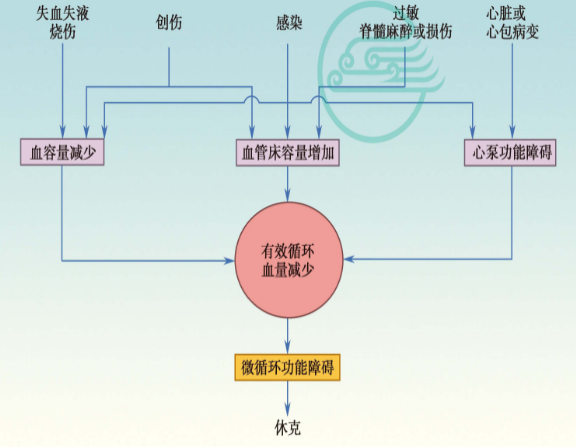
按此方法一般可将休克分为三类:
(1)低血容量性休克
指 机体血容量减少所引起的休克。
常见病因为失血、失液、烧伤创伤等。大量体液丢失或血管通透性增加可导致血容量急剧减少,静脉回流不足,心排血量减少和血压下降。
这类休克主要包括失血失液性休克、烧伤性休克和创伤性休克。
临床症状:“三低一高”——中心静脉压(CVP)、心输出量(CO)、动脉血压(BP)降低;而总外周阻力(TPR)增高。
(2)血管源性休克
指由于外周血管扩张,血管床容量增加,大量血液淤滞在扩张的小血管内,使有效循环血量减少且分布异常,导致组织灌流量减少而引起的休克,故又称低阻力性休克或分布性休克。
(3)心源性休克
指由于心脏泵血功能障碍,心排血量急剧减少,使有效循环血量和微循环灌流量显著下降所引起的休克。
其病因可分为心肌源性和非心肌源性两类。


