4.心泵功能的调节
本节主要从心脏本身阐述控制心输出量的因素,心输出量=每搏输出量×心率。
(1)每搏输出量的调节
同骨骼肌收缩相似,心脏的每搏输出量也取决于前负荷,心肌收缩能力,及后负荷的影响。
①心泵功能的自身调节——Starling机制(即前负荷对每搏输出量的调节)
a.前负荷与骨骼肌收缩强度的关系。
增加前负荷,心肌收缩力加强,搏出量增多,每搏功增大。
b.左心室的前负荷是左室舒张末期压(LVEDP);初长度是左室舒张未期容积/量(LVEDV)
c.心室功能曲线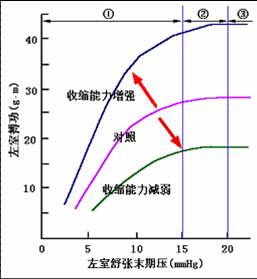
LVEDP在 12~15mmHg时,心室处于最适前负荷,心肌收缩做功最大;LVEDP在15~20mmHg时,曲线渐趋平坦,心肌收缩无明显增大,做功无明显增 加;LVEDP>20mmHg以后,曲线平坦或轻度降低,说明搏功基本不变或仅轻度减小;通常LVEDP为5~6mmHg,位于曲线升支段,前负荷与初长度远未达最适水平,说明左室有较大初长度贮备。
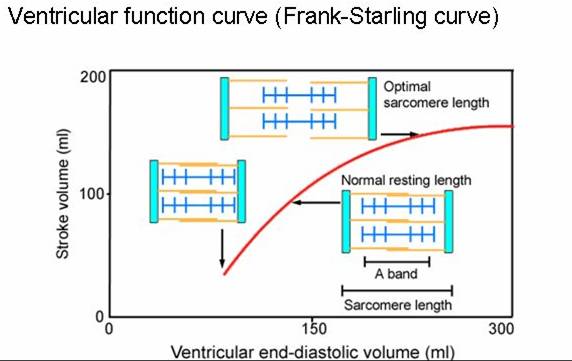
d.前负荷影响搏出量的机制
左心室肌未达最适前负荷之前,随前负荷加大,肌小节初长度变长,粗、细肌丝有效重合程度增大,收缩强度增加。到达最适前负荷,肌小节初长度为2.0~2.2mm,粗、细肌丝处于最佳重合状态,收缩强度最强。
e.心室功能曲线不出现降支的原因:
心肌组织含有较多的胶原纤维,可伸展性小,心肌这种抗过度延伸特征使心肌不会因前负荷过大而使搏出量骤然减小。
f.影响心肌前负荷的因素:
1)静脉回心血量,取决于心室舒张充盈持续时间和静脉回流速度
2)剩余血量,与心肌收缩力有关
g.心肌自身调节机制的生理意义
对搏出量进行精细调节,当充盈量发生微小变化时,通过该调节机制使搏出量与充盈量达到新的平衡。
②心肌收缩能力的改变对搏出量的调节
a.心肌收缩能力——指心肌不依赖于前、后负荷而改变其力学活动的一种内在特性。
当心肌收缩能力增加时,如刺激交感神经,或静脉注射NE,心室功能曲线左上移位;
当心肌收缩能力减弱时,如刺激迷走神经或静脉注射Ach,右心室功能曲线向右下移位。
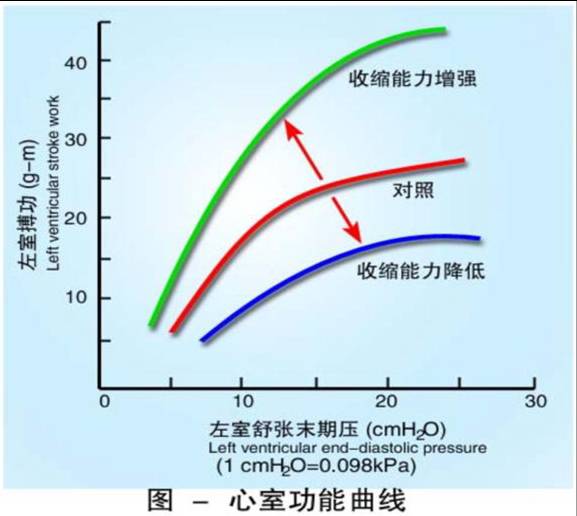
b.影响因素:受兴奋一收缩耦联过程中各个环节的影响,主要有:心肌兴奋时活化横桥数目:取决于兴奋时肌浆中Ca2+浓度和肌钙蛋白对Ca2+亲和力。肌凝蛋白ATP酶活性。
c.生理意义:心肌收缩能力的增强是生理病理条件下搏出量剧烈而持久变化的主要调节机制。也是生理病理情况下,多种神经体液调节影响搏出量的主要途径。
③后负荷对搏出量的调节—动脉压对动脉血压的影响
a.调节机制:在心率,心肌初长度和收缩能力不变的情况下,如果血脉血压升高,等容收缩期室内压必须升高到超过动脉血压后才能射血,所以导致等容收缩期延长而射 血期缩短,同时射血时心肌收缩的强度和速度都减小,每搏出量暂时减少;但在整体情况下,机体可以通过心肌自身调节及神经体液调节,使前负荷、心肌收缩能力 与后负荷相配合,使机体在动脉血压升高的一定范围内维持适当的心输出量。
b.生理意义:维持相对恒定的心输出量,满足机体各器官组织在动脉血压升高时的需要,但若动脉血压持续升高,心肌渐肥厚,发生病理改变而导致泵血功能减退。

(2)心率对心泵功能的影响
在一定范围内(40~180次/分)心率加快,搏出量减少不明显,心输出量增加;但心率过快,超过180次/分,心输出量减少。
心率过慢,低于40次/分,心输出量也减少。
5.心泵功能的储备
(1)概念:心输出量随机体代谢的需要而增加的能力。
(2)组成:心率储备可使心输出量增加2~2.5倍;搏出量储备(收缩期储备35~40ml,舒张期储备15ml)


