-
1 理论知识
-
2 微课视频
-
3 PPT
-
4 思维导图
第一节 子宫颈疾病

一、慢性子宫颈炎
慢性子宫颈炎(chronic cervicitis)为育龄期妇女最常见的疾病,常由链球菌、肠球菌、大肠杆菌和葡萄球菌引起,特殊的病原微生物包括沙眼衣原体、淋球菌、单纯疱疹病毒和人类乳头状瘤病毒。此外,分娩、机械损伤也是慢性子宫颈炎的诱发因素。
临床表现:白带增多。
病理变化:
(1)子宫颈粘膜充血水肿,间质内有淋巴细胞、浆细胞和单核细胞等慢性炎细胞浸润。子宫颈腺上皮可伴有增生及鳞状上皮化生。
(2)如果增生的鳞状上皮覆盖和阻塞子宫颈管腺体的开口,使粘液潴留,腺体逐渐扩大呈囊,形成子宫颈囊肿,称为纳博特囊肿(Nabothian cyst);
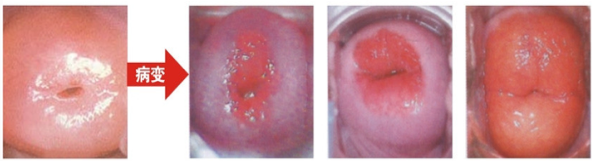
(3)如果子宫颈粘膜上皮、腺体和间质结缔组织局限性增生,可形成子宫颈息肉。覆盖在子宫颈阴道部鳞状上皮坏死脱落,形成浅表的缺损称为子宫颈真性糜烂,较少见。临床上常见的子宫颈糜烂实际上是子宫颈损伤的鳞状上皮被子宫颈管粘膜柱状上皮增生下移取代,由于柱状上皮较薄,上皮下血管较易显露而呈红色,病变粘膜呈边界清楚的红色糜烂样区,实际上不是真性糜烂。
二、子宫颈上皮非典型增生和原位癌
(一)子宫颈上皮非典型增生
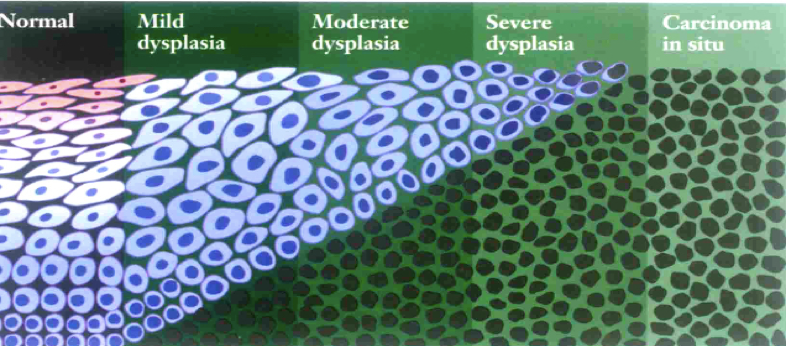
1. 定义:子宫颈上皮非典型增生(cervical epithelial dysplasia)属癌前病变,子宫颈上皮细胞呈现程度不等的异型性,表现为细胞大小形态不一,核增大深染,核浆比例增大,核分裂像增多,细胞极性紊乱。病变由基底层逐渐向表层发展。
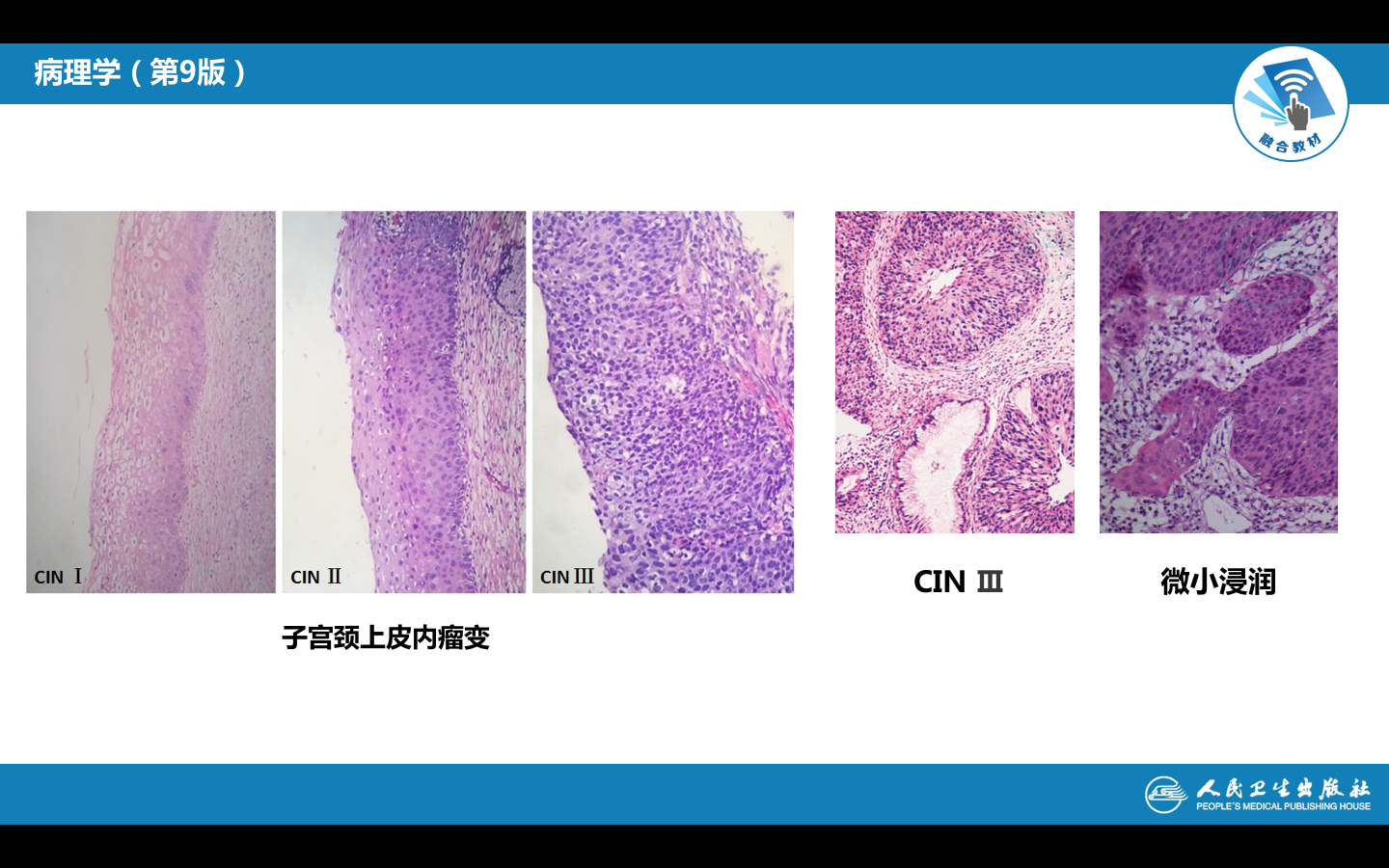
2.分级 依据其病变程度不同分为三级:
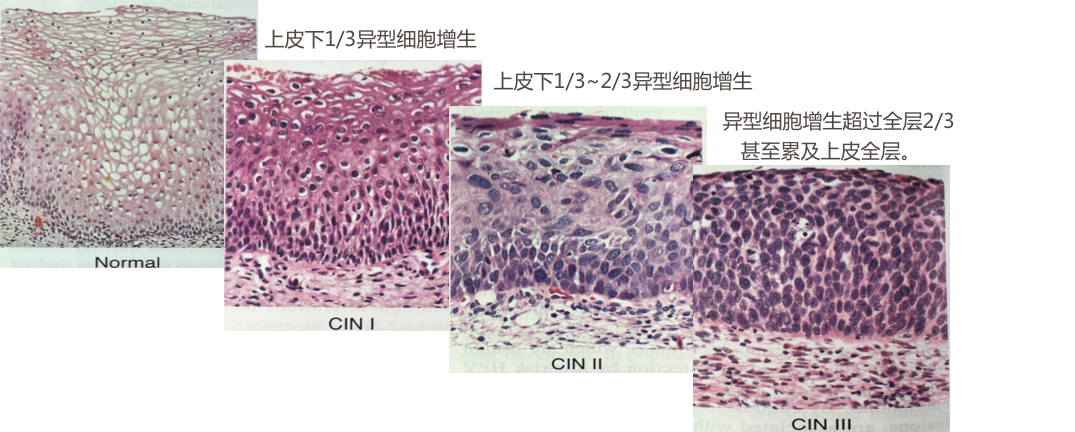
Ⅰ级,异型细胞局限于上皮的下1/3; |
Ⅱ级,异型细胞累及上皮层的下1/3至2/3; |
Ⅲ级,增生的异型细胞超过全层的2/3,但还未累及上皮全层。 |
(二)子宫颈原位癌
子宫颈原位癌 (carcinoma in situ) 异型增生的细胞累及子宫颈粘膜上皮全层,但病变局限于上皮层内,未突破基底膜。原位癌的癌细胞可由表面沿基底膜通过宫颈腺口蔓延进入子宫颈腺体内,取代腺上皮的部分或全部,但仍未突破腺体的基底膜,称为原位癌累及腺体,仍然属于原位癌的范畴。
| 正常 | 轻度(Ⅰ级) | 中度(Ⅱ级) | 重度(Ⅲ级) | 原位癌 |
| ||||
(三)子宫颈上皮内肿瘤
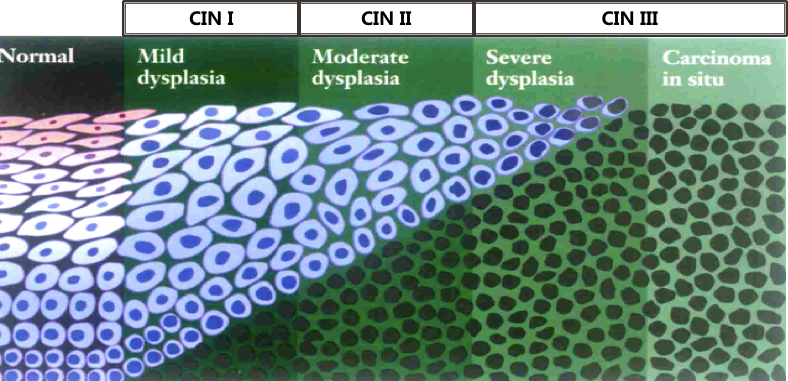
从鳞状上皮非典型增生到原位癌呈一逐渐演化的级谱样变化,而不是相互分离的病变,重度非典型增生和原位癌的鉴别诊断有一定困难,二者的生物学行为亦无显着的差异。为了解决这些问题,新近的分类将子宫颈上皮非典型增生和原位癌称为子宫颈上皮内肿瘤(cervical intraepithelial neoplasia,CIN):CIN-Ⅰ为Ⅰ级非典型增生;CIN-Ⅱ为Ⅱ级非典型增生;CIN-Ⅲ则包括Ⅲ级非典型增生和原位癌,现已逐渐被临床和病理所接受。
子宫颈上皮非典型增生并不一定都发展为原位癌乃至浸润癌,大约一半的轻度非典型增生可自然消退,仅有不到2%的轻度非典型增生最终发展为浸润癌。发展为原位癌的机率和所需时间与非典型增生的程度有关。病变级别越高,其转化机率越高,所需时间越短。所有非典型增生发展为原位癌的平均时间为10年左右,至少有20%的CIN Ⅲ级在10年内发展为浸润癌。如经适当治疗,绝大多数非典型增生可治愈。
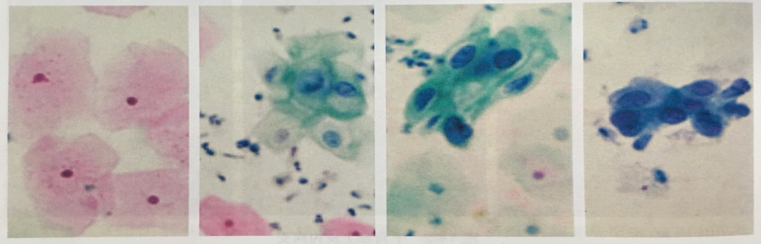
子宫颈上皮非典型增生多无自觉症状,肉眼观亦无特殊改变,子宫颈鳞状上皮和柱状上皮交界处是发病的高危部位,可疑之处可用碘液实验进行鉴别。正常子宫颈鳞状上皮富含糖原,故对碘着色,如患处对碘不着色,提示有病变。此外,醋酸可使子宫颈有CIN改变的区域呈白色斑片状。如要确诊,需进一步进行脱落细胞学(如下图)或组织病理学检查。
三、子宫颈癌
1. 概况 子宫颈癌(cervical carcinoma)是女性生殖系统常见恶性肿瘤之一。发病年龄以40-60岁居多。五十年前,子宫颈癌曾是女性肿瘤死亡的首要原因,由于子宫颈脱落细胞学检查的推广和普及,使许多癌前病变和早期癌得到早期防治,晚期癌较过去明显减少,五年生存率和治愈率显着提高。
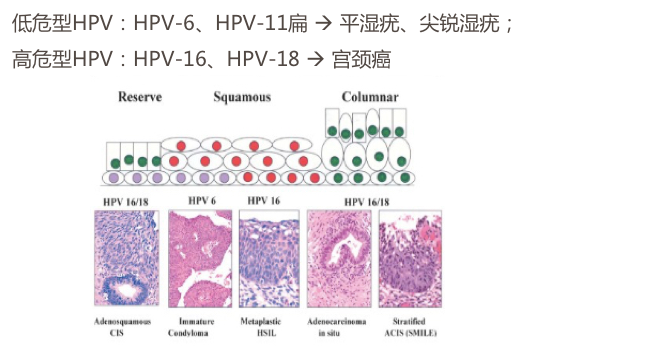
2. 病因及发病机制 子宫颈癌的病因和发病机理尚未完全明了,一般认为与早婚、多产、宫颈裂伤、局部卫生不良、包皮垢刺激等多种因素有关,流行病学调查说明性生活过早和性生活紊乱是子宫颈癌发病最主要原因。近二十年来,病毒病因研究受到重视,经性传播的HPV感染可能是子宫颈癌致病因素之一。
3. 病理变化
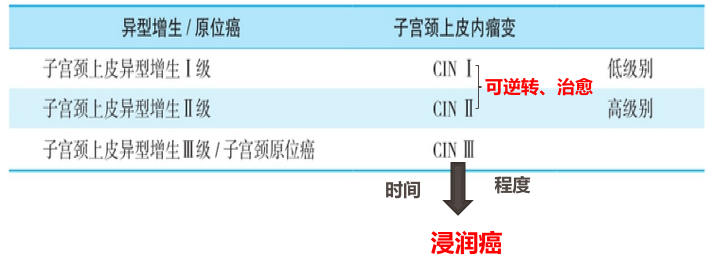
(1)肉眼观,分为四型:
糜烂型 | 病变处粘膜潮红、呈颗粒状,质脆,触之易出血。在组织学上多属原位癌和早期浸润癌。 |
外生菜花型 | 癌组织主要向子宫颈表面生长,形成乳头状或菜花状突起,表面常有坏死和浅表溃疡形成。 |
内生浸润型 | 癌组织主要向子宫颈深部浸润生长,使宫颈前后唇增厚变硬,表面常较光滑。临床检查容易漏诊。 |
溃疡型 | 癌组织除向深部浸润外,表面同时有大块坏死脱落,形成溃疡,似火山口状。 |
(2)组织分型:子宫颈癌以鳞状细胞癌居多,约占90%左右,其次为腺癌
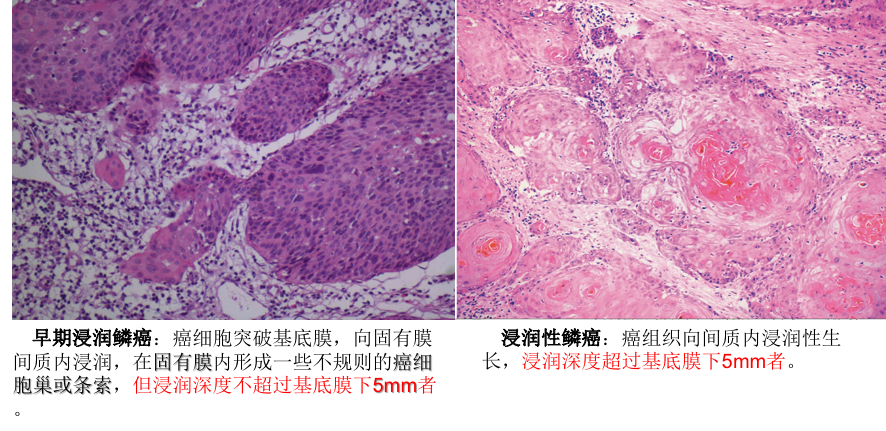
1) 子宫颈鳞状细胞癌 依据其进展过程,分为早期浸润癌和浸润癌。
| 指癌细胞突破基底膜,向固有膜间质内浸润,在固有膜内形成一些不规则的癌细胞巢或条索,但浸润深度不超过基底膜下5mm者。早期浸润癌一般肉眼不能判断,只有在显微镜下才能确诊。 |
| 癌组织向间质内浸润性生长,浸润深度超过基底膜下5mm者,称为浸润癌。按癌细胞分化程度分为高分化,中分化和低分化鳞癌。 |
2)子宫颈腺癌( Cervical adenocarcinoma) 子宫颈腺癌较鳞癌少见,近年来其发病率有上升趋势,约占子宫颈癌的10%-25%左右。肉眼观类型和鳞癌无明显区别。依据腺癌组织结构和细胞分化程度亦可分为高分化、中分化和低分化三型。
4. 扩散
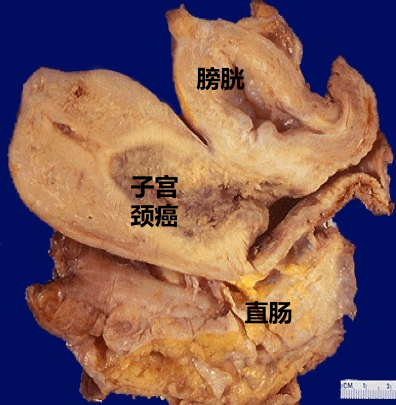
(1).直接蔓延 癌组织向上浸润破坏整段子宫颈,但很少侵犯子宫体,向下可累及阴道穹隆及阴道壁,向两侧可侵及宫旁及盆壁组织,若肿瘤侵犯或压迫输尿管可引起肾盂积水。晚期向前可侵及膀胱,向后可累及直肠。
(2).淋巴道转移 是子宫颈癌最常见和最重要的转移途径。癌组织首先转移至子宫旁淋巴结,然后依次至闭孔、髂内、髂外、髂总、腹股沟及骶前淋巴结,晚期可转移至锁骨上淋巴结。
(3).血道转移 血行转移较少见,晚期可经血道转移至肺、骨及肝。
5. 临床病理联系
早期子宫颈癌常无自觉症状,与子宫颈糜烂不易区别。随病变进展,癌组织破坏血管,患者出现不规则阴道流血或接触性出血。因癌组织坏死继发感染,同时刺激宫颈腺体使其分泌亢进,可致白带增多,伴有特殊腥臭味。晚期因癌组织浸润盆腔神经,可出现下腹部及腰骶部疼痛。当癌组织侵及膀胱及直肠时,可引起子宫膀胱瘘或子宫直肠瘘。
临床上,依据子宫颈癌的累及范围分期如下:0期:原位癌;Ⅰ期:癌局限于子宫颈以内;Ⅱ期:肿瘤超出子宫颈进入盆腔,但未累及盆腔壁,癌肿侵及阴道,但未累及阴道的下1/3;Ⅲ期:癌扩展至盆腔壁及阴道的下1/3;Ⅳ期:癌组织已超越骨盆,或累及膀胱粘膜或直肠。预后取决于临床分期和组织学分级。对于已婚妇女,定期作子宫颈脱落细胞学检查,是发现早期子宫颈癌的有效措施。