-
1 理论知识
-
2 微课视频
-
3 PPT
-
4 思维导图
-
5 临床病例讨论
-
6 PPT
第二节 肾小管间质疾病

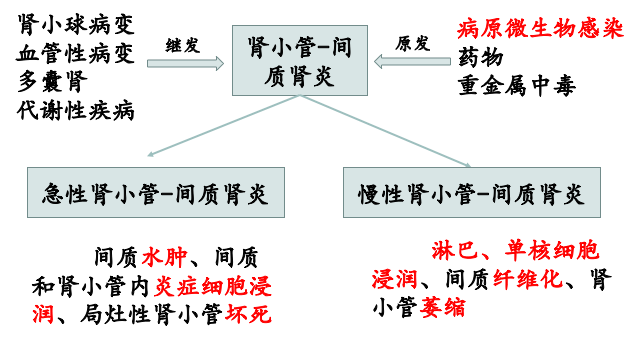
一、肾小管肾间质疾病概述
肾小管和肾间质性疾病(Diseases of the tubules and interstitium)是一组病变主要累及肾小管上皮细胞和肾间质的疾病,肾功能不全有相当一部分是肾小管和肾间质疾病引起的。由于肾小管的主要功能是吸收、分泌和排泄,肾小管受损,尿量和尿比重的变化更为明显。
临床表现: 急性肾功能衰竭(acute renal failure),尿量减少,少尿甚至无尿,造成水钠潴留和高钾血症,前者可引起肺水肿和心功能不全,后者可引起心律失常和心肌受损;尿浓缩功能下降,无论尿量多少,尿比重均下降,随着肾小管功能的改善尿比重上升,尿比重可作为监测肾小管病变状态的一个重要指标;细菌尿(bacteriuria),新鲜尿尿沉渣镜检,每个视野20个以上定为细菌尿,伴有中性白细胞,呈脓状的,称为脓尿(pyuria)。肾小管性蛋白尿,低分子蛋白,如β2微球蛋白,大部分在近曲肾小管重吸收,(健康人从尿中的排出量为100μg/日),肾小管损伤时,从尿中的排出量增加,形成肾小管性蛋白尿。
二.急性肾小管坏死
急性肾小管坏死(acute tubular necrosis)是急性肾缺血(ischaemic)或中毒(toxic)引起的肾小管上皮细胞广泛变性坏死,是引起急性肾功能不全的原因之一。临床表现为急性肾功能不全,但经恰当的治疗可完全恢复。
(一)病因及发病机制
引起广泛的肾小管变性坏死的最常见原因是急性肾循环障碍,中毒性肾疾病也可发生急性肾小管坏死,有时循环障碍和毒性损伤共同引起肾小管坏死。
1)急性肾缺血,多种原因可引起急性肾缺血而发生急性肾小管坏死,外伤、烧伤、感染、手术、造影、产科疾病等引起的休克。休克时,极低的血压造成周围器官血流灌注不足,肾小管缺血而发生变性坏死。手术后的急性肾功能不全其原因不仅因为手术引起的休克,组织破坏引起的血管内凝血,也是造成肾缺血的原因。
2)中毒,可引起急性肾小管坏死的肾毒性物质有多种,包括重金属、有机溶剂、乙二醇类、医用药物、碘化摄影对照基质、酚类、农用杀虫剂。
(二) 病理变化
急性肾缺血引起的急性肾小管坏死,肾脏苍白肿胀。镜下,各段肾小管均出现上皮细胞损伤,细胞低平并见空泡变性,凝固性坏死,部分崩解脱落,肾小管腔内可见细胞碎片。肾间质水肿,少许炎细胞浸润。远曲肾小管和集合管管腔内可见由细胞碎片和蛋白构成的管型。中毒引起的急性肾小管坏死,肾肿胀,红。光镜下,肾小管上皮细胞浆内常有大量空泡。上皮细胞损伤特征性地限于近曲小管,远曲小管病变不明显,与缺血引起的急性肾小管坏死形成鲜明对照。恢复期可见肾小管上皮细胞再生、修复,细胞扁平,并出现核分裂像。
(三)临床表现
广泛的肾小管坏死引起急性肾功能不全,临床经过可分为三期:少尿期(oliguric phase),初期由于肾小管上皮细胞坏死肿胀,引起肾小管阻塞,并伴有继发性的肾小动脉收缩,肾小球血流量减少,滤过率降低,尿量减少,严重的患者24小时尿量甚至少于100ml。此期由于高钾血症极易诱发心律不齐,对患者的生命构成严重威胁;多尿期 (polyuric phase) 发病后1-3周,肾小管上皮细胞再生修复,阻塞肾小管管腔的坏死物质部分被吞噬细胞吞噬,部分形成管型后从尿中排出,肾小管管腔逐渐再通,肾小球血流增加。然而再生的肾小管上皮细胞尚未完全分化成熟,再吸收功能不健全,即浓缩功能尚差,因而出现多尿。此期,大量钾从尿中排出,形成低钾血症,与上一期形成鲜明对照;恢复期 (recovery phase)肾小管上皮细胞分化成熟,肾功能恢复。
三、急性肾盂肾炎
急性肾盂肾炎(acute pyelonephritis)是化脓菌感染引起的肾盂、肾小管和肾间质的急性化脓性炎症(acute suppurative inflammation)。发生于任何年龄, 女性多见,发病率为男性的9-10倍。
(一)病因及发病机制 肾盂肾炎主要由细菌感染引起,致病菌多为革兰氏阴性细菌,大肠杆菌最多见,占85%,其他细菌包括变形杆菌、产气杆菌、葡萄球菌等。感染途径:
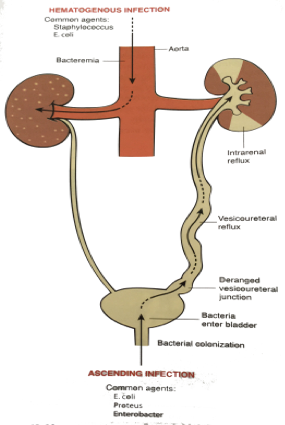
血源性感染(haematogenous spread), 细菌从身体某处感染灶侵入血流,随血流到达肾,引起急性肾盂肾炎。肾血供丰富,因而,严重的全身性感染,如细菌性心内膜炎患者发生的菌血症等,细菌易播散至肾。病原菌多为葡萄球菌,两侧肾同时受累。
上行性感染(ascending infection), 肾盂肾炎多是上行性感染引起的。尿道炎或膀胱炎时,细菌沿输尿管或输尿管周围的淋巴管上行到肾盂,引起肾盂、肾小管和肾间质的炎症。病原菌多为革兰氏阴性菌,病变可累及一侧或两侧肾。
正常情况下,排尿对泌尿道有冲洗自净作用,膀胱粘膜的白细胞及产生的抗体具有抗菌作用,细菌不易在泌尿道繁殖,膀胱内尿液呈无菌状态。只有当防御机制削弱时,细菌才可乘虚而入,感染泌尿道,引起急性肾盂肾炎。泌尿道结石、前列腺肥大、妊娠子宫和肿瘤的压迫等引起的尿道阻塞(obstruction of urinary tract),可致尿流不畅、尿液潴留,有利于细菌感染、繁殖;膀胱三角区解剖结构异常、下尿道梗阻、膀胱功能紊乱等引起的膀胱输尿管返流(vesicoureteric reflux)是导致细菌由膀胱到达输尿管和肾盂的重要途径;导尿、膀胱镜检查及其他尿道手术引起的泌尿道损伤(urethral trauma)为细菌感染提供了条件。此外,女性发病率明显高于男性与下列因素相关:女性尿道短,易发生上行性感染;妊娠子宫压迫输尿管,黄体酮使输尿管张力降低,均可引起尿液潴留;男性前列腺液含有抗菌物质。
(二)病理变化
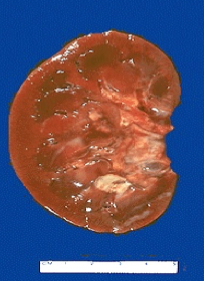
1. 大体:肾脏肿大,充血,质软。表面散在大小不等的黄白色脓肿,脓肿周围是紫红色的充血带。切面见脓肿不规则地分布于肾皮质和髓质各处,并见黄色条纹状病灶由髓质向皮质延伸,或呈楔型分布。肾盂粘膜充血,水肿,表面有脓性渗出物覆盖,有时可见小出血点。
 |  |
2. 镜下,主要病变为肾间质的化脓性炎症和肾小管上皮细胞的坏死、崩解。间质水肿,大量中性白细胞浸润,形成脓肿或条索状化脓病灶。脓肿和化脓灶破坏肾小管,管腔内可见大量中性白细胞和脓细胞。肾小球通常无病变,严重的病例大量肾组织坏死可破坏肾小球。肾盂粘膜充血水肿,大量中性白细胞浸润。上行性感染和血源性感染病理变化特点不同,前者肾盂炎症明显,从肾乳头部向皮质形成索状或不规则脓肿。后者主要在皮质内形成小脓肿。
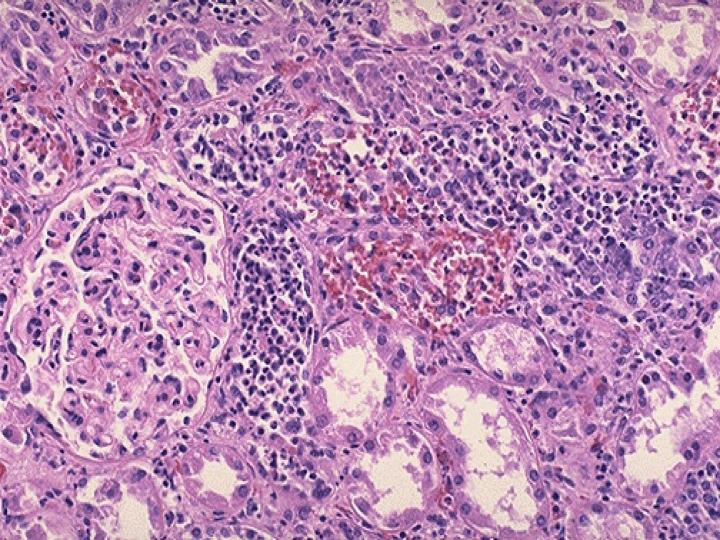
(三)合并症
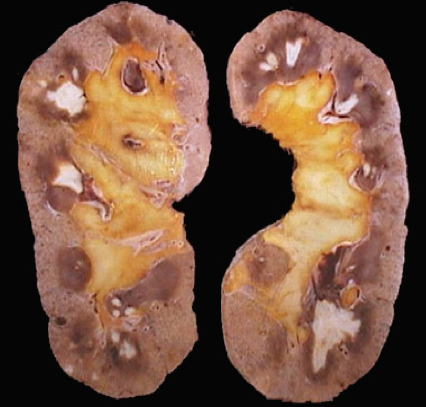
糖尿病或有尿路阻塞的病人易合并肾乳头坏死(renal papillary necrosis)(如下图),严重的炎症引起肾髓质血供障碍,特别是为肾乳头部供血的直小动脉内有炎性血栓形成者,肾乳头发生缺血、坏死,为凝固性坏死;伴有输尿管高位完全阻塞者,由于脓性液体不能排出,壅滞于肾盂肾盏内,形成肾盂积脓(pyonephrosis),如不及时治疗,最终,肾组织大部被破坏,整个肾变成充满脓液的囊腔;化脓性炎侵破肾被膜,扩展至肾周围组织,可形成肾周围脓肿(perinephric abscess)。由于抗菌素的应用,合并症已少见。
(肾乳头坏死)
(四)临床表现
发病急骤,发热,寒战,中性白细胞增多等全身症状明显。肾肿大,被膜紧张引起腰痛。化脓性病灶破入肾小管,中性白细胞、脓细胞和细菌等从尿中排出,因而尿中可查出脓细胞、细菌和白细胞,有的形成白细胞管型。上行性感染引起者由于泌尿道炎症对膀胱和尿道粘膜的刺激,还出现尿频、尿急、尿痛等膀胱刺激症。急性肾盂肾炎,及时彻底治疗多可痊愈,如治疗不彻底或尿路阻塞未解除,易反复发作而转为慢性。
四、慢性肾盂肾炎
急性肾盂肾炎反复发作可逐渐进展为慢性肾盂肾炎(chronic pyelonephritis)。
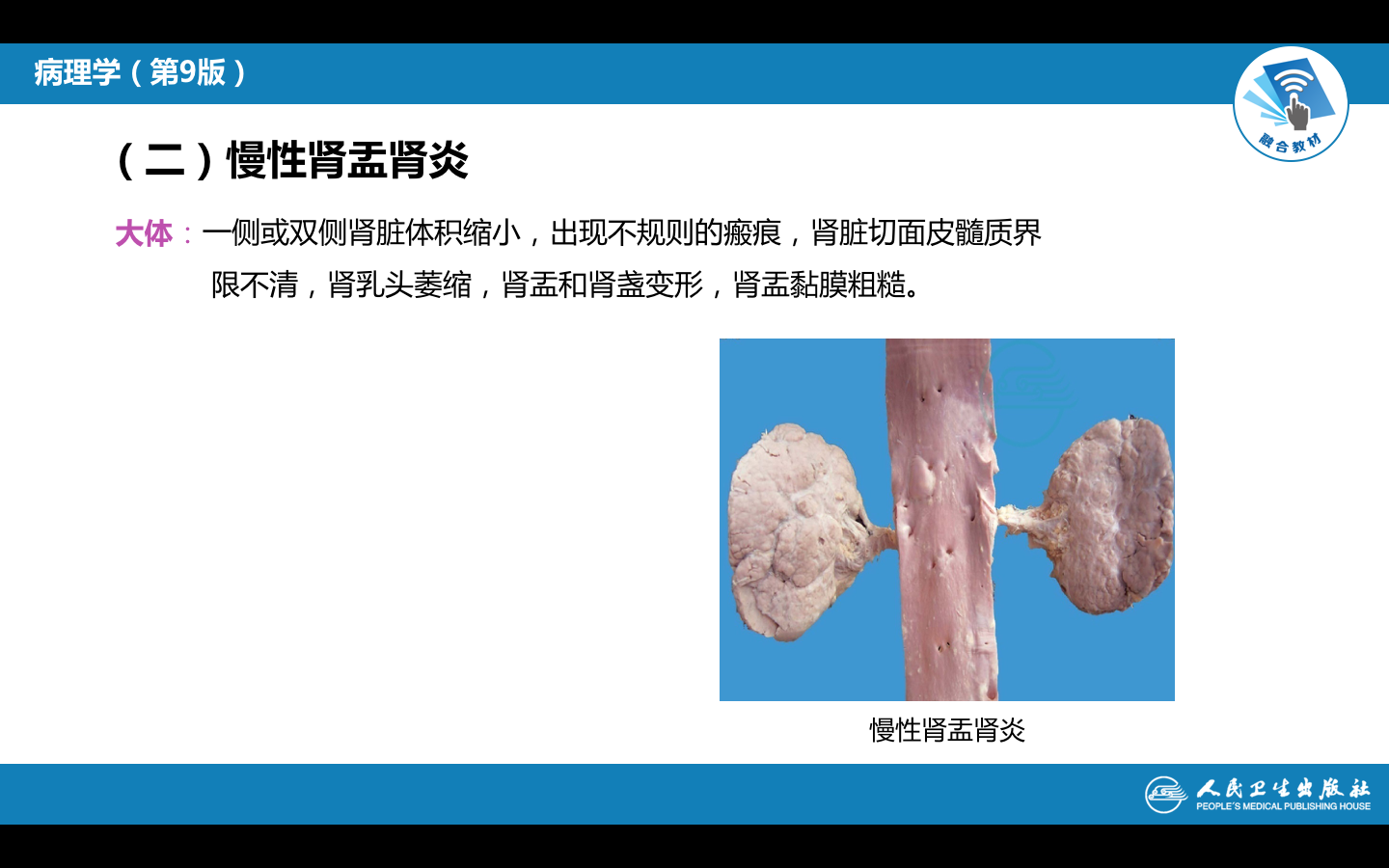
(一)病理变化
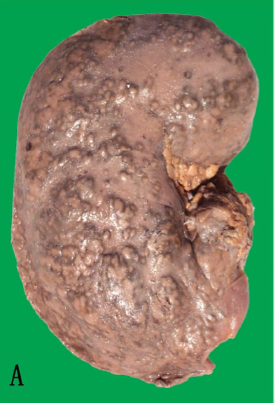
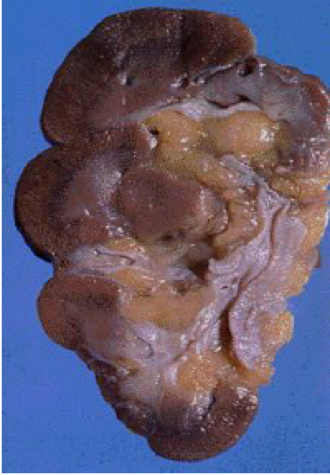
1. 大体:病变可为单侧或双侧性,如为双侧性,两侧不对称,病变肾体积缩小,变硬,表面高低不平,有不规则凹陷性瘢痕。切面可见,肾被膜增厚,皮髓质界限不清,肾乳头萎缩,肾盂肾盏变形,肾盂粘膜增厚,粗糙。
 |  |
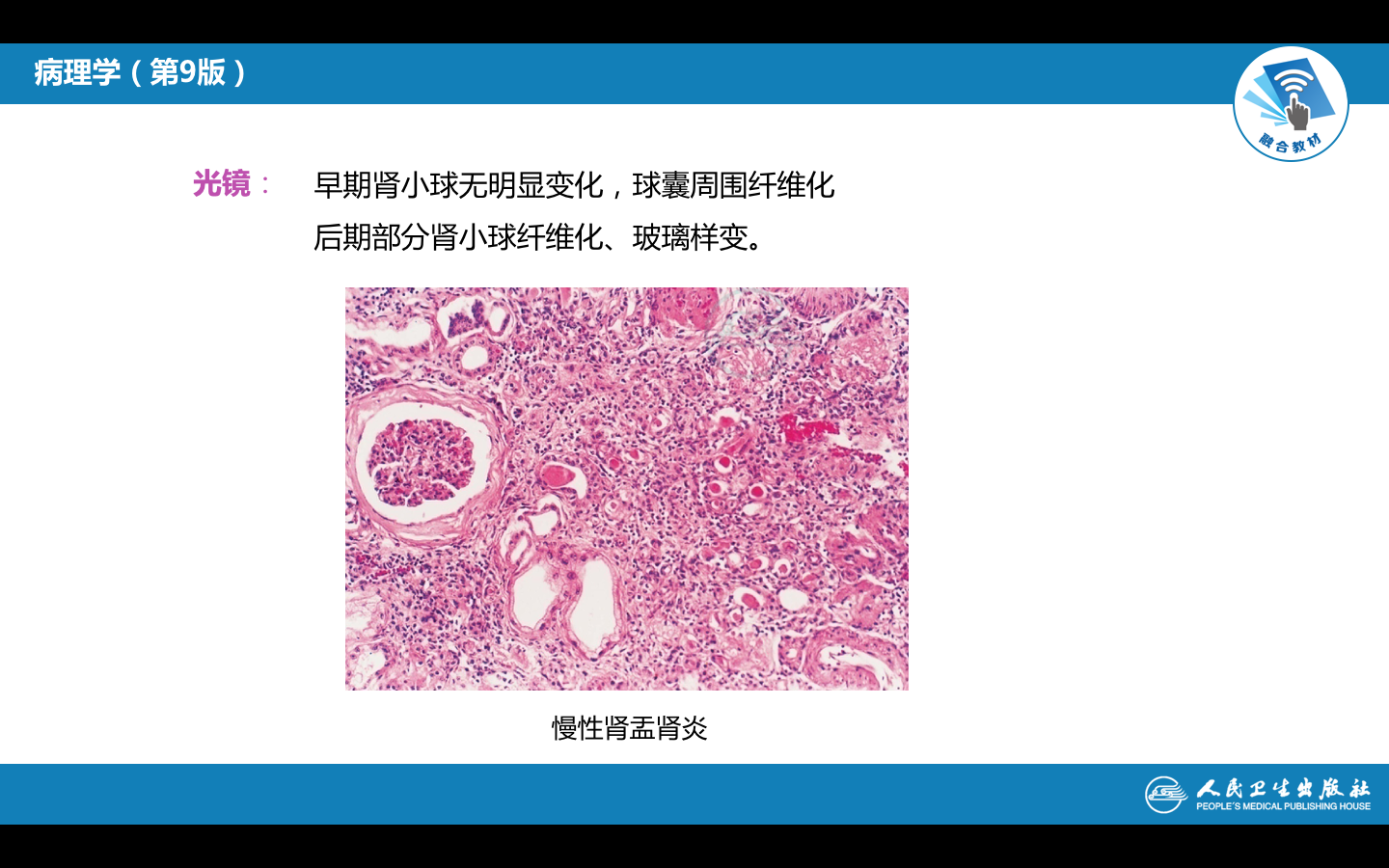
2. 镜下,病变呈不规则灶状分布,肾间质大量淋巴细胞和巨噬细胞浸润,淋巴滤泡形成,间质纤维化。部分肾小管萎缩,基底膜增厚,进而肾小管坏死、消失。部分肾单位代偿性肥大,肾小管扩张,管腔内充满红染的胶样管型,形似甲状腺滤泡,称为甲状腺样变(thyroid like appearance)。活动期可见中性白细胞浸润及脓肿。早期,肾小球病变较轻,仅可见肾小球周围纤维化 (periglomerular fibrosis)。末期,包括肾小球在内的肾单位整体荒废,肾小球发生萎缩、纤维化、玻璃样变。动脉内膜高度增厚,管腔狭窄。
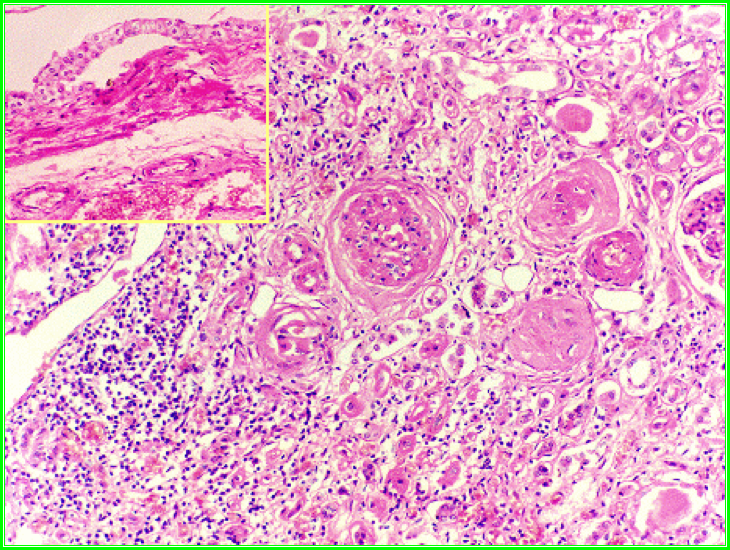
(二)临床表现
慢性肾盂肾炎病程较长,常反复发作。有腰疼、发热、脓尿、菌尿等。由于肾小管病变较肾小球病变出现早且重,肾小管功能障碍出现早而明显。肾小管浓缩功能降低,多尿、夜尿症状显著,蛋白尿较轻。电解质丧失过多,可出现缺钾、缺钠和酸中毒。晚期肾小球广泛硬化,致肾缺血而引起高血压。最后可出现肾功能衰竭。