第二节 原发性高血压(高血压病)

一、定义
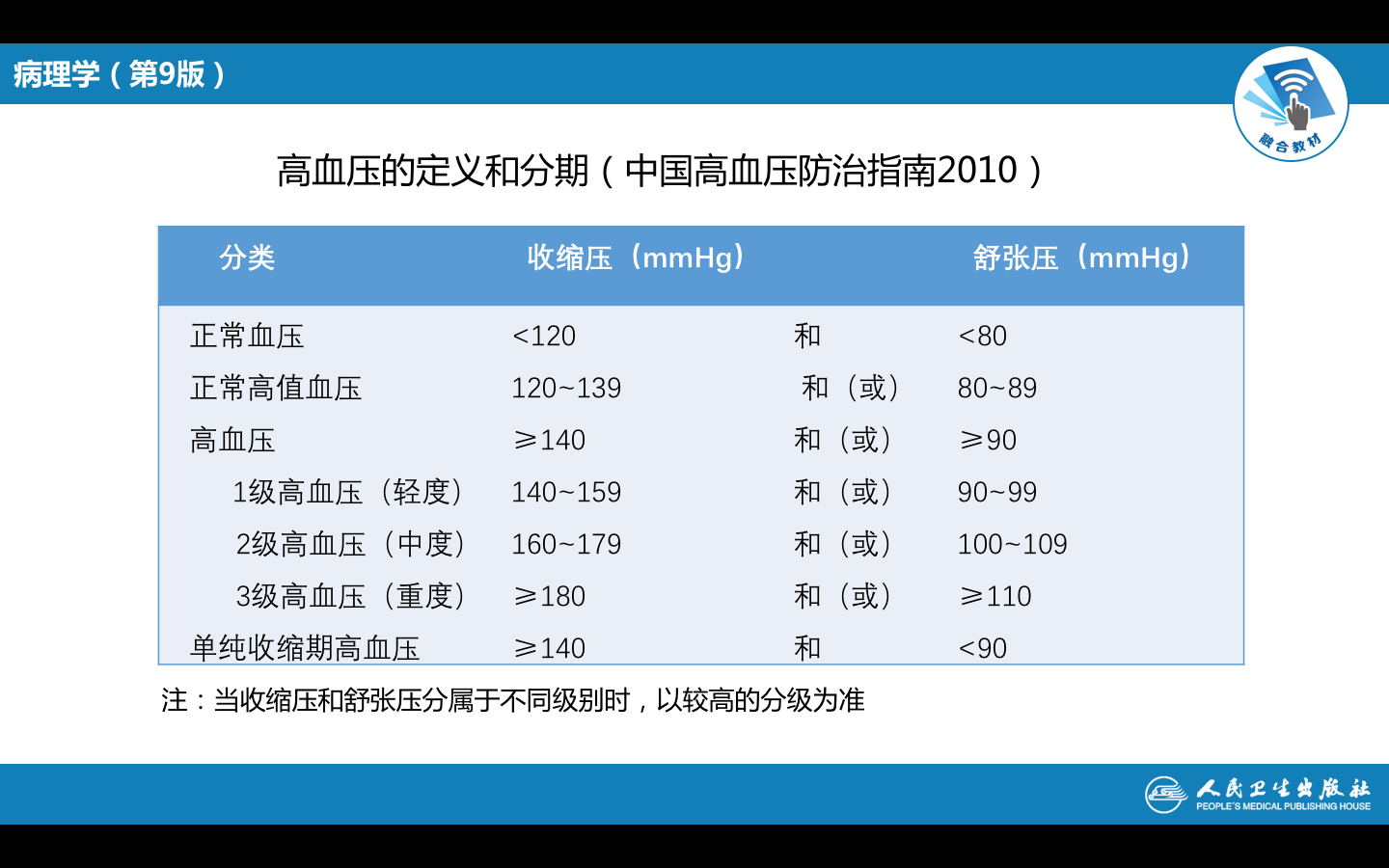
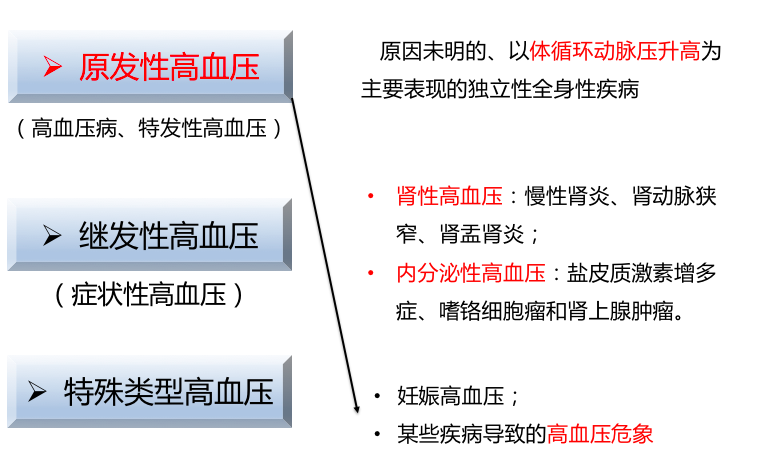
高血压(hypertension)是以体循环动脉血压持续升高[成年人收缩压≥140mmHg(18.4kPa)和或舒张压≥90mmHg(12.0kPa)]为主要表现的疾病。
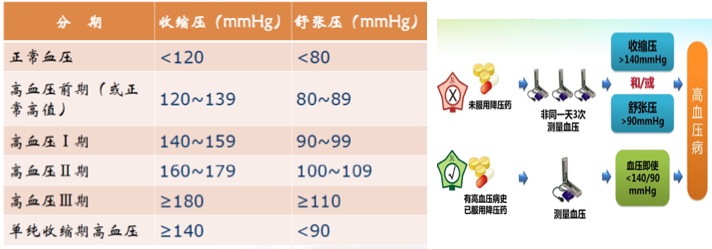
分为两类,少部分高血压是其它疾病(如慢性肾小球肾炎、肾动脉狭窄、肾上腺和垂体腺瘤等)的一种症状,称为症状性高血压(symptomatic hypertension)或继发性高血压(secondary hypertension)。绝大部分高血压是原因尚未完全明了的一种独立性疾病,称为原发性高血压(primary hypertension)或特发性高血压(essential hypertension),通称为高血压病。
二、病因与发病机制
(一)病因
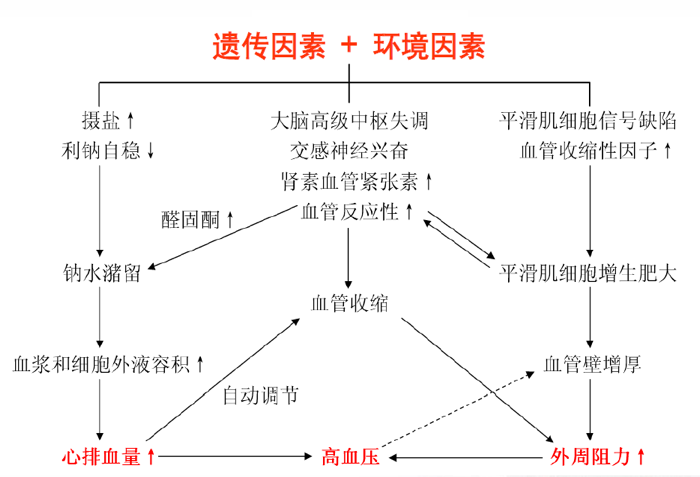
l.遗传因素 高血压患者有明显的家族集聚性,约75%的高血压患者有遗传素质。目前认为原发性高血压是一种受多基因遗传影响,在多种后天因素作用下,正常血压调节机制失调而致的疾病。
2.膳食因素 摄钠过多可引起高血压。日均摄盐量高的人群,高血压患病率高于日均摄盐量少的人群,减少摄入或用药物增加Na+的排泄可降低血压。WHO建议每人每日摄盐量应控制在5g以下,可起到预防高血压作用。钾摄入量与血压呈负相关,且具有独立的作用,K+摄入减少,可使Na+/K+比例升高,促进高血压发生。膳食钙对血压的作用还存在争议,多数认为膳食低钙是高血压的危险因素,Ca2+摄人不足也易导致高血压,高钙饮食可降低高血压发病率。
3.职业和社会心理应激因素 精神处于紧张状态的职业,能引起严重心理障碍的社会应激因素,高血压病患病率比对照组高。据认为,社会心理应激可改变体内激素平衡,从而影响所有代谢过程,导致血压升高。
4.其它因素 超重或肥胖、吸烟、年龄增长和缺乏体力活动等,也是血压升高的重要危险因素。肥胖儿童高血压的患病率是正常体重儿童的2~3倍,高血压患者中,约1/3有不同程度肥胖。
(二)发病机制
原发性高血压的发病机制并未完全清楚,目前认为原发性高血压是由彼此相互影响的多种因素共同引起的结果。
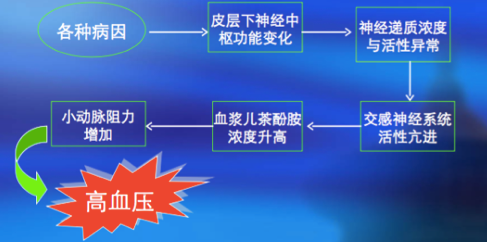
1.长期精神不良刺激,导致大脑皮质兴奋和抑制失调,皮层下血管收缩中枢冲动占优势,通过交感神经收缩血管节后纤维分泌去甲肾上腺素,作用于细小动脉平滑肌a受体,引起细小动脉收缩,致血压升高。
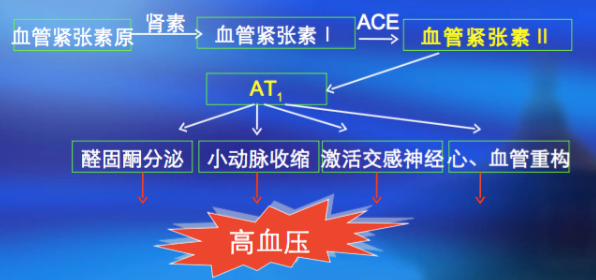
2.交感神经兴奋导致肾缺血,刺激球旁装置的e 细胞分泌肾素。肾素使血管紧张素原转变为血管紧张素Ⅰ;在血管紧张素活化酶(ACE)的作用下,形成血管紧张素Ⅱ。一般认为血管紧张素Ⅱ可引起细小动脉强烈收缩,引起血压升高,但现在认为血管紧张素Ⅱ也主要作用于中枢神经系统的中心,控制交感神经兴奋和刺激肾上腺释放醛固酮。醛固酮作用于肾小管增加钠离子的重吸收。因此,肾素—血管紧张素系统(RAS)升高血压的三种主要机制包括:①增加交感神经的兴奋性;②增加肾上腺皮质激素的分泌;③引起血管收缩。肾素—血管紧张素—醛固酮系统可以被心房肽(atrial natriuretic peptide, ANP)拮抗,ANP是一种心房特殊细胞分泌的激素。ANF结合在肾的特殊受体上,增加尿钠离子的排泄,因此,对抗血管紧张素Ⅱ血管收缩因子的效应。心房的扩张可控制ANP的分泌,这可能是血容量增加的结果或尚不清楚的内分泌机制的相互作用。应用交感神经拮抗剂(β-肾上腺素阻断剂)、利尿剂和ACE阻断剂治疗高血压的成功,证明这些调节血压轴的重要性。
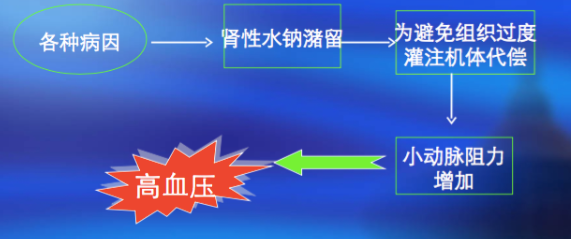
3.钠水贮留 可使细胞外液增加,致心排出量增加,引起小动脉壁含水量增多,外周阻力增加,血压升高;由于血管壁平滑肌内Na+、Ca2+浓度增高,使动脉壁平滑肌收缩性增强,引起血压升高。
三、类型和病理变化
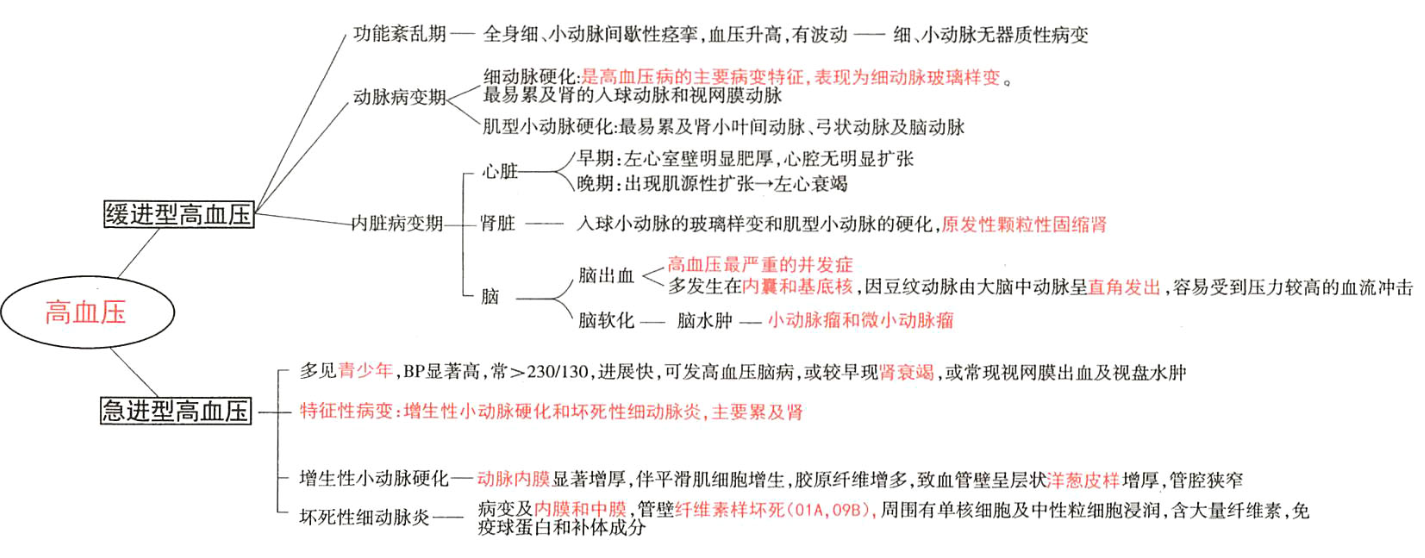
(一)良性高血压病(缓进型高血压病)
良性高血压病(benign hypertension)也称缓进型高血压病,一般起病隐匿,病程长,进展缓慢,多见于中、老年人,最终常死于心、脑病变。根据病变进程可将本病分为三期。
1.功能紊乱期
基本病变为全身细小动脉痉挛,无血管及心、肾、脑、眼底等器质性病变。患者血压升高,但血压时而升高时而正常。患者可有头痛、头昏。头痛多发生于清晨,枕部明显,活动后减轻。可能与晨间颈外动脉扩张、搏动增强有关。活动后因肢体血管相对舒张,脑部血管充血减轻,因而症状缓解。
2.动脉系统病变期
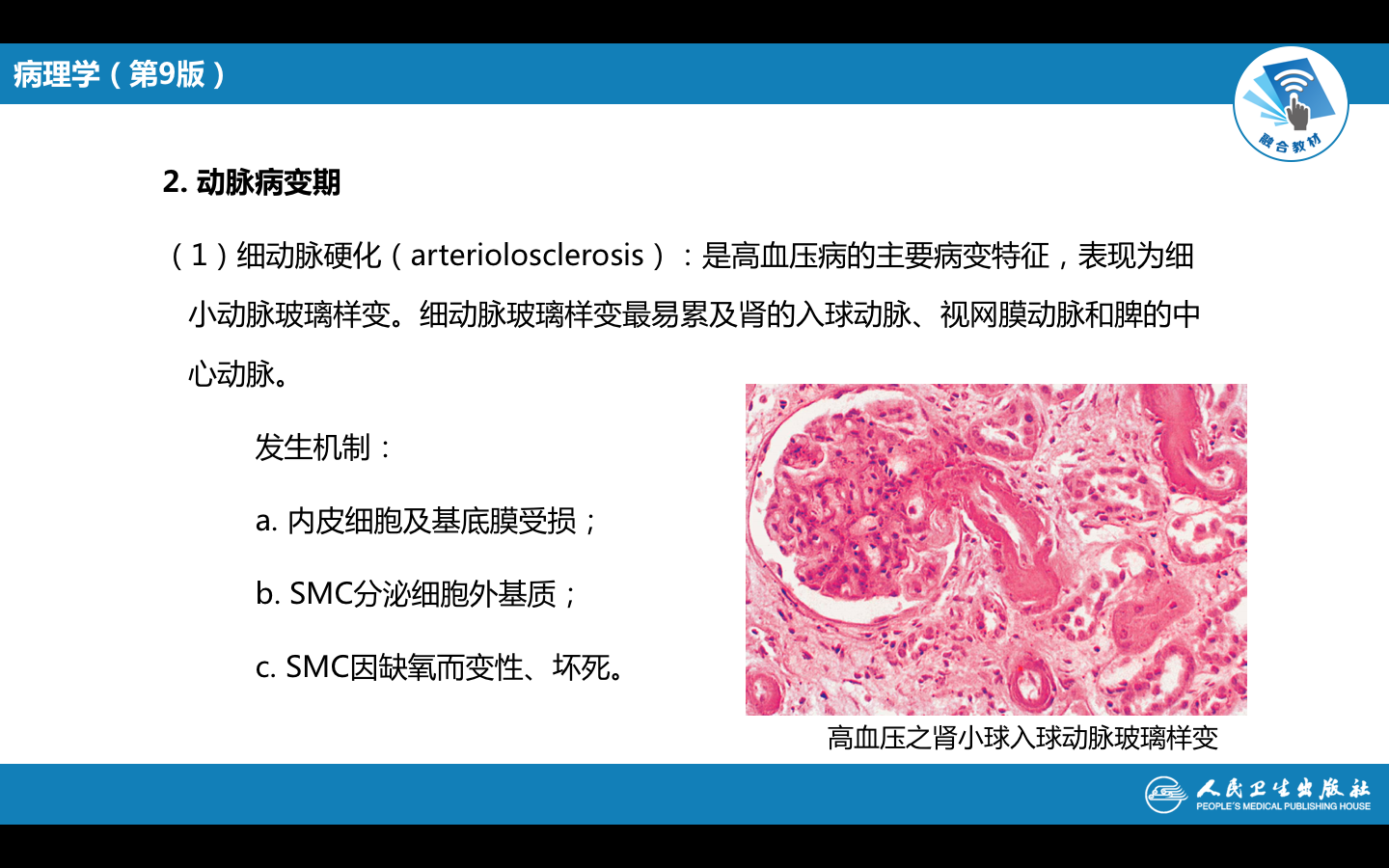
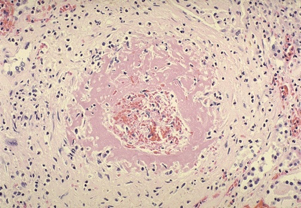
(1)细动脉硬化 细动脉硬化表现为细动脉玻璃样变,是缓进型高血压的基本病变。发生于全身各器官的细动脉(直径<1 mm的、中膜仅有1~2层SMC的最小动脉,如视网膜动脉、脾小体中央动脉、肾小球入球动脉﹚。 由于细动脉反复痉挛,内皮细胞和基底膜受损,内皮细胞间隙扩大,内膜通透性升高,血浆蛋白注入内皮下间隙;同时内皮细胞及中膜SMC分泌ECM增多,继而SMC凋亡,导致管壁发生玻璃样变性。

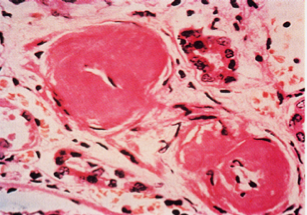
光镜下,细动脉管壁呈均质红染,管壁增厚,管腔变小。心电图显示左心室轻度肥大。 |
(2)肌型小动脉硬化:主要累及肾弓形动脉、小叶间动脉及脑的小动脉等。由于肌型小动脉长期处于高压状态,其内膜亦有血浆蛋白渗入,内膜胶原纤维及弹力纤维增生,内弹力膜分裂。中膜SMC增生、肥大,胶原纤维和弹性纤维增生。最终导致血管壁增厚,管腔狭窄。 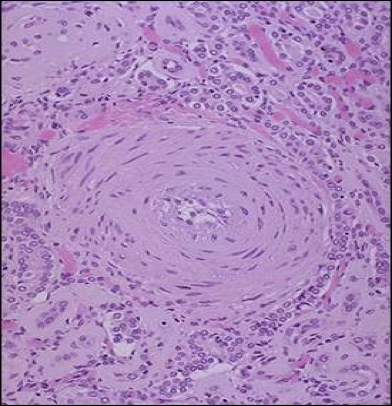
|
(3)弹力肌型及弹力型动脉:这些大动脉可伴AS性病变。 此期患者血压进一步升高,并持续在较高水平,失去波动性。尿中可有少许蛋白
|
3.内脏病变期
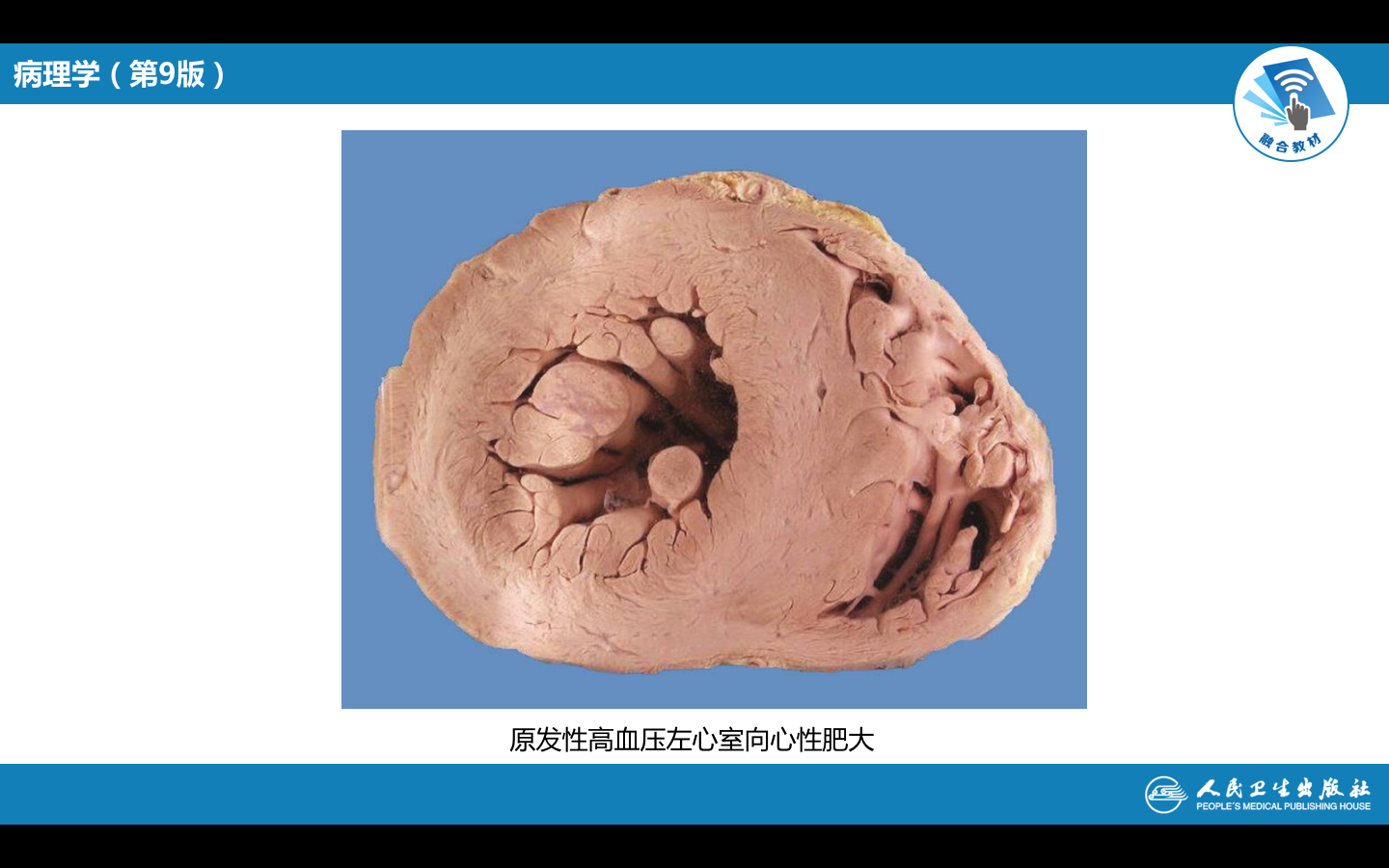
(1)心脏:心脏的病变主要为左心室肥大。由于外周阻力增加,血压持续升高,左心室因压力性负荷增加发生代偿性肥大。心脏肥大,重量增加,可达400g(正常约250g~350g)以上。左心室壁增厚,可达1.5~2.5cm(正常为<1.2 cm),乳头肌和肉柱增粗变圆,但心腔不扩张,甚至略缩小,称为向心性肥大(concentric hypertrophy)。光镜下:心肌细胞变粗、变长,核大而深染。病变继续发展,肥大的心肌细胞与间质毛细血管供血不相适应,肥大心肌细胞逐渐出现供血不足,心肌收缩力减弱,左心室失代偿,心腔扩张,称为离心性肥大(eccentric hypertrophy),如果合并AS,可进一步加重心肌供血不足,促进心力衰竭。
由高血压引起的心脏病称为高血压性心脏病(hypertensive heart disease)。病人血压常在180mmHg(24kPa)/120mmHg(16kPa)以上。临床上表现为左心界扩大及反复发作的左心衰竭。心电图示左室肥大及劳损。
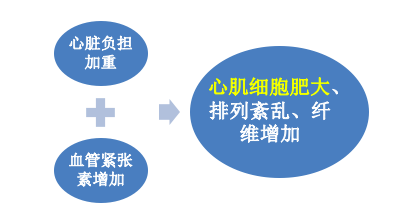
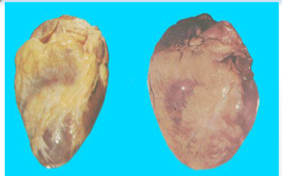
正常 高血压心脏 | 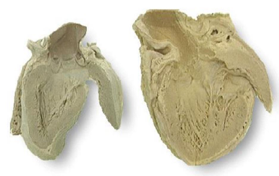
正常 高血压心脏 |
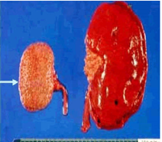
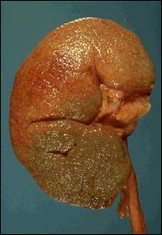
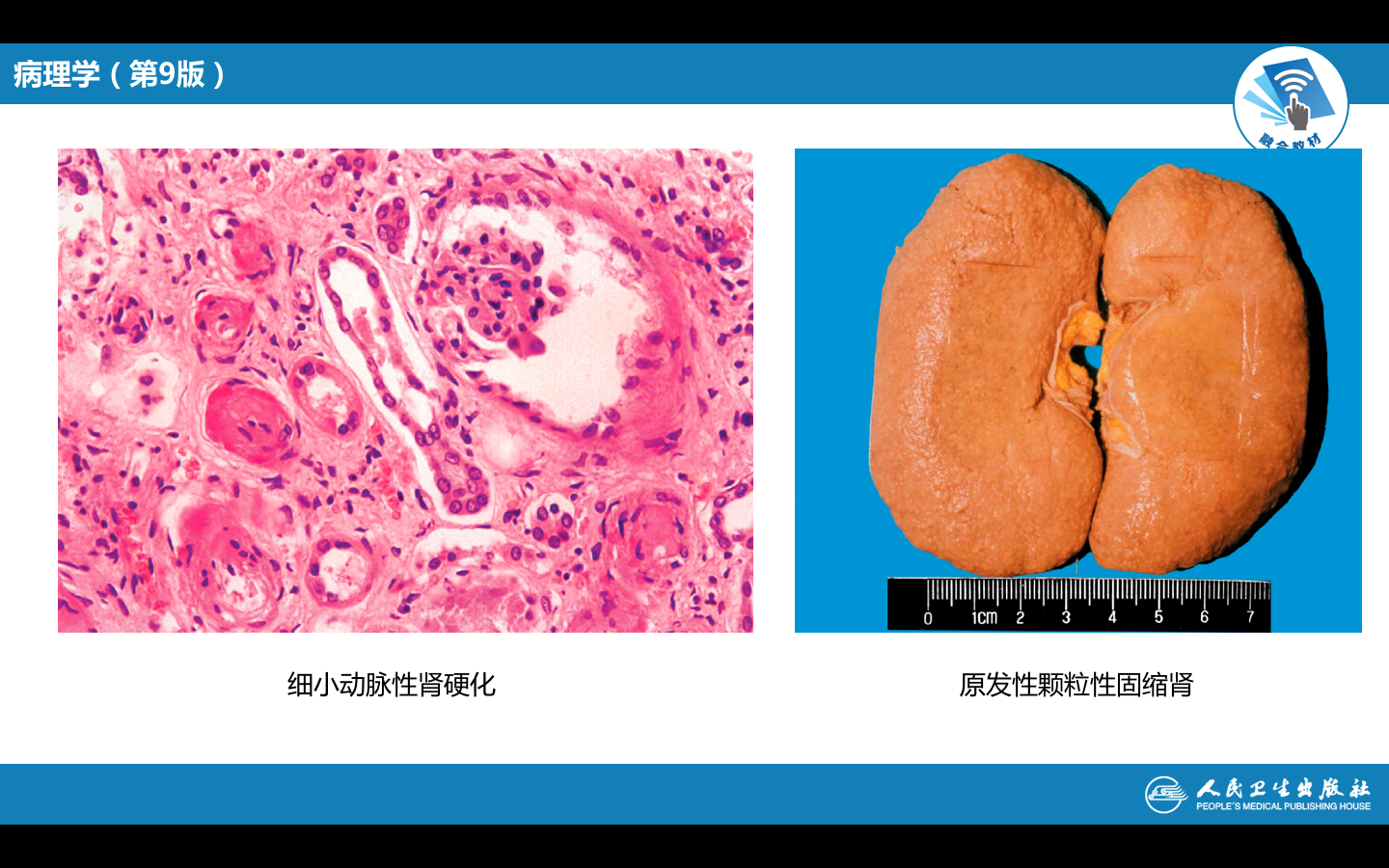
(2)肾脏
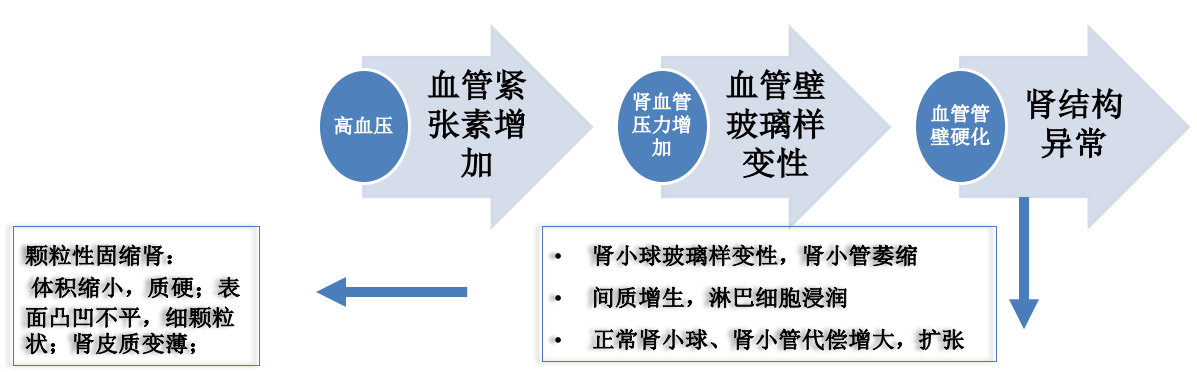 (颗粒性固缩肾的发生机制)
(颗粒性固缩肾的发生机制)
(3)脑
高血压时,由于脑的细小动脉痉挛和硬化,患者可出现一系列脑部变化。
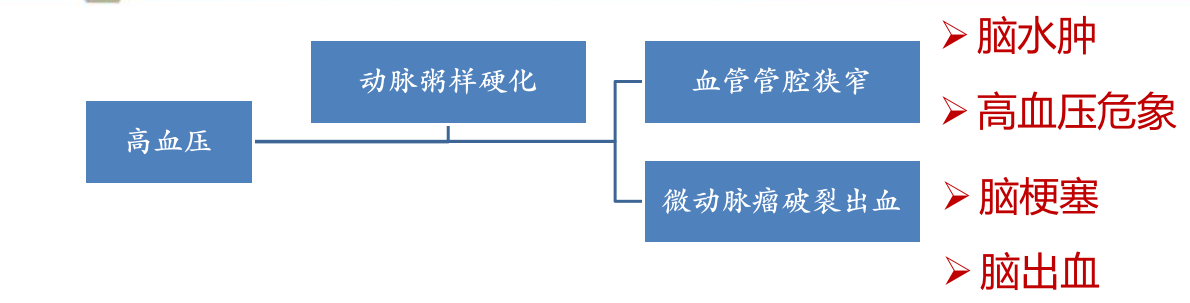
脑水肿:由于脑内细小动脉痉挛,硬化,缺血,引起毛细血管通透性增加,发生脑水肿,可出现头痛、头晕、眼花等。
高血压脑病(hypertensive encephalopathy):由于脑细、小血管病变及痉挛致血压骤升,毛细血管通透性升高,引起急性脑水肿和颅内高压,导致以中枢神经功能障碍为主要表现的症候群称高血压脑病。其临床表现为血压显著升高,剧烈头痛、呕吐、抽搐,甚至昏迷。
脑软化(softening of the brain):由于脑的细、小动脉硬化、痉挛,导致其供血区域脑组织缺血性梗死,形成质地疏松的直径<1.5 cm的筛网状病灶,称之为脑软化(cerebral softening)。脑软化灶数量多且较小,称微梗死灶(microinfarct),亦称脑腔隙状梗死(cerebral lacunar infarct)。最终坏死组织被吸收,由周围胶质细胞产生胶质,形成胶质瘢痕。常发生于壳核、丘脑、桥脑和小脑。由于脑软化较小,一般不引起严重后果。
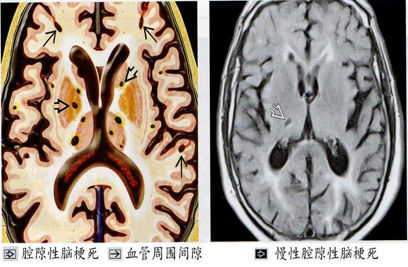
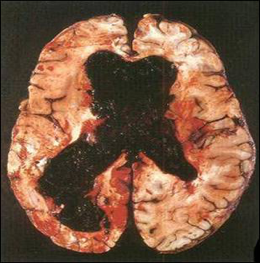
(4)视网膜
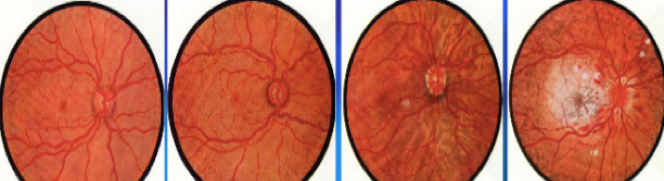
(二)恶性高血压病(急进型高血压病)
恶性高血压病(malignant hypertension)也称急进型高血压病,较少见,特点:
多见于青壮年。临床上起病急,进展快,血压升高明显,常超230/130mmHg;
患者大多死于尿毒症、严重损害肾、脑功能。患者大多死于尿毒症、脑出血或心力衰竭。
恶性高血压特征性病变表现为细动脉纤维素样坏死和坏死性细动脉炎:
1. 增生性小动脉硬化,主要发生在肾小叶间动脉及弓形动脉等处,主要表现为内膜显著增厚,内弹力膜分裂,SMC增生肥大,胶原等基质增多,使血管壁呈同心层状增厚,如洋葱皮样。病变主要累及肾和脑血管,常致肾、脑发生缺血性坏死和出血等,严重损害肾、脑功能。
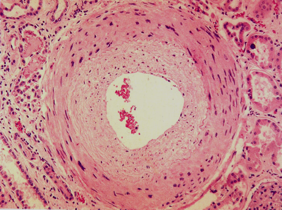
2. 坏死性细动脉炎:内膜和中膜发生纤维素样坏死。
1. 高血压的病因和发病机制(视频来源:bilibili)
2. 良性高血压病的基本病理变化
【病史摘要】
患者,男,65岁,以“昏迷2h”为主诉入院。患者患高血压病15年,血压波动(160/95mmHg~180/100mmHg),服用降压药不规律。近1年来常感心悸,尤以体力活动时为甚。近2周来常感头晕及后枕部疼痛。早上在厕所突然跌倒,不省人事,右侧上下肢不能动,大小便失禁。
体检:昏迷,体温38℃,脉搏60次/分,呼吸16次/分,血压220/110mmHg。颜面水肿,右侧鼻唇沟变浅,颈项略强直,右侧上下肢腱反射消失,呈弛缓性瘫痪,双侧瞳孔不等大,心搏有力,叩诊心界向左略扩大,心律齐。
实验室检查:血常规正常,尿蛋白++,脑脊液血性。
治疗经过:入院后给予吸氧、降压、脱水、凝血治疗,无效,呼吸、心搏停止,死亡。
【尸检摘要】
心脏增大,左心室壁增厚,室壁厚62.5px,镜检见心肌纤维增粗、细胞核大。脑左侧内囊出血,可见75px×50px×50px的血肿,局部脑组织伴有坏死及血凝块,脑桥、中脑也见小灶状出血。双肾脏体积缩小,表面细颗粒状,皮质与髓质界限不清,镜检见部分肾单位萎缩、玻璃祥变性,肾小球数目减少,部分肾单位呈代偿性肥大、肾小管扩张。脾小动脉壁玻璃样变性。
【讨论题】
1.本病例的诊断为何种疾病?死亡原因是什么?
2.分析心、脑、肾病变与高血压的关系。