
外阴炎症的护理
分类
1.外阴炎 主要是指外阴部皮肤与黏膜的炎症。阴道分泌物增多及炎症分泌物刺激外阴皮肤;大小便污染;穿紧身化纤内裤、经期使用卫生巾导致局部通透性差;外阴不洁致细菌感染等造成外阴炎。
2.前庭大腺炎 病原体侵入前庭大腺引起炎症,称为前庭大腺炎。前庭大腺位于两侧大阴唇后1/3深部,腺管开口于处女膜与小阴唇之间,在性交、流产、分娩等情况污染外阴部时易发生炎症,育龄妇女多见。主要病原体为葡萄球菌、大肠埃希菌、链球菌、肠球菌、淋病奈瑟菌及沙眼衣原体等。急性炎症发作时,病原体首先侵犯腺管,导致前庭大腺导管炎,腺管开口往往因肿胀或渗出物凝聚而阻塞,脓液不能外流,积存而形成脓肿,称为前庭大腺脓肿。炎症消退后,脓液逐渐转清而形成前庭大腺囊肿。
护理评估
(一)健康史
询问有无糖尿病等诱发因素,有无白带增多、粪便刺激皮肤等。询问性伴侣的健康情况。
(二)身体评估
了解病程情况,有无外阴瘙痒、疼痛或灼热感。妇科检查观察局部有无红肿、抓痕、溃疡、粗糙。
1.症状
⑴外阴炎:外阴皮肤黏膜瘙痒、疼痛、烧灼感,于活动、性交、排尿及排便时加重。
(2)前庭大腺炎:炎症多为一侧。初起时局部肿胀、疼痛、灼热感,行走不便,有时会导致大小便困难。
2.体征
(1)外阴炎:检查见外阴充血、肿胀、糜烂,常有抓痕,严重者形成溃疡或湿疹。慢性炎症可使皮肤增厚、粗糙、皲裂、甚至苔藓样变。
(2)前庭大腺炎:多为单侧,检查见局部皮肤红肿、发热、压痛明显;当脓肿形成时,疼痛加剧,可触及波动感;可有发热、腹股沟淋巴结增大;可反复急性发作。
(三)辅助检查
可取前庭大腺开口处分泌物进行细菌培养,确定病原体;血尿常规化验等。
(四)心理-社会评估
患者常因炎症局部痒痛难忍或影响活动而产生焦虑情绪。
(五)治疗要点
1.局部治疗 可用1:5000高锰酸钾液坐浴,也可选用中药水煎熏洗外阴部。急性期还可选用微波或红外线局部物理治疗。
2.病因治疗 应重视病因治疗,若发现糖尿病应及时治疗。若有尿瘘、粪瘘应及时行修补术。
3.前庭大腺急性炎症治疗 前庭大腺急性炎症发作时,需卧床休息,局部保持清洁。根据病原体选用抗生素。脓肿形成后需行切开引流及造口术,并放置引流条,外阴用0.5%碘伏擦洗,每日2次,伤口愈合后,改用1:8000呋喃西林或1:5000高锰酸钾坐浴,每日2次。近年采用CO2激光做囊肿造口术效果较好,可保持腺体功能,复发率低。
护理诊断/问题
1.皮肤完整性受损 与炎症分泌物刺激、手术或脓肿破溃有关。
2.舒适改变 与外阴瘙痒、疼痛、分泌物增多有关。
护理措施
1.一般护理 勿饮酒,少吃辛辣食物。急性期应卧床休息。
2.对症护理 局部严禁搔抓,勿用刺激性药物或肥皂擦洗。外阴破溃者要预防继发感染,使用柔软无菌会阴垫,减少摩擦和混合感染的机会。
3.病情观察 注意患者体温变化;观察局部皮肤颜色、肿胀、疼痛程度、分泌物的量及性状变化,及时给予局部处理,减轻疼痛,增加患者舒适感。
4.治疗护理 教会患者坐浴的方法,包括液体的配制、温度、坐浴的时间及注意事项。配制液体不要过浓,用1:5000高锰酸钾液(肉眼观为淡玫瑰红色)。溶液温度为35~37℃, 坐浴时要使会阴部浸没于液体中,每日2次每次15~30分钟。月经期禁止坐浴。
5.心理护理 增加与患者的沟通,帮助患者正确认识疾病,使其缓解焦虑情绪,主动配合治疗。

分类
1.滴虫性阴道炎 是由阴道毛滴虫引起的常见阴道炎。阴道毛滴虫(见下图1)适宜在温度25~40℃、pH5.2~6.6的潮湿环境中生长。由于阴道pH在月经前后发生变化,接近中性,故滴虫常于此时得以繁殖,引起炎症发作。滴虫不仅寄生于阴道,还常侵入尿道或尿道旁腺,甚至膀胱、肾盂以及男性的包皮皱褶、尿道或前列腺中。滴虫性阴道炎主要经性行为直接传播,由于男性感染滴虫后常无症状,易成为感染源;也可经公共浴池、浴盆、浴巾、游泳池、坐式便器、衣物、污染的器械及敷料等间接传播。
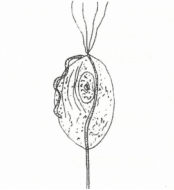
图-1阴道毛滴虫
2.外阴阴道假丝酵母菌阴道炎 也称念珠菌性阴道炎,是由假丝酵母菌引起的常见外阴阴道炎症。发病率仅次于滴虫性阴道炎。80%~90%病原体为白假丝酵母菌,其为条件致病菌,除寄生于阴道外,也可寄生于人的口腔、肠道,一旦条件适宜可引起感染。当全身及阴道局部细胞免疫能力下降、假丝酵母菌可大量繁殖出现症状。因此,长期应用抗生素、妊娠及糖尿病、大量应用免疫抑制剂(如糖皮质类固醇激素)或免疫缺陷综合征、应用大剂量雌激素、穿紧身化纤内裤及肥胖,均可导致假丝酵母菌大量繁殖引起感染。主要为内源性感染;少部分患者可通过性交直接传染;极少通过接触污染的衣物间接传染。
3.老年性阴道炎 常见于自然绝经及卵巢去势后妇女。因卵巢功能衰退,雌激素水平降低,阴道壁萎缩,黏膜变薄,上皮细胞内糖原减少,阴道内pH增高,局部抵抗力降低,致病菌过度繁殖或容易入侵引起炎症。
护理评估
(一)健康史
询问既往阴道炎病史、治疗经过,了解个人卫生习惯,分析感染途径。了解患者有无糖尿病、是否使用抗生素与激素类药物及用药时间。询问患者月经史,有无卵巢手术史或盆腔放射治疗史或药物性闭经史。
(二)身体评估
评估患者有无外阴瘙痒、疼痛或灼热感以及程度。妇科检查观察阴道分泌物的量、性质。
1.症状 主要症状均为外阴瘙痒、灼烧感、疼痛及阴道分泌物增多。瘙痒部位主要为阴道口及外阴。
(1)滴虫性阴道炎:典型分泌物为稀薄泡沫状、有臭味。若合并尿道感染,可有尿频、尿痛,有时可见血尿。阴道毛滴虫能吞噬精子,并能阻碍乳酸生成,影响精子在阴道内存活,可致不孕。
(2)外阴阴道假丝酵母菌病:外阴奇痒,分泌物特征为白色稠厚,呈凝乳或豆腐渣样。
(3)老年性阴道炎:阴道分泌物稀薄,呈淡黄色,感染严重者呈脓血性白带。
2.体征 滴虫性阴道炎检査见阴道黏膜甚至宫颈充血,严重者有散在出血点,白带量多呈灰黄色、稀薄、泡沫状。外阴阴道假丝酵母菌病可见外阴及阴道黏膜红肿,伴有抓痕,还可见到糜烂及浅表溃疡。老年性阴道炎检查见阴道呈萎缩性改变,上皮皱襞消失,萎缩,菲薄。阴道黏膜充血,有散在小出血点或点状出血斑,有时见浅表溃疡。
护理诊断/问题
1.黏膜完整性受损 与阴道炎症有关。
2.舒适改变 与外阴、阴道瘙痒、疼痛、分泌物增多有关。
3.知识缺乏 预防、治疗阴道炎的知识。
4.焦虑 与治疗效果不佳,反复发作,担心影响生育有关。
护理措施
(一)一般护理
指导患者配合检查,取分泌物前24~48小时避免性交、阴道灌洗或局部用药。内衣裤、坐浴及洗涤用物应煮沸消毒5~10分钟以避免交叉感染。
(二)对症护理
指导患者注意个人卫生,避免搔抓外阴部致皮肤破损,减轻不适感。
(三)病情观察
(1)观察用药反应,患者口服甲硝唑后偶见胃肠道反应,如食欲减退、恶心、呕吐。此外,偶见头痛、皮疹、白细胞减少等,一旦发现应报告医师并停药。由于甲硝唑抑制酒精在体内氧化而产生有毒的中间代谢产物,故用药期间应禁酒。甲硝唑可透过胎盘到达胎儿体内,亦可从乳汁中排泄,故孕20周前或哺乳期妇女禁用。
(2)观察患者外阴瘙痒的程度、白带的性状和量的变化及治疗后的效果。
(四)治疗护理
(1)指导患者正确用药,并传授全身及局部用药方法,自己用药有困难者指导其家属协助用药或医务人员帮助使用。在月经期间暂停坐浴、阴道冲洗及阴道用药。雌激素治疗应尽量以小剂量局部用药为主,乳腺癌或子宫内膜癌患者慎用雌激素制剂。
(2)滴虫性阴道炎主要由性行为传播,性伴侣应同时治疗。外阴阴道假丝酵母菌病也可经性行为传播,对有症状的男性应同时进行检查和治疗。治疗期间均应禁止性生活。
(3)督促患者坚持按疗程治疗,不随意中断疗程,经治疗后应每月复查白带,若经3次检查均阴性,方可称为治愈。
(五)心理护理
向患者解释炎症发生的原因、诱因及防治办法,增强预防意识,使其消除焦虑情绪;指导患者注意个人卫生,减少和杜绝炎症复发;帮助患者取得家人的理解,说服配偶配合治疗。
健康教育
(1)做好卫生宣传,积极开展普查普治,消灭传染源。禁止带虫者进入游泳池,浴盆浴巾要消毒,并专人专用。医疗单位做好消毒隔离,以免交叉感染。
(2)积极治疗糖尿病,正确合理使用抗生素、雌激素等药物,避免诱发外阴阴道假丝酵母菌病。
(3)加强围绝经期妇女的健康教育,使其掌握萎缩性阴道炎的预防措施和技巧。对卵巢切除、放疗患者给予雌激素替代治疗指导。

子宫颈炎患者的护理
子宫颈炎症是妇科最常见的疾病,分为急性和慢性两种。急性宫颈炎常与急性子宫内膜炎或急性阴道炎同时发生。临床上以慢性宫颈炎多见,本节仅叙述慢性宫颈炎。
病因
慢性宫颈炎多由急性宫颈炎转变而来,常因急性宫颈炎治疗不彻底,病原体隐藏于宫颈黏膜内形成慢性炎症,多见于分娩、流产或手术损伤宫颈后。病原体主要为葡萄球菌、链球菌、大肠埃希菌及厌氧菌。目前沙眼衣原体及淋病奈瑟菌感染引起的慢性宫颈炎亦日益增多。此外,单纯疱疹病毒也可能与慢性宫颈炎有关。
病理
根据病理组织形态结合临床可有以下几种类型:
1.宫颈肥大 由于慢性炎症的长期刺激,宫颈组织充血、水肿,腺体和间质增生,使宫颈呈不同程度的肥大,但表面多光滑。最后由于纤维结缔组织增生,使宫颈硬度增加。
2.宫颈息肉 慢性炎症长期刺激使宫颈管局部黏膜增生,增生的黏膜逐渐向宫颈外口突出而形成息肉,一个或多个不等,色红、舌形、质软而脆,易出血,蒂细长。由于炎症持续存在,息肉去除后仍可复发(图1)。
3.宫颈腺囊肿 在宫颈糜烂愈合过程中,新生的鳞状上皮覆盖宫颈腺管口或伸入腺管,将腺管口阻塞;腺管周围的结缔组织增生或瘢痕形成压迫腺管,使腺管变窄甚至阻塞,腺体分泌物引流受阻,形成腺囊肿。检查时见宫颈表面突出多个半透明小囊泡,内含无色黏液。若囊肿感染,则外观呈白色或淡黄色小囊泡(图2)。
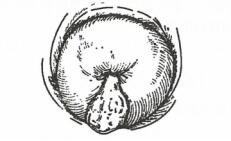
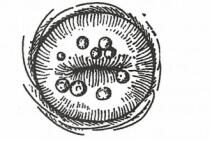
图-1宫颈息肉 图-2宫颈腺囊肿
4.宫颈黏膜炎 又称宫颈管炎。病变局限于宫颈管黏膜及黏膜下组织,宫颈外口有脓性分泌物堵塞,有时宫颈管黏膜增生向外口突出,可见宫颈口充血发红。
护理评估
(一)健康史
询问婚育史,有无阴道分娩、妇科手术等造成的宫颈损伤。有无白带增多、病程时间,是否经过治疗方法及治疗效果。
(二)身体评估
了解白带性状,有无血性白带或性交后出血、腰骶部疼痛、盆腔部下坠痛及程度。妇科检查评估糜烂面积的大小和程度,有无息肉、囊肿、肥大等。
1.症状 主要症状是阴道分泌物增多。由于病原体、炎症的范围及程度不同,分泌物的量、性质、颜色及气味也不同。可呈乳白色黏液状,或呈淡黄色脓性,宫颈糜烂或伴息肉形成时易有血性白带或性交后出血。宫颈脓性分泌物黏稠不利于精子穿过,可造成不孕。当炎症沿宫骶韧带扩散到盆腔时,可有腰骶部疼痛、盆腔部下坠痛等。
2.体征 妇科检查时可见宫颈有不同程度糜烂样改变、肥大,有时质较硬,有时可见息肉、裂伤、外翻及宫颈腺囊肿。
(三)辅助检查
需常规做宫颈刮片细胞学检查和(或)HPV检测,必要时做阴道镜检查及活体组织检查以明确诊断。
(四)心理-社会评估
由于病程较长、白带多有异味,患者思想压力较大。接触性出血的表现以及怀疑癌变等,易引起患者及家属的焦虑不安。
(五)治疗要点
以局部治疗为主,可采用物理治疗、药物治疗及手术治疗,而以物理治疗最常用。治疗前应行宫颈刮片细胞学检查排除早期宫颈癌。
1.物理治疗 以各种物理方法将宫颈糜烂面单层柱状上皮破坏,使其坏死脱落后,为新生的复层鱗状上皮覆盖,为期3~4周,病变较深者需6~8周,宫颈转为光滑。常用的方法有激光治疗、冷冻治疗、红外线凝结疗法及微波疗法等。
2.药物治疗
(1)对于糜烂面积小和炎症浸润较浅的病例可以进行局部药物治疗。目前临床应用康妇特、复方莪术油及重组人α-2a干扰素(奥平)栓剂等睡前1粒塞入阴道深部,隔日1次,7次为1疗程,可以重复应用。但因见效较慢,疗程较长,患者依从性差。
(2)若宫颈管内有脓性排液时,须行全身治疗。取宫颈管分泌物做培养及药敏试验,同时查找淋病奈瑟菌及沙眼衣原体,采用相应的抗感染药物。
3.手术治疗 有宫颈息肉者行息肉摘除术。对宫颈肥大、糜烂面较深广且累及宫颈管者,可考虑做宫颈锥切术。
护理诊断/问题
1.皮肤完整性受损 与宫颈上皮糜烂样改变和炎症刺激有关。
2.舒适改变 与白带增多有关。
3.焦虑 与担心宫颈癌变有关。
护理措施
(一)一般护理
引导患者做好妇科检查及各项特殊检查准备,并做好宫颈冲洗、上药及物理治疗的护理配合。
(二)对症护理
注意个人卫生,治疗期间勤换会阴垫,注意清洁外阴,减轻分泌物刺激造成的不适感。
(三)病情观察
观察阴道放药后白带性状、量的改变,及时了解疗效;注意观察物理治疗后患者的阴道排液情况,如有异常出血或合并感染,应及时向医生报告并协助处理。
(四)治疗护理
(1)说明物理治疗的注意事项:①有急性生殖器炎症者禁忌。②治疗应在月经干净后 3~7日内进行。③术后阴道分泌物增多,呈水样排液,应每日清洗外阴2次,2个月内禁盆浴、性交和阴道冲洗。④术后1~2周脱痂时可有少量血水或少许流血,如出血量多者需急诊处理。⑤一般于两次月经干净后3~7日复查,观察创面愈合情况直到痊愈。必要时可进行第二次治疗。
(2)局部药物治疗者嘱患者遵医嘱按时、按疗程用药,月经期停止用药。
(五)心理护理
向患者及家属解释宫颈炎的发病特点、治疗方法及护理知识,消除患者焦虑情绪,同时取得患者家属的理解及配合,使患者更好地接受治疗,防止癌变。
健康教育
(1)避免不洁性生活;积极治疗急性宫颈炎症;减少人流等宫腔操作,避免分娩或器械损伤宫颈。
(2)定期做妇科检查,早发现,早治疗。慢性宫颈炎患者应定期做宫颈刮片细胞学检查,及早发现或排除癌变。

盆腔炎患者的护理
女性内生殖器及其周围的结缔组织、盆腔腹膜发生炎症时称为盆腔炎,为妇科常见病。炎症可局限于一个部位,也可同时累及几个部位,最常见的是输卵管炎及输卵管卵巢炎。盆腔炎按病程长短可分为急性和慢性两类。
引起盆腔炎的病原体有外源性及内源性两个来源,外源性病原体主要为性传播疾病的病原体,如淋病奈瑟菌、沙眼衣原体。内源性病原体来自原寄居于阴道内的菌群,包括需氧菌及厌氧菌。两种病原体可单独存在,但通常为混合感染。
病因
产后或流产后产道损伤、组织残留于宫腔,或手术无菌操作不严格,均可发生急性盆腔炎;经期卫生不良以及不洁性生活等也可使病原体侵入而引起炎症。另外,下生殖道感染及邻近器官的炎症未能得到及时治疗,蔓延至盆腔常引发急性盆腔炎。当急性盆腔炎未能彻底治疗或患者体质较差时,常使病程迁延而导致慢性盆腔炎。慢性盆腔炎病情较顽固、病程长,常于月经期加重,当机体抵抗力下降时,可反复发作。
病理
1.急性盆腔炎 主要表现为急性子宫内膜炎及急性子宫肌炎、急性输卵管炎、输卵管积脓、输卵管卵巢脓肿、急性盆腔结缔组织炎、急性盆腔腹膜炎、败血症及脓毒血症。
2.慢性盆腔炎 主要病理改变为结缔组织增生、粘连及瘢痕形成,表现为慢性子宫内膜炎、慢性输卵管炎与输卵管积水、输卵管卵巢炎及输卵管卵巢囊肿、慢性盆腔结缔组织炎 (见下图-1 )。
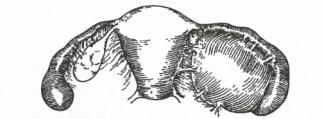
图-1输卵管积水(左)与输卵管卵巢囊肿(右)
护理评估
(一)健康史
了解患者月经史、婚育史、手术史。询问既往治疗方法及效果,腹痛、腰痛的性质、时间、程度等。
(二)身体评估
评估患者有无发热。下腹痛、腰痛与月经及性交的关系。评估睡眠营养状况,妇科检查了解子宫的位置、活动度,输卵管卵巢有无增粗、积水、积液、囊肿,有无盆腔脓肿或炎性包块。
1.症状
(1)急性盆腔炎:常见症状为下腹痛、发热、阴道分泌物增多;月经量增多、经期延长或不规则阴道出血;下腹包块及局部压迫刺激症状如膀胱刺激症状及直肠刺激症状等。
(2)慢性盆腔炎:全身症状不明显,可有低热、乏力以及神经衰弱症状。局部症状表现为下腹部坠胀、疼痛及腰骶部酸痛,常在劳累、性交后及月经前后加重。还可出现月经量增多、经期延长。输卵管粘连可致不孕或异位妊娠。
2.体征
(1)急性盆腔炎:可表现为急性病容、体温升高、心率加快,下腹部有压痛、反跳痛及肌紧张,肠鸣音减弱或消失。妇科检查:阴道充血、水肿,并有大量脓性分泌物、宫颈充血、举痛明显;宫体增大、有压痛,活动受限;子宫两侧可增厚,压痛明显、若有脓肿形成,则可触及波动感。
(2)慢性盆腔炎:子宫多后倾,活动受限。可触及增粗的输卵管,并有触痛,如形成输卵管卵巢囊肿或输卵管积水,则可触及囊性包块。盆腔粘连严重者,即形成所谓的冰冻骨盆。
护理诊断/问题
1.体温升高 与炎症有关。
2.疼痛 与急性炎症引起下腹部腹膜炎,慢性炎症导致盆腔淤血、粘连有关。
3.睡眠型态紊乱 与疼痛、心理障碍有关。
4.焦虑 与治疗效果不明显或不孕有关。
护理措施
(一)一般护理
1.急性期卧床休息,半卧位有利于脓液积聚于直肠子宫陷凹而使炎症局限。
2.增加营养,可给予高蛋白、高维生素饮食,积极锻炼身体,增强抵抗力,补充液体,注意纠正电解质紊乱及酸碱失衡。
(二)对症护理
1.高热时采用物理降温。
2.减轻不适提高睡眠质量,必要时遵医嘱给予镇静止痛药物。
(三)病情观察
1.监测生命体征变化,定时测体温、脉搏、血压。
2.观察腹痛及阴道分泌物情况,注意阴道排液的性状和量。
3.观察恶心、呕吐及腹胀的情况,若有腹胀应行胃肠减压。
(四)治疗护理
1.遵医嘱准确给予抗生素并注意用药后反应。
2.为手术患者做好术前准备、术中配合和术后护理。
(五)心理护理
给予心理支持,讲解疾病发生发展过程、治疗措施,增加患者的参与意识。鼓励患者保持良好的心态,解除其顾虑,增强对治疗的信心。
健康教育
1.注意个人卫生,做好经期、孕期及产褥期的卫生宣传,节制性生活,防止反复感染。
2.严格掌握手术指征;注意无菌操作,预防感染。
3.及时、彻底治疗急性盆腔炎,防止转为慢性盆腔炎。
4.积极锻炼身体,增强抵抗力。







