6.1 慢性病的预防(第2讲)
习近平总书记在党的二十大报告中指出,‘坚持预防为主,加强重大慢性病健康管理,提高基层防病治病和健康管理能力“。
6.1.7糖尿病
2011~2021年,中国糖尿病患者人数由9000万增加至1.4亿,10年增长56%。2018年中国糖尿病知晓率、治疗率和控制率分别为38.0%、34.1%和33.1%。
实施糖尿病防治行动是《健康中国行动(2019—2030年)》中的第14项行动,其宗旨是提示居民关注血糖水平,引导糖尿病前期人群科学降低发病风险,指导糖尿病患者加强健康管理,延迟或预防糖尿病的发生、发展。
1.认识糖尿病
1)糖尿病的定义
糖尿病是由于胰岛素分泌功能缺陷和(或)胰岛素作用缺陷所引起,以血糖升高为特征的代谢病。
糖尿病诊断标准:典型糖尿病症状(烦渴多饮、多尿、多食、不明原因体重下降),加上随机血糖≥11.1mmol/L;或加上空腹血糖≥7.0mmol/L;或加上口服葡萄糖耐量试验(OGTT)2h血糖≥11.1mmol/L;糖化血红蛋白A1c(HbA1c)≥6.5% ,可诊断为糖尿病。
2)糖尿病高危人群
2.糖尿病的预防
3.糖尿病控制不良将产生严重危害
4.糖尿病患者的综合治疗
营养治疗、运动治疗、药物治疗、健康教育和血糖监测是糖尿病综合治疗的五项重要措施。糖尿病患者应采取措施降糖、降压、调整血脂,控制体重,合理膳食,戒烟限酒、限盐,保持心理平衡,可明显减少糖尿病并发症发生的风险。
5.糖尿病患者的健康管理
1)糖尿病患者应进行自我血糖监测
自我血糖监测(SMBG)可以了解饮食控制、运动治疗和药物治疗的效果并指导对治疗方案的调整。采用便携式血糖仪进行毛细血管血糖检测是最常用的方法。
2)生活方式干预
生活方式干预是2型糖尿病的基础治疗措施,应贯穿于糖尿病治疗的始终。
(1)合理膳食,控制体重。供给营养均衡的膳食,满足患者对微量营养素的需求。超重/肥胖患者减重的目标是3~6个月减轻体重5%~10%。消瘦者应通过合理的营养计划达到并长期维持理想体重。
(2)适量运动。成人2型糖尿病患者每周至少150min(如每周运动5d,每次30min)中等强度(50%~70%最大心率,运动时有点用力,心跳和呼吸加快但不急促)有氧运动(如快走、骑车、打太极拳等);应增加日常身体活动,减少坐姿时间。血糖控制极差且伴有急性并发症或严重慢性并发症时,不应采取运动治疗。
(3)戒烟限酒。科学戒烟,避免被动吸烟。不推荐糖尿病患者饮酒。
(4)心理平衡。减轻精神压力,保持心情愉悦。
6.成人糖尿病患者的膳食指导
膳食治疗是糖尿病患者所有治疗的基础,是任何阶段预防和控制糖尿病必不可少的措施,包括对患者进行个体化营养评估、营养诊断、制订相应营养干预计划,并在一定时期内实施及监测。
1)糖尿病医学营养治疗的目标
维持健康体重。供给营养均衡的膳食,满足患者对微量营养素的需求。达到并维持理想的血糖水平,降低HbA1c水平。减少心血管疾病的危险因素,包括控制血脂异常和高血压。
2)推荐营养摄入量
(1)能量。按照每天105~126kJ/kg(25~30kcal/kg)计算推荐能量的摄入量。再根据患者身高、体重、性别、年龄、活动度、应激状况等进行系数调整,见表6-9。
表6-9 成人糖尿病患者每天能量供给量单位:[kJ/kg(kcal/kg)]
身体活动强度 | 体重过低 | 正常体重 | 超重/肥胖 |
重体力活动(如搬运工) | 188~209(45~50) | 167(40) | 146(35) |
中体力活动(如电工安装) | 167(40) | 125~146(30~35) | 125(30) |
轻体力活动(如坐式工作) | 146(35) | 104~125(25~30) | 84~104(20~25) |
休息状态(如卧床) | 104~125(25~30) | 84~104(20~25) | 62~84(15~20) |
(2)脂肪。脂肪提供的能量占总能量的20%~30%,对于超重或肥胖者<25%。饱和脂肪酸<7%,反式脂肪酸<1%。多不饱和脂肪酸摄入量不宜超过10%。适当增加富含n-3脂肪酸的摄入比例。单不饱和脂肪酸10%~20%为宜。参考《中国居民膳食指南(2022)》,应控制膳食中胆固醇的过多摄入。
(3)蛋白质。肾功能正常者占总能量的15%~20%,保证优质蛋白质比例超过1/3。成年患者推荐0.8g/(kg·d)。临床糖尿病肾病者应进一步限制总蛋白质入量。
(4)碳水化合物,占总能量的50%~65%。应多选择低GI/GL食物,限制精制糖的摄入。
(5)矿物质、维生素。糖尿病患者容易缺乏维生素B族、维生素C、维生素D及铬、锌、硒、镁、铁、锰等多种微量营养素,应根据营养评估结果适量补充。长期服用二甲双胍者应防止维生素B12缺乏。糖尿病患者不建议常规大量补充抗氧化维生素制剂。
(6)膳食纤维。糖尿病患者推荐每天膳食纤维摄入量为10~14g/4200kJ(1000kcal)。
3)膳食模式与餐次安排
合理膳食模式是指以谷类食物为主,高膳食纤维摄入、低盐低糖低脂肪摄入的多样化膳食模式,并应定时定量进餐,尽量保持碳水化合物的均匀分配。
早、中、晚三餐的能量应分别控制在总能量的20%~30%、30%~35%、30%~35%。分餐能量应占总能量的10%,以防止低血糖发生。
4)食物选择
提倡食物的多样性,每天应摄入谷薯类、蔬果类、畜禽鱼类、乳蛋豆类和油脂类食物。每天膳食种类应达到12种及以上,每周应达到25种及以上。
(1)谷薯类应根据能量目标及碳水化合物的供能比调整每天的摄入量,首选低GI/GL复合型碳水化合物的食物,其中全谷物不应少于总谷薯量的1/3。
(2)动物性食物及豆类,可根据能量目标及对应的蛋白质推荐参考摄入量进行个体化调整,减少加工肉类及饱和脂肪酸含量高的动物性食品。
(3)蔬菜类摄入量应达到500g/d及以上,其中绿叶蔬菜占2/3及以上。在血糖平稳条件下,可选用低GI/GL水果,一般为150~200g/d,可在两餐间进食。
(4)烹调油不超过每天 25g,不建议选择煎、炒、炸等多油的烹调方式。食盐不应超过6g/d,同时应限制摄入含钠高的调味品或食物,合并高血压或肾脏疾病的患者应限制在3g/d。
(5)不推荐糖尿病患者饮酒。如饮酒应计算酒精中所含的总能量,建议每周不超过2次饮酒。饮用酒的酒精量应不超过15g/d。
(6)控制添加糖的摄入,不喝含糖饮料。糖尿病患者适量摄入糖醇类和非营养性甜味剂是安全的,但应注意由甜味剂制作的高脂肪食品,如冰淇淋、点心等对血糖仍有影响。
6.1.8 癌症
癌症又称恶性肿瘤,是以细胞异常增殖及转移为特点的一大类疾病。2020年,中国新发癌症病例超过457万,占全球23.7%;死亡病例超过300万。男性新发癌症病例以肺癌、胃癌、结直肠癌、肝癌发病数最多,死亡数最多是肺癌、肝癌、胃癌、食管癌。女性新发癌症病例以乳腺癌、肺癌、结直肠癌发病人数最多,死亡数最多是肺癌、结直肠癌、胃癌、乳腺癌。
实施癌症防治行动是《健康中国行动(2019—2030年)》第12项行动,其宗旨是倡导积极预防癌症,推进早筛查、早诊断、早治疗,降低癌症发病率和死亡率,提高患者的生存质量。
1.癌症的危险因素
致癌因素十分复杂,包括化学(石棉、烟草烟雾成分、黄曲霉毒素和砷)因素、物理(紫外线和电离辐射)因素和慢性感染(某些病毒、细菌或寄生虫引起的感染)等外部因素,以及遗传、免疫、年龄、生活方式等自身因素。
全球大约1/3的癌症死亡源自五种主要行为和饮食危险因素:高体重指数、水果和蔬菜摄入量低、缺乏运动、使用烟草及饮酒。
2.癌症是可以预防的
世界卫生组织提出:1/3的癌症完全可以预防;1/3的癌症可以通过早期发现得到根治;1/3的癌症可以运用现有的医疗措施延长生命、减轻痛苦、改善生活的质量。
3.癌症不会传染
4.癌症的早筛查、早诊断、早治疗
1)规范的防癌体检能够早期发现癌症
2)早诊早治是提高癌症生存率的关键
(1)身体浅表部位出现的异常肿块。
(2)体表黑痣和疣等在短期内色泽加深或迅速增大。
(3)身体出现的异常感觉:哽咽感、疼痛等。
(4)皮肤或黏膜经久不愈的溃疡。
(5)持续性消化不良和食欲减退。
(6)大便习惯及性状改变或带血。
(7)持久性声音嘶哑,干咳,痰中带血。
(8)听力异常,鼻血,头痛。
(9)阴道异常出血,特别是接触性出血。
(10)无痛性血尿,排尿不畅。
(11)不明原因的发热、乏力、进行性体重减轻。
5.癌症患者的治疗与健康管理
6.癌症患者的膳食指导
1)癌症膳食指导的原则
合理膳食,适当运动。保持适宜的、相对稳定的体重。
食物的选择应多样性,适当多摄入富含蛋白质的食物;多吃蔬菜、水果和其他植物性食物;多吃富含矿物质和维生素的食物;限制精制糖的摄入量。
癌症患者在治疗期和康复期的膳食摄入量不足,在经膳食指导仍不能满足目标需要量时,建议给予肠内、肠外营养支持治疗。
2)癌症患者的食物选择
(1)谷类和薯类。保持每天适量的谷类食物摄入,成年人每天摄入量为200~400 g,在胃肠道功能正常的情况下,注意粗细搭配。
(2)动物性食物,适当多吃鱼、禽肉、蛋类,减少红肉摄入。对于放化疗胃肠道损伤患者,推荐制作软烂细碎的动物性食品。
(3)豆类及豆制品。每天适量食用大豆及豆制品,推荐每天摄入约50g等量大豆,其他豆制品按水分含量折算。
(4)蔬菜类和水果类。推荐蔬菜摄入量为300~500g,建议摄入各种颜色的蔬菜、叶类蔬菜。水果摄入量为200~300g。
(5)油脂,应使用多种植物油作为烹调油,每天摄入量为25~40 g。
3)其他
(1)避免酒精摄入。
(2)限制烧烤(火烧、炭烧)或腌制和煎炸的动物性食物。
(3)癌症患者出现明确的矿物质及维生素等营养素缺乏时,在寻求医学治疗的同时,可考虑膳食强化而补充部分营养素。
6.1.9骨质疏松
1.认识骨质疏松症
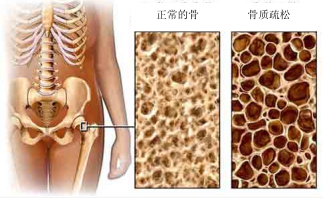
骨质疏松症是一种因骨量低下、骨微结构破坏、骨强度降低,导致骨脆性增加、易发生骨折为特征的全身性骨骼疾病,可分为原发性和继发性两类。
骨质疏松症最典型的临床表现是疼痛、脊柱变形和发生脆性骨折。但多数骨质疏松症患者早期常无明显的自觉症状,随着疾病的进展,患者可出现腰背疼痛或全身疼痛。严重者可导致身高变矮、驼背,轻度外伤或活动后发生的骨折为脆性骨折。
2.骨质疏松症的预防
骨质疏松症是可防可治的慢性病。通过营养、运动和日照等生活方式的改变和必要的医疗干预,就能够保持骨骼健康,防止骨质疏松和骨折的出现。
1)调整生活方式
(1)科学膳食: 保证每日膳食丰富、营养均衡是防治骨质疏松症的基础生活方式。饮食上应多吃钙和维生素D含量较高的食物,如牛奶、奶制品等。同时还应坚持低盐饮食,多饮水,促进钙的吸收。注意戒烟、限酒,避免过量饮用咖啡和碳酸饮料。
(2)充足日照。维生素D还可依靠阳光中的紫外线照射皮肤而合成,一般将面部及双臂皮肤暴露照射15~30min即能满足合成的需要,建议选择阳光较为柔和的时间段,避免强烈阳光照射,以防灼伤皮肤。
(3)合理运动。中老年日常运动应以负重、抗阻力运动和平衡训练为主,可选择散步、慢跑、跳舞、骑车等中强度运动,以及哑铃、太极拳、五禽戏、八段锦等力量训练。另外,老年人还应增加手膝位、坐位、站位等平衡练习,每周3~5次。但要注意少做躯干屈曲、旋转动作。
(4)预防跌倒。中老年高危人群和家属应提高防护意识,必要时使用拐杖或助行器。
(5)伴有影响骨代谢的内科疾病 ,或服用影响骨代谢的药物的患者,需督促其定期至医院检测骨密度,必要时进行规范抗骨质疏松治疗。
(6)应重视和关注骨质疏松症及其骨折患者的心理健康评估,并视情况干预,使患者正确认识骨质疏松症,帮助其消除心理负担。
骨质疏松的膳食指导原则:
2)骨健康基本补充剂
(1)钙剂和维生素D是日常防治骨质疏松症的基本药物。
①钙剂。50岁及以上人群每日钙推荐摄入量为1 000~1 200 mg,尽可能通过饮食摄入充足的钙,也可选择合适的钙剂予以补充。
②维生素D。65岁及以上老年人推荐维生素D摄入量为600 IU( 15μg) /d。维生素D用于防治骨质疏松症时,剂量可为800~1 200 IU( 20~30μg) /d。
(2)骨质疏松症的药物治疗。活性维生素D及其类似物、双膦酸盐、降钙素、雌激素、选择性雌激素受体调节剂、RANKL抑制剂、甲状旁腺激素类似物、维生素K2类、锶盐、中药。
6.1.10 高尿酸血症与痛风
1.认识高尿酸血症与痛风
1)高尿酸血症
高尿酸血症是嘌呤代谢障碍引起的代谢性疾病,与痛风密切相关,并且是糖尿病、代谢综合征、血脂异常、慢性肾脏病和脑卒中等疾病发生的独立危险因素。
正常情况下人体的尿酸生成与排泄是平衡的,如果尿酸生成过多或者排泄过少,就会形成高尿酸血症。血尿酸是肾功能检查中的一项。在通常饮食状态下,两次采集非同日的空腹血,以尿酸酶法测定血尿酸值,男性高于420 mmol/L者或女性高于360mmol/L者,即诊断为高尿酸血症。
高尿酸血症的高发与多种因素有关,包括遗传、生活方式、饮食习惯、药物治疗和经济发展程度等。高尿酸血症的危险人群包括:一级亲属中有高尿酸血症或痛风患者,久坐、高嘌呤高脂饮食等不良生活方式者,存在肥胖、代谢异常性疾病(如糖代谢异常、血脂紊乱、非酒精性脂肪肝等)、心脑血管疾病(如高血压、冠心病、心力衰竭、卒中等)及慢性肾脏病等。
约20%的高尿酸血症会出现痛风的症状,其余80%没有症状。
2)痛风
痛风是一种由单钠尿酸盐沉积所致的晶体相关性关节病,与嘌呤代谢紊乱及/或尿酸排泄减少所致的高尿酸血症直接相关,属代谢性疾病范畴。
痛风不仅影响人体的关节,情节严重者甚至会出现关节破坏、肾功能损害等,且常伴发高脂血症、高血压病、糖尿病、动脉硬化及冠心病等。
饮酒(啤酒与白酒),大量食用肉类、贝类等海鲜、动物内脏,饮用富含果糖饮料,剧烈运动,突然受凉,肥胖,疲劳,饮食、作息不规律,吸烟等均为痛风的危险因素。
动画:什么是痛风
2.高尿酸血症与痛风患者的膳食指导原则
《高尿酸血症与痛风患者膳食指导》(WS/T 560—2017)提出的高尿酸与痛风患者膳食指导总体原则是:应基于个体化原则,建立合理的饮食习惯及良好的生活方式,限制高嘌呤动物性食物,控制能量及营养素供能比例,保持健康体重,配合规律降尿酸药物治疗,并定期监测随诊。
1)建议选择的食物
高尿酸血症与痛风患者应选择脱脂或低脂奶类及其制品,每天300mL。蛋类,鸡蛋每天1个。足量的新鲜蔬菜,每天应达到500g或更多。鼓励摄入低GI的谷类食物。充足饮水(包括茶水和咖啡等),每天至少2000mL。
2)建议限制食用的食物
高尿酸血症与痛风患者应限制高嘌呤含量的动物性食品,如牛肉、羊肉、猪肉等;鱼类食品;含较多果糖和蔗糖的食品;各种含酒精饮料,尤其是啤酒和蒸馏酒(白酒)。总体饮酒量不宜超过 15g 酒精。
3)建议避免的食物
高尿酸血症与痛风患者应避免食用肝脏和肾脏等动物内脏、贝类、牡蛎和龙虾等带甲壳的水产品及浓肉汤和肉汁等。对于急性痛风发作、药物控制不佳或慢性痛风石性关节炎的患者,还应禁用含酒精饮料。
动画:认识各类食物的嘌呤含量
4)饮食习惯
高尿酸血症与痛风患者应建立良好的饮食习惯,进食要定时定量或少食多餐,不要暴饮暴食或一餐中进食大量肉类,少用刺激性调味料。水产品、肉类及高嘌呤植物性食物煮后弃汤可减少嘌呤量。
动画:痛风的饮食防治原则:
6.1.11 慢性阻塞性肺疾病
慢性呼吸系统疾病严重影响患者的生活质量。实施慢性呼吸系统疾病防治行动是《健康中国行动(2019—2030年)》中的第13项行动,其宗旨是引导重点人群早期发现疾病,控制危险因素,以预防疾病的发生、发展。
慢性阻塞性肺病(简称慢阻肺)是一种常见的、可预防和治疗的慢性气道疾病,其特征是持续存在的气流受限和相应的呼吸系统症状。主要症状是慢性咳嗽、咳痰、气短和呼吸困难,喘息和胸闷常见于重症或急性加重患者。2018年调查结果显示,中国40岁以上慢阻肺人群的患病率已经高达13.7%,估算患者数近1亿。慢阻肺是导致死亡的重要病因,2019年慢阻肺位居中国居民死亡原因第4位,占全国总死亡的10.6%。
1.慢性阻塞性肺疾病的危险因素
慢阻肺是可预防的。慢阻肺发病是个体易感因素与环境因素共同作用的结果,慢阻肺主要危险因素是吸烟(包括二手烟或被动接触),燃料烟雾、空气污染、职业性粉尘和化学品(蒸汽、刺激物和烟雾)、感染和慢性支气管炎等环境因素。
2.慢性阻塞性肺疾病的健康管理
慢性阻塞性肺病的治疗目标是减轻症状,改善活动能力,提高生活质量,缓解或阻止肺功能下降,阻止病情发展,降低病死率。
慢阻肺患者须戒烟,并尽量避免或防止吸入粉尘、烟雾及有害气体。
慢阻肺稳定期药物治疗用于预防和控制症状,减少加重的频率和严重程度,提高运动耐力和生命质量。非药物干预包括患者管理、呼吸康复治疗、家庭氧疗、家庭无创通气、疫苗、气道内介入、外科治疗等。



