第一节 内分泌和激素
一、激素的概念
激素是内分泌腺或内分泌细胞分泌的高效能生物活性物质,这些物质以体液为媒介,在细胞之间递送调节信息,调节特定的功能活动。人体主要的内分泌腺包括垂体、甲状腺、甲状旁腺、肾上腺、胰岛、性腺、松果体等。分散在某些组织器官的部分细胞也具有内分泌的功能,如消化道黏膜、心脏、肾、下丘脑等处的内分泌细胞。
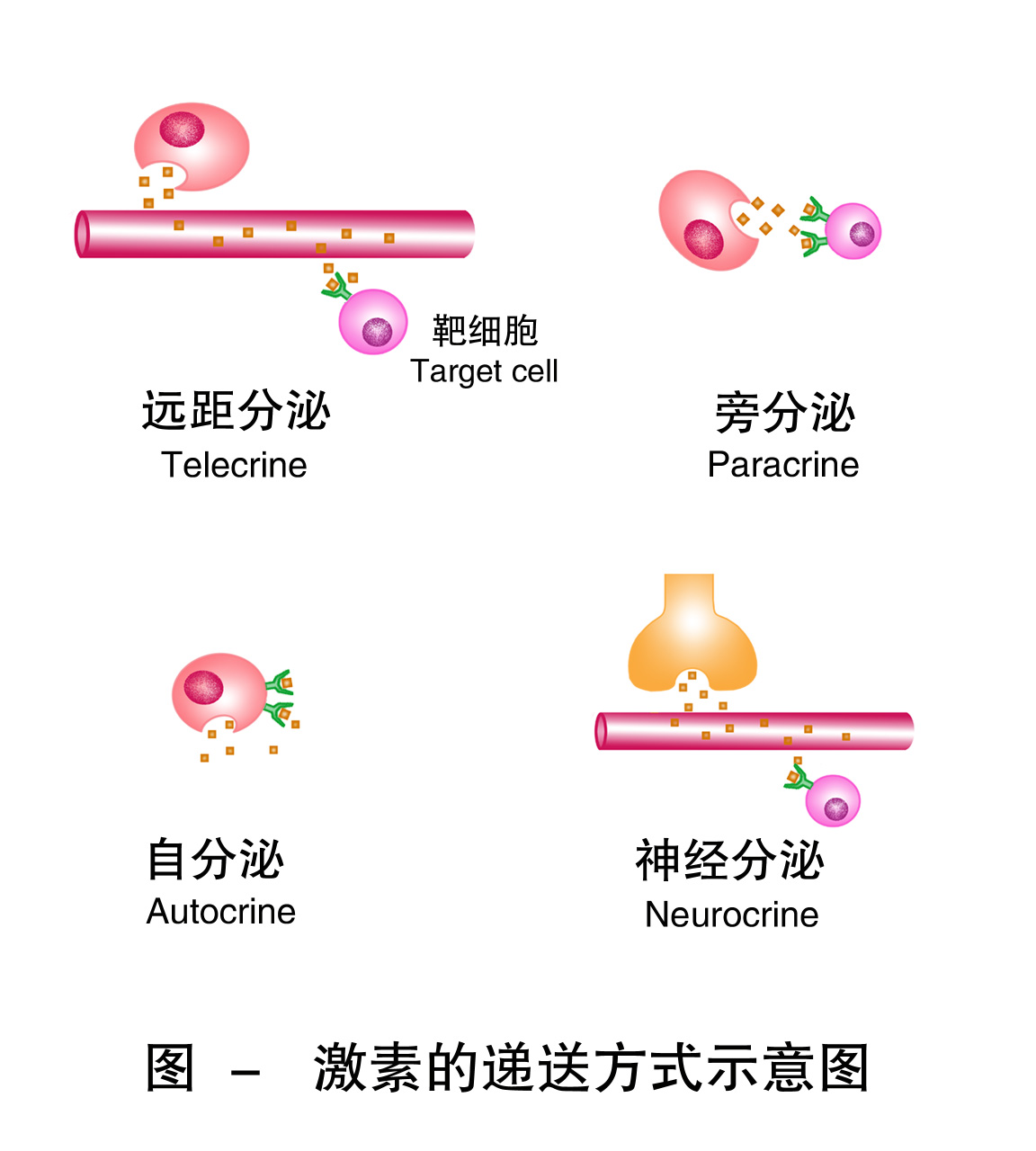
大多数激素在分泌后,先进入血液,借助血液运输到达远距离的靶器官、靶组织或靶细胞,传递调节信息,完成细胞间的通讯,这种作用方式称为远距分泌,如生长素、甲状腺激素等。有的激素分泌后通过细胞间液弥散至邻近的细胞发挥作用,称为旁分泌,如消化道内某些激素;有些激素在局部原位作用于产生该激素的细胞,称为自分泌,如胰岛素可抑制胰岛B细胞分泌胰岛素;由神经内分泌细胞分泌的神经激素通过轴浆运输至神经末梢释放,作用于靶细胞的方式称为神经分泌,如下丘脑神经元分泌的调节肽通过垂体门脉系统作用于垂体。
二、激素的生理作用
内分泌系统通过合成和释放激素发挥对机体功能活动的调节作用。
(一)维持内环境的稳态
内环境的稳态是细胞正常生命活动的基础,激素参与维持内环境稳态的各种调节,包括水电解质平衡、酸碱平衡、体温、血压调节等过程。
(二)调节机体新陈代谢
新陈代谢是生命活动的基本特征之一,多种激素在组织细胞的物质代谢、能量代谢过程中参与调节,维持机体物质和能量的平衡。
(三)维持生长发育
在机体组织细胞的生长、增殖、分化和成熟过程中,激素的调节作用非常重要,正常的激素水平确保各组织器官的生长发育过程顺利进行。
(四)维持生殖过程
激素参与了生殖器官的成熟以及生殖的整个过程,甚至参与调节妊娠和哺乳过程,保证个体生命的延续和种系的繁衍。
三、激素的分类
根据激素的化学性质,激素可分为两大类:
(一)含氮激素
包括蛋白质激素(如胰岛素、甲状旁腺激素等)、肽类激素(如下丘脑调节肽、胃肠激素等)和胺类激素(如甲状腺激素、肾上腺素、去甲肾上腺素等)。人体多数激素均属此类。含氮激素容易被消化液分解而破坏,因此临床治疗时不宜采用口服给药方式。
(二)类固醇(甾体)激素
如肾上腺皮质激素(如皮质醇、皮质酮)与性激素(如雌激素、孕激素、雄激素等)。类固醇激素不容易被消化液分解而破坏,临床可以采取口服给药方式。
四、激素的作用机制
激素对靶细胞的作用需要通过与靶细胞上相应的受体结合来实现,通过与受体的结合,启动靶细胞内一系列信号传递程序,调节细胞内功能活动状态,产生生物学效应。不同的激素,其作用机制也不相同。
(一)含氮激素的作用机制——第二信使学说
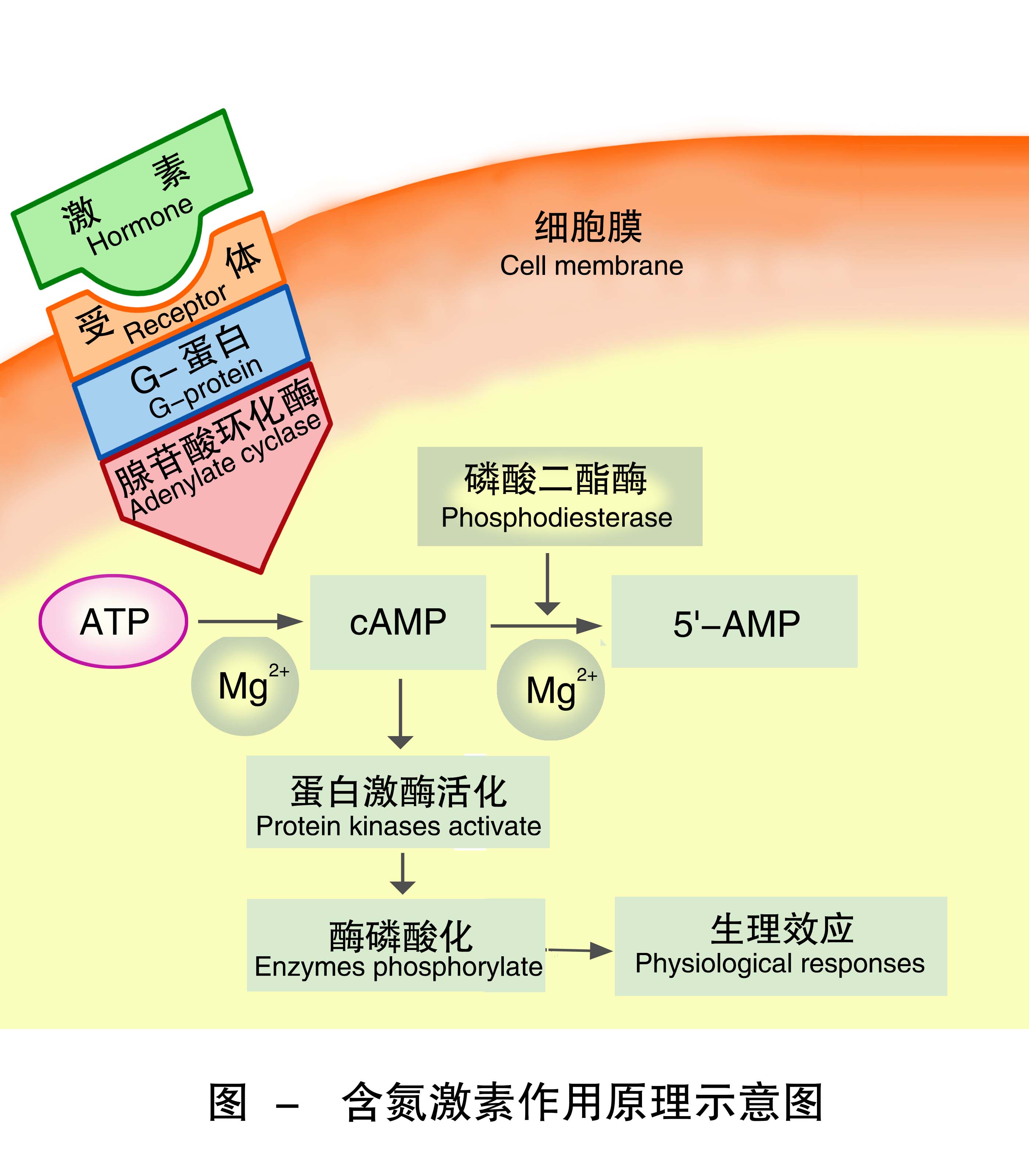
该学说认为激素作为“第一信使”随血液循环运输到靶器官或组织后,与细胞膜上特异的受体相结合,激活细胞膜上的鸟苷酸调节蛋白(简称G蛋白),G蛋白继而激活膜上的腺苷酸环化酶,在Mg2+的参与下,促使ATP转变为cAMP,cAMP作为胞内“第二信使”,激活细胞内蛋白激酶系统,使蛋白质磷酸化或脱磷酸化,从而诱发靶细胞内的生物学反应。
(二)类固醇激素的作用机制——基因调节学说
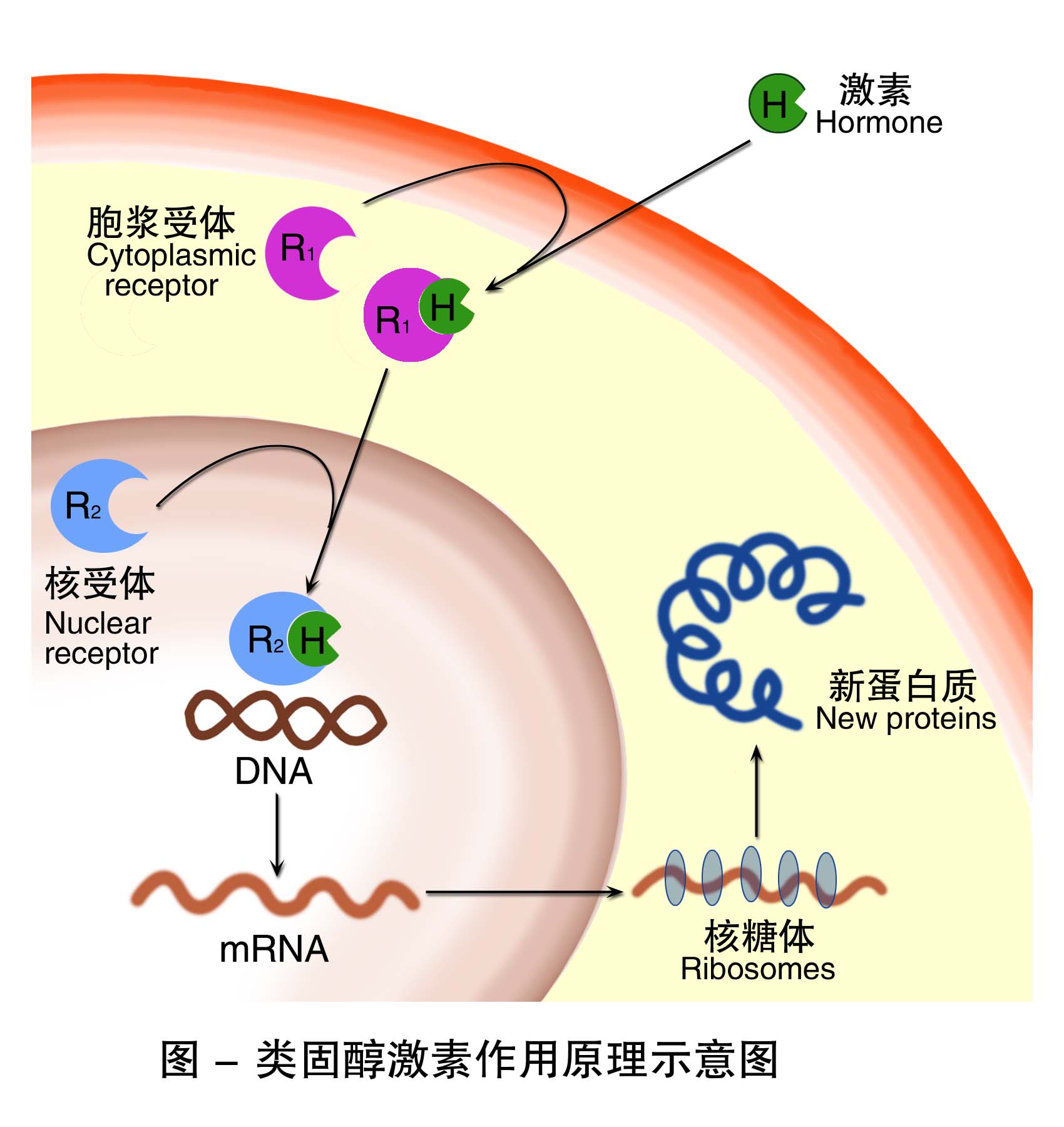
基因调节学说认为,激素需首先穿过细胞膜,与细胞质或细胞核中的相应受体结合,通过调节基因表达和转录影响细胞内的功能活动。类固醇激素多以此方式发挥作用,含氮激素中的甲状腺激素也属于此方式。类固醇激素脂溶性高,分子量小,容易扩散进入细胞内,进入细胞后先与胞质受体结合形成激素–胞质受体复合物,该复合物可以穿过细胞核膜,进入细胞核与核受体结合,转变为激素–核受体复合物,与核内靶基因上的特定片段结合,调节靶基因转录以及表达的产物,从而引起细胞生物学效应(图11-3)。
五、激素作用的一般特征
虽然不同的激素对相应靶细胞的调节效应不同,调节的机制也不尽相同。但在发挥其调节作用的过程中也表现出一些共同的特征。
(一)特异性
激素被释放出后,可以接触到多种组织细胞,但是它只对特定的组织细胞进行识别。被激素识别并能特异结合从而发挥调节作用的器官、组织和细胞,分别称为该激素的靶器官、靶组织或靶细胞,这些靶器官、靶组织或靶细胞上存在有能与相应激素特异结合的受体。激素选择性作用于靶器官、靶组织或靶细胞的特性称为激素作用的特异性。
(二)信息传递作用
激素在发挥作用时,只是作为信息传递者,将调节信息传递给靶细胞,从而启动细胞本身的一系列内在的,固有的信号转导程序,使其原有的生理生化过程增强或减弱。激素本身并不直接参与细胞的物质和能量代谢过程。在这个调节过程中,激素没有引起细胞新的功能活动,也不会提供额外的能量。
(三)生物放大作用
生理状态下血液中的激素含量很低,当激素与受体结合后,启动了细胞内一系列顺序发生的信号转导程序,逐级放大,最终形成效能极高的生物学效应。例如,1mol胰高血糖素,与受体结合后,诱发一系列的反应,最终可生成3×106mol葡萄糖,生物学效应放大约300万倍。因此,当体内某种激素分泌过多或过少时,可致该激素所调节的生理功能出现明显的异常。
(四)相互作用
内分泌系统分泌出的多种激素,其作用并不是孤立的,而是相互影响、相互关联,形成一个网络样调节系统,对于细胞生理活动的稳定具有重要的意义。激素相互作用主要表现在以下几个方面:①协同作用 表现为几种激素联合作用于某一生理过程时,产生的效应大于各激素单独效应之和。如生长激素与胰岛素都有促进生长的作用,但是只有同时发挥作用时动物体重才会有显著增长。②拮抗作用 表现为一种激素的作用对抗或减弱另一种激素的作用。如胰岛素能降低血糖,而胰高血糖素却可以升高血糖。③允许作用 某些激素本身对特定的器官、组织或细胞不能直接发挥作用,但它的存在却是另一种激素对这些器官、组织或细胞发挥生物学效应的必要基础,这种作用称为激素的允许作用。如糖皮质激素本身不能引起血管平滑肌的收缩,但只有它存在时,儿茶酚胺类激素才能更有效地发挥其强大的缩血管效应。
十、内分泌
[目的要求]
了解内分泌系统在调节主要生理过程中的作用,激素的分类、一般特征和作用机制,组织激素和功能器官内分泌。熟悉甲状旁腺激素、降钙素与维生素D3的作用,生长激素、甲状腺激素、糖皮质激素和胰岛素的分泌调节。掌握激素和允许作用的概念,下丘脑与腺垂体的机能联系,下丘脑调节肽的概念及主要作用,生长激素、甲状腺激素、糖皮质激素和胰岛素的生理作用,应激的概念。
[主要内容]
1.内分泌系统作用及其组成,激素的概念、分类、一般特征、运输方式、作用的机制和分泌的调控。
2.下丘脑与腺垂体的机能联系,下丘脑调节肽。腺垂体分泌的激素,生长素的生理作用和分泌的调节。下丘脑-神经垂体系统,血管升压素和催产素的来源及作用。
3.松果体的内分泌。
4.甲状腺激素生物合成、储存、释放、运输、代谢和生理作用,甲状腺激素的分泌调节。
5.甲状旁腺激素、降钙素与维生素D3的作用。
6.胰岛素和胰高血糖素的生理作用和分泌的调节。
7.肾上腺皮质激素种类,糖皮质激素的生理作用和分泌的调节,盐皮质激素的生理作用和分泌的调节,肾上腺雄激素的作用,肾上腺髓质激素的作用与分泌调节。
8.前列腺素、瘦素等的作用,心脏、胃肠和肾脏等的内分泌功能。
[计划学时] 6 学时
西医综合研究生入学考试《生理学》部分
十、内分泌
1.内分泌的概念;激素的概念、化学分类、作用机制和分泌调节,激素作用的一般特性。
2.下丘脑-腺垂体的功能联系,下丘脑调节肽和腺垂体激素及其功能,生长激素的生理作用和分泌调节。下丘脑-神经垂体的功能联系,血管升压素和缩宫素的生理作用。
3.甲状腺激素的合成、代谢、生理作用和分泌调节。
4.甲状旁腺激素和降钙素的生理作用和分泌调节,钙三醇的生理作用和生成调节。
5.胰岛素和胰高血糖素的生理作用和分泌调节。
6.肾上腺糖皮质激素的生理作用和分泌调节。
执业医师考试《生理学》部分
九、内分泌
1.下丘脑的内分泌功能
(1)下丘脑与垂体之间的功能联系
(2)下丘脑调节肽
2.垂体的内分泌功能
(1)腺垂体和神经垂体激素
(2)生长素的生物学作用及其分泌调节
3.甲状腺激素
(1)生物学作用
(2)分泌调节
4.与钙、磷代谢调节有关的激素
(1)甲状旁腺激素的生物学作用及其分泌调节
(2)降钙素的生物学作用及其分泌调节
(3)维生素D3的生物学作用及其生成调节
5.肾上腺糖皮质激素
(1)生物学作用
(2)分泌调节
6.胰岛素
(1)生物学作用
(2)分泌调节
Chapter XI Endocrine System
The endocrine system is one of the body's two major communications systems. It consists of all those glands that secrete hormones, which are chemical messengers carried by the blood from the endocrine glands to target cells elsewhere in the body.
Fundamental Characteristics of Hormone
Chemical structures and synthesis The amine hormones are the iodine containing thyroid hormones-thyroxin and triiodothyronine and the catecholamines (mainly epinephrine) secreted by the adrenal medulla. Most hormones are peptides and are synthesized as larger molecules that are then cleaved. Steroid hormones are produced from cholesterol by the adrenal cortex and the gonads, and by the placenta during pregnancy. The most important steroid hormones produced by the adrenal cortex are the mineralocorticoid aldosterone, the glucocorticoid cortisol, and two androgens. The ovaries produce mainly estradiol and progesterone, and the testes produce mainly testosterone.
Transport of hormones in the blood Peptide hormones and catecholamines dissolve in the plasma water, but steroid and thyroid hormones, being water-insoluble, circulate mainly bound to plasma proteins.
Hormone metabolism and excretion The liver and kidneys are the major organs that remove hormones from the plasma by metabolizing or excreting them. The peptide hormones and catecholamines are rapidly removed from the blood, whereas the steroid and thyroid hormones are removed more slowly. After their secretion, some hormones are metabolized to more active molecules in their target cells or other organs.
Mechanisms of hormone action The receptors for steroid and thyroid hormones are inside the target cells; those for the peptide hormones and catecholamines are on the plasma membrane. Hormones can cause up-regulation and down-regulation of their own receptors and those of other hormones. The induction of one hormone's receptors by another hormone increases the first hormone's effectiveness and may be essential to permiting the first hormone to exert its effects. Intracellular receptors activated by steroid and thyroid hormones combine with DNA in the nucleus and induce the transcription of DNA into mRNA; the result is increased synthesis of particular proteins. Receptors activated by peptide hormones and catecholamines utilize one or more of the signal transduction mechanisms available to plasma membrane receptors; the result is altered activity of proteins in the cell.
Control of Hormone Secretion
Types of inputs that control hormone secretion The secretion of a hormone may be controlled by the plasma concentration of an ion or nutrient that the hormone regulates, by neural input to the endocrine cells, and by a tropic hormone. The autonomic nervous system is the neural input controlling many hormones, but the hypothalamic and posterior-pituitary hormones are controlled by neurons in the brain.
Control systems involving the hypothalamus and pituitary The pituitary gland, comprising the anterior pituitary and the posterior pituitary, is connected to the hypothalamus by a stalk containing nerve fibers and blood vessels. The nerve fibers, which originate in the hypothalamus and terminate in the posterior pituitary, secrete oxytocin and vasopressin. The anterior pituitary secretes growth hormone (GH), thyroid-stimulating hormone (TSH), adrenocorticotropic hormone (ACTH), prolactin, and two gonadotropic hormones-follicle-stimulating hormone (FSH) and luteinizing hormone (LH). The anterior pituitary also produces B-lipotropin and B-endorphin along with ACTH, all being portions of the parent pro-opiomelanocortin molecule. Secretion of the anterior pituitary hormones is controlled mainly by hypothalamic releasing hormones secreted into capillaries in the median eminence and reaching the anterior pituitary via the portal vessels connecting the hypothalamus and anterior pituitary. The secretion of each releasing hormone is controlled by neuronal and hormonal input to the hypothalamic neurons producing it. In each of the three-hormone sequences beginning with a hypothalamic-releasing hormone, the third hormone exerts a long-loop negative-feedback effect on the secretion of the hypothalamic and/or anterior-pituitary hormone. The anterior-pituitary hormone may exert a short-loop negative-feedback inhibition of the hypothalamic releasing hormone(s) controlling it. Hormones not in a sequence can also influence secretion of the hypothalamic and/or anterior-pituitary hormones in the sequence.
Hormonal Influences on Growth
Growth hormone is the major stimulus of postnatal growth. It stimulates the release of IGF-I from the liver and many other cells, and IGF-I then acts locally or as a hormone to stimulate mitosis. Growth hormone also acts directly on cells to stimulate protein synthesis. Growth hormone secretion occurs mainly during sleep and is highest during adolescence. The thyroid hormones stimulate brain development during infancy and bone growth during childhood and adolescence. Insulin stimulates growth mainly during in utero life. Testosterone and estrogen stimulate bone growth during adolescence but also cause epiphyseal closure. Testosterone also stimulates protein synthesis. Cortisol, in high concentration, inhibits growth and stimulates protein catabolism.
Hormonal Influences on Blood Glucose
Hormones secreted by the pancreas regulate blood glucose; insulin promotes uptake of glucose when the supply in the blood is high; glucagon increases the level of glucose in the blood by promoting glycogenolysis, gluconeogenesis, and glucose sparing. The postabsorptive state is defined by the drop in glucose and therefore in the insulin concentration in the blood. This drop in insulin removes catabolic pathway inhibition, and glucagon secretion stimulates catabolic pathways. Stimulation of catabolic pathways begins even before food is ingested or absorbed.





