-
1
-
2 测验

药物进入机体产生作用的往往会受到许多因素的影响。除药物的体内过程外,药物方面和机体方面的诸多因素均可影响药物的作用。不仅影响药物作用的强度,甚至可改变药物作用的性质。因此,为了合理用药,以达到最大疗效和最小不良反应的目的,了解影响药物作用的因素是十分必要的。
药物方面的因素
一、药物剂量、剂型
1.剂量
药物剂量与药物效应密切相关。剂量的大小可决定药物在体内的浓度,在一定范围内,剂量越大血药浓度越高,作用也越强。
▶ 剂量过小,难以产生药理效应;剂量过大,易产生毒性反应,故临床一般采用常用量。
▶ 同一药物在不同剂量时,对机体的作用强度不同,用途也不同。
如:地西泮,在低剂量下即可产生抗焦虑作用;剂量增加,可产生镇静催眠作用;剂量再增加,则有抗惊厥、抗癫痫等作用。
▶ 在一定范围内,随着给药剂量的增加,药物作用逐渐增强;超过一定范围,随着给药剂量的增加,可产生药物的不良反应或中毒。
如:螺内酯剂量100mg,对男性乳房没有明显的影响;200mg时,乳房增大者有1/6;300mg时,乳房增大者有3/11。
处方用药应按照药典规定的剂量使用。注意处方用药不可超过每日或每单位时间最大用量(极量)。
2.剂型
一种药物常可制成多种不同的剂型。同一药物剂型不同,其吸收的速度和程度不同,生物利用度也不同。
▶ 口服给药时,液体制剂的吸收比固体制剂快,各种固体制剂吸收速度不同,如胶囊剂>片剂>丸剂。
▶ 肌内注射时,水溶液吸收>混悬剂>油剂。
▶ 控释制剂和缓释制剂可按要求缓慢释放药物,持续时间延长,减少给药次数,保持平稳的血药浓度。
▶ 靶向制剂可使药物定向分布到靶器官,可提高疗效,减少不良反应。
二、给药途径、给药时间及疗程
1.给药途径
(1)口服法;(2)注射法;(3)吸入法;(4)舌下给药和直肠给药法;(5)皮肤、粘膜给药法
◆ 常用的给药途径:门诊、口服、急救、注射。给药途径可直接影响药物的作用。对大多数药物而言,给药途径不同,药物效应出现的快慢和强弱不同。静注>吸入>舌下给药>肌注>皮下注射>口服>直肠>皮肤给药
对少数药物来说,给药途径不同,有时会使药物效应发生质的变化。因此,临床用药应根据病情需要和制剂特点选择适当的给药途径。
如:硫酸镁口服给药具有导泻和利胆作用,而注射给药则产生抗惊厥和降压作用。
2.给药次数及时间
(1)用药的次数:应根据病情需要和药物在体内 消除速度而定,一般以药物的半衰期为参考依据。肝、肾功能不全时,应适当调整给药间隔时间。
(2)给药的时间:不同药物选择合适的用药时间对增强药效、减少不良反应有重要意义。一般来说,饭前给药有利于药物吸收,起效快。
▶ 刺激性大的药物宜饭后服用。
▶ 催眠药应在睡前服用;
▶ 助消化药宜在饭前或饭时服用;
▶ 驱肠虫药宜空腹服用。
机体在昼夜24小时的不同时间对药物的敏感性有差异
▶ 硝酸甘油抗心绞痛的作用是上午强而下午弱,故早上给药疗效好;
▶ 哌唑嗪治疗高血压患者,上午给药较易引起体位性低血压,晚上用药这种现象较少发生;
▶ 皮质激素的分泌有昼夜节律性,分泌高峰在上午8小时左右。长期服用激素的患者,在早晨一次给药对肾上腺皮质分泌的抑制作用最小。
3.用药疗程
用药疗程是指为达到一定的治疗目的而连续用药的时间。疗程长短主要取决于病人的病情及病程,一般在症状消失后即可停药。当用抗菌药物治疗某些感染性疾病时,为了巩固疗效和避免耐药性产生,往往在症状消失以后尚需保留一定时间用药。一般对毒性大或消除慢的药物,临床常规定一日的用量和疗程,以避免蓄积中毒。
三、联合用药与药物相互作用
1.联合用药
两种或两种以上的药物同时或先后使用称为联合用药或配伍用药。
(1)结果:
▶ 协同作用:药物联合使用时其药理作用增强
▶ 拮抗作用(对抗作用):药理作用减弱。
(2)目的:
▶ 提高疗效
▶ 减少不良反应
▶ 防止病原体产生耐药性
2.药物相互作用
药物相互作用是指同时或先后使用两种或多种药物时,而引起的药物效应或毒副作用的变化。药物相互作用可能使药效加强或不良反应减小,是联合用药的目的;药物相互作用也可能使药效降低或药物毒性加强,此为不良的药物相互作用,是联合用药时应注意避免的。
(1)药动学的相互作用
主要通过影响血药浓度达到效应。
吸收:如铁剂可与四环素类药物形成可溶性难解离的络合物,互相影响吸收。
影响分布:如阿司匹林、对乙酰氨基酚或保泰松与华法林合用时,可将华法林从血浆蛋白结合位点上置换下来,使其血中游离型浓度增高,抗凝作用增强甚至导致出血反应。
影响代谢:如苯巴比妥为药酶诱导剂,与华法林合用时,可使华法林的代谢加快而抗凝作用减弱。
影响排泄:如丙磺舒与青霉素合用时,可减少后者的分泌排泄,从而延长其作用时间。
(2)药效学相互作用
①协同作用指两药联合应用,使原有的药效增强。
相加作用:如阿司匹林与对乙酰氨基酚合用;β受体拮抗药阿替洛尔与利尿药氢氯噻嗪合用;
增强作用:SMZ+TMP,作用明显,延缓耐药性产生;
增敏作用:如呋噻米可使血钾降低,从而使心肌对强心苷的作用敏感,易引起心脏毒性反应。
注:协同作用可使疗效增强,有时也会使毒副作用增加,如链霉素与肌松药合用时,可加强或延长肌松药的作用,甚至引起呼吸麻痹。故在利用药物协同作用时应注意趋利避害。
②拮抗作用指联合用药后使原有的效应减弱。
药理性拮抗:是指一种药物与特异性受体结合后,阻止激动剂与其受体结合。如β受体拮抗药普萘洛尔可拮抗异丙肾上腺素的β受体激动作用;
生理性拮抗:是指两个激动剂分别作用于生理作用相反的两个特异性受体。如组胺可作用于H1组胺受体,引起支气管平滑肌收缩,血管扩张、通透性增加,引起血压急剧下降甚至发生休克;肾上腺素可激动β肾上腺素受体,使支气管平滑肌松弛,血管收缩,可迅速缓解休克。
还有生化性和化学性拮抗,临床上多将药物间的协同作用用于增强疗效,而采用拮抗作用减少药物毒副作用或解救药物中毒。
(3)配伍禁忌
药物在体外配伍时发生的物理或化学性相互作用,出现混浊、变色、沉淀、分解等以至药效降低、失效或毒性增强的现象。
如:去甲肾上腺素或肾上腺素在碱性溶液中氧化失效;
红霉素在生理盐水中易析出结晶沉淀,其只能置于葡萄糖溶液中作静脉滴注;
青霉素在葡萄糖溶液中不稳定,其代谢物易引起过敏反应。
在配制药物或配伍用药时应认真查对“药物配伍禁忌表”, 以避免产生配伍禁忌。
四、反复用药
1.耐受性
耐受性是指在连续用药后,机体对药物的敏感性降低而导致药效减弱,需增加剂量才能产生原有效应的现象。如连续应用苯巴比妥、麻黄碱及硝酸甘油等药物易产生耐受性。在短时间内连续用药数次,机体即产生耐受性称为快速耐受性。如麻黄碱静脉注射数次后升压效应逐渐消失。有时机体对某药产生耐受性后,对另一种药物的敏感性也降低,称为交叉耐受性。
2.耐药性
耐药性又称为抗药性,是指病原体或肿瘤细胞对化学治疗药物敏感性降低的现象。耐药性产生主要是由于病原体与药物反复接触后基因变异所致。抗菌药物的广泛应用尤其是滥用是导致病原体产生耐药性的直接原因。防止耐药性的产生和传播是临床治疗面临的重要而又棘手的问题。
3.依赖性
依赖性是指连续应用某些药物后,用药者表现出一种强迫性连续或定期应用该药的行为和其他反应。药物依赖性可分为两种类型:
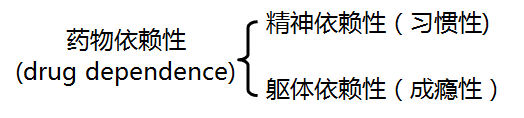
(1)精神依赖性又称心理依赖性,曾称为习惯性。指用药后产生愉快满足的感觉,使用者在精神上渴望周期性或连续用药,以获得满足感。这类药品多被列为“精神药品”,必须加强管理,合理使用。较易产生精神依赖性的主要是作用于中枢神经系统的药物。
(2)躯体依赖性又称生理依赖性,曾称为成瘾性。由于反复用药造成的一种躯体依赖状态,若中断用药可导致严重的生理功能紊乱,引起戒断综合征。具有躯体依赖的药品称为麻醉药品,如阿片类强镇痛药和毒品海洛因等。麻醉药品的滥用对用药者和社会具有极大的危害性。属于麻醉药品的生产、使用都受到国家药品法规的严格控制。
药物滥用是指无病情根据的大量长期的使用药物,尤其是自我应用麻醉药品,这是造成药物依赖性的主要原因。
机体方面
机体的年龄、性别、个体差异及病理状态等均会影响药物的作用。
一、年龄
成年人:18~60岁
老年人:器官(肝肾)功能减弱,血浆蛋白含量降低,药物消除能力降低,对药物的敏感性增加。
儿童:各种生理机能和自身调节机制都不完善,对药物的代谢能力和排泄能力较差,敏感性较高,易
发生毒性反应。

二、性别
▶ 在生理功能方面,女性有月经、妊娠、哺乳期等特点,用药时应注意。
▶ 月经期和妊娠期应禁用作用强烈的泻药和抗凝血药,以免引起月经过多、流产、旱产或出血不止。
▶ 妊娠期禁用有致畸作用的药物,如抗肿瘤药、苯妥英钠、激素等。
▶ 临产前禁用吗啡,以免抑制胎儿呼吸。
▶ 哺乳期应注意有些药物如吗啡、阿托品、氯霉素、异烟肼等可进入乳汁影响乳儿。
三、个体差异
有少数人会出现与多数人在性质(质)和强度(量)明显差异的反应。产生个体差异的原因很多,其中作用强度上的差异,主要与药物药动学过程存在差异有关;而作用性质上的差异,主要与遗传因素有关。

四、病理状态
如严重营养不良导致低蛋白血症,可使药物与血浆蛋白的结合率降低,游离型药物浓度增高,作用增强甚至引起毒性反应;肝肾功能不良,可使代谢、排泄减慢,持续时间延长,易致蓄积中毒。
五、心理因素
病人心理活动可对药效产生影响。研究表明,安慰剂可对头痛、失眠、心绞痛、术后疼痛、神经官能症等获得30%~50%的疗效。疾病性质、制剂颜色、包装、价格以及医务人员的语言、行为、态度等,也在一定程度上影响药物的治疗效果。
案例1分析:
患者男性,80岁,有肝脏疾病、吸烟史。现服用氨茶碱100mg/次, 3次/天,治疗慢性阻塞性肺病,同时给予西咪替丁300mg/次,1次/天,治疗消化性溃疡。
为简化服药方法,自行将氨茶碱改为200mg/次,2次/天。4天后,出现头痛、恶心、呕吐等症状,到急诊室治疗。医生增加西咪替丁的用量,300mg/次,4次/天。三天后,又因恶心、呕吐和精神错乱入院。入院后,出现痉挛,收缩压60mmHg,房颤、室性心动过速,胸部X光片诊断为肺气肿。经系列药物对症治疗血压仍低下,后因心动过缓死亡。
讨论:该患者用药是否合理?导致患者死亡的原因是什么?
案例2分析:
该患者的用药方法存在问题,一是患者为80岁老人、肝脏疾病等,表明该患者肝、肾功能低下,对药物消除能力低;二是西咪替丁为肝药酶抑制剂,当将其与氨茶碱(安全范围小、较易引起毒性反应)合用后,导致氨茶碱代谢受抑,血药浓度过高而致心血管毒性反应。
因此,在用药时应充分考虑患者的机体状况,还应注意药物的相互作用,避免药物过量导致毒副反应。
合理用药原则
学习药理学的一个重要作用,指根据疾病种类、患者状况,利用药理学理论选择最佳的药物及其制剂,制定或调整给药方案,达到安全、有效、经济地使用药物,防治疾病的目的。用药时,要求充分发挥药物的疗效而避免或减少不良反应的发生。应注重近期疗效和远期疗效的关系,即用药控制症状,促进机体康复的同时,必须对患者的生存质量和(或)延长寿命有益。
1明确诊断,选药时需要权衡疗效与不良反应的利弊、从用药指征和药物经济学等角度,综合考虑患者用药的适应证、禁忌证和经济承受能力。
2.根据药理学特点选药,尽量使用“高效、低毒、价廉和易用”的药物。在需要合并用药时,应发挥有益的药物协同作用,避免采用多种药物进行不合理预防给药的疗法,防止诱发耐药性、引起有害的药物相互作用和浪费药物。
3.了解并掌握各种影响药效的因素,用药应该因人、因地、因时和病情而定。尤其要注意个体的差异性,做到用药个体化。
4.对因对症治疗并重,在采用对因治疗、对症治疗的同时还要注重支持疗法。如在严重的细菌感染性休克的治疗时,要综合使用抗菌、抗休克和维持营养、呼吸、循环等重要生命指征的支持疗法。
5.始终对患者负责,在治疗过程中,必须严密观察药物的疗效和患者的反应,及时调整剂量或药物治疗方案。