第二节 机体抗肿瘤的免疫效应机制
机体的免疫功能与肿瘤的发生发展密切相关。当宿主免疫功能低下或受抑制时,肿瘤发病率增高,而在肿瘤进行性生长时,肿瘤患者的免疫功能也会受到肿瘤的抑制,两者互为因果,双方各因素的消长直接影响肿瘤的发生和发展。
一、宿主对肿瘤的免疫应答特点
机体抗肿瘤免疫应答的产生及其强度不仅取决于肿瘤免疫原性,还受到宿主免疫功能和其他因素的影响。尽管肿瘤细胞可表达肿瘤抗原,但肿瘤患者产生的抗肿瘤免疫应答常不能有效清除肿瘤细胞,表明由肿瘤抗原诱导的免疫应答缺乏特异性或不足以清除肿瘤。肿瘤细胞的组织来源和发生方式各异导致其免疫原性的强弱有较大差别,故诱导的抗肿瘤免疫应答也有差异。机体针对肿瘤抗原可诱导抗肿瘤固有免疫应答和适应性免疫应答。固有免疫应答发挥了第一线抗肿瘤作用,而适应性免疫应答发挥更为重要的特异性抗肿瘤作用。一般认为细胞免疫是抗肿瘤免疫的主力,体液免疫通常在某些情况下起协同作用,因此宿主对肿瘤的免疫效应是细胞免疫和体液免疫的综合结果。
二、机体抗肿瘤的主要免疫效应机制
(一)免疫效应细胞的抗肿瘤作用
适应性免疫效应细胞包括CD8+CTL、CD4+Th1 和固有免疫细胞包括NK、巨噬细胞、γδT、NKT细胞等均参与了机体的抗肿瘤作用。其中,CTL和Th1 免疫应答发挥的抗肿瘤效应更为关键。
1.T细胞介导的特异性抗肿瘤免疫
(1)CTL的抗肿瘤作用 CTL是抗肿瘤免疫的主要效应细胞。凋亡或坏死的肿瘤细胞释放抗原,被APC包括DC等摄取后加工和提呈给CD4+T或CD8+T细胞,导致这两类T细胞的活化和增殖。当肿瘤细胞高表达共刺激分子时,可直接将抗原提呈给CD8+T 细胞,刺激其合成IL-2,增殖分化为对肿瘤细胞具有特异性杀伤作用的CTL.此途径称为CD8+T细胞的直接激活;当肿瘤细胞不表达或低表达共刺激分子时CD8+T细胞还需活化的CD4+Th的辅助,此为CD8+T细胞的间接激活。
CTL主要通过两条途径对突变细胞或肿瘤细胞进行特异性杀伤,一是穿孔素-颗粒酶途径,二是Fas-FasL 和TNF-TNFR途径或称死亡受体途径。
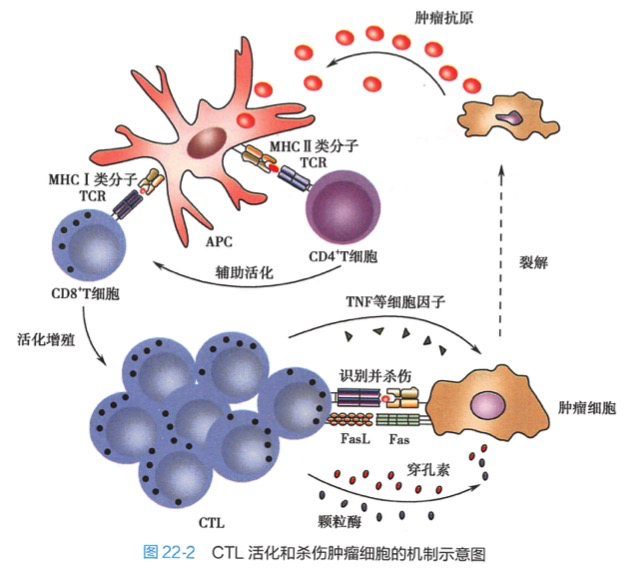
(2)Th细胞的抗肿瘤作用 CD4Th细胞不仅在CD8+CTL激活中起重要辅助作用,本身也能产生细胞因子和趋化因子间接参与抗肿瘤免疫效应。趋化因子能招募CTL和巨噬细胞等到肿瘤局部发挥效应:IFN可激活巨噬细胞、增强其对肿瘤细胞的吞噬和杀伤作用:TNF能直接诱导肿瘤细胞凋亡并诱导肿瘤血管坏死等。CD4+Th1 细胞也可直接杀伤肿瘤细胞。
2.固有免疫细胞的抗肿瘤效应 固有免疫细胞也是抗肿瘤的重要效应细胞,包括NK、巨噬细胞、γδT 和NKT 细胞等。
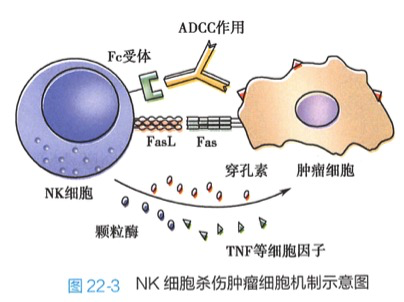
(1)NK细胞的抗肿瘤作用:NK细胞是早期抗肿瘤的重要细胞,是抗肿瘤的第一道防线。NK细胞在趋化因子作用下迁移至肿瘤局部。由于突变细胞或肿瘤细胞表面的 MHCI类分子缺失或降低,不能与 NK 细胞表面的抑制性受体(killer inhibitory receptor,KIR)结合,不启动杀伤抑制信号;但其表面糖类配体可与NK表面的活化性受体(killer activation receptor,KAR)结合,从而激活 NK 细胞并发挥杀伤效应。NK 细胞可通过四种方式杀伤靶细胞,包括 ADCC、Fas/FasL途径、穿孔素-颗粒酶途径和通过释放 TNF 等细胞因子杀伤靶细胞。
(2)巨噬细胞的抗肿瘤作用:巨噬细胞在肿瘤免疫中具有双重作用。一方面,巨噬细胞作为专职性APC 通过提呈肿瘤抗原诱导特异性抗肿瘤免疫应答,活化巨噬细胞可非特异吞噬,或通过ADCC杀伤肿瘤细胞,还可通过分泌TNF、NO等细胞毒性因子间接杀伤肿瘤细胞。另一方面,巨噬细胞可被肿瘤细胞分泌的某些因子驯化,成为免疫抑制性肿瘤相关巨噬细胞(TAM),能促进肿瘤的发展。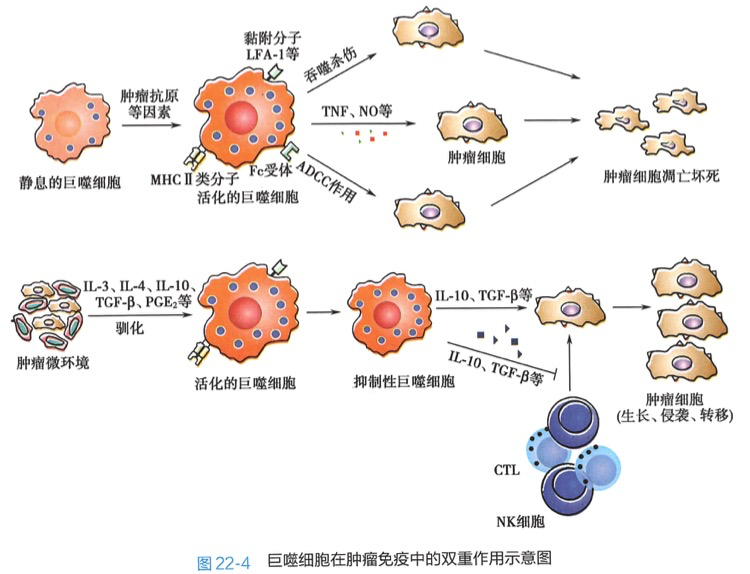
(二)免疫效应分子的抗肿瘤作用
免疫细胞产生的免疫分子以及一些酶类分子等也参与了机体的抗肿瘤作用。
1.抗体在抗肿瘤免疫中的作用 肿瘤细胞因表达肿瘤抗原而能激活B细胞分泌具有抗肿瘤作用的抗体。这些抗体可通讨如下机制发挥抗肿瘤作用:1)激活补体系统溶解肿瘤细胞;2) IgG可介导巨噬细胞、NK细胞发挥ADCC效应;3)抗体的调理吞噬作用;4)抗体封闭肿瘤细胞上的某些受体,如封闭肿瘤细胞表面转铁蛋白受体,抑制肿瘤细胞生长。
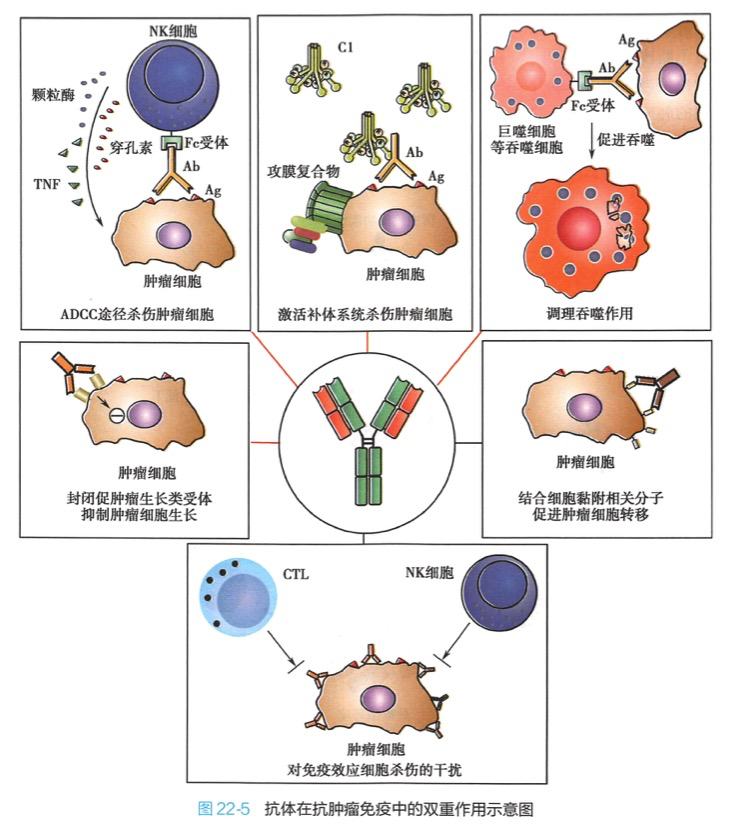
由于肿瘤抗原的免疫原性较弱,肿瘤患者体内自然产生的抗体不是抗肿瘤免疫的重要效应因素。相反,在某些情况下,肿瘤特异性抗体反而会干扰特异性肿瘤细胞杀伤作用,这种具有促进肿瘤生长作用的抗体被称为增强抗体(enhancing antibody)。此外,抗体还可使肿瘤细胞的黏附特性改变或丧失,从而促进肿瘤细胞转移。
2.其他免疫效应分子在抗肿瘤免疫中的作用 IFN、TNF等细胞因子、补体分子以及名种酶类也具有非特异性的抑制或杀伤肿瘤细胞的作用。