-
1
-
2 拓展资料
![]()
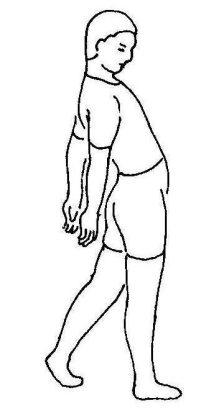
(1)臀大肌肌力减弱者,患侧足跟着地后,腹肌和脊柱旁肌群立即收缩将髋关节向后拽。
(2)为了使身体的重力线落在髋关节轴的后方而将髋关节锁定于伸展位,躯干在整个站立相始终保持后倾,同时肩关节后撤,从而形成:
(3)“挺胸凸腹”的臀大肌步态。
(3)“鹅步”
![]()
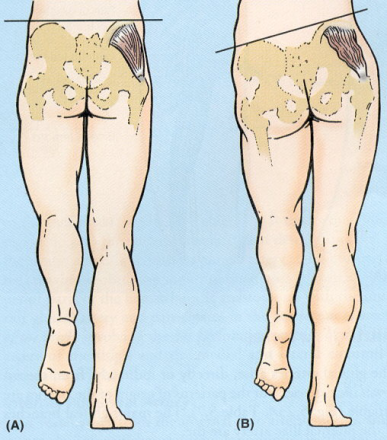
(1)臀中肌麻痹时,髋关节侧方稳定受到影响。
(2)一侧臀中肌完全瘫痪者于站立相时,患者躯干侧弯(向患侧),同时患侧肩关节下沉,以免健侧骨盆下降过多,维持平衡。在摆动相膝关节和踝关节屈曲增加。
(3)“鸭步”
![]()
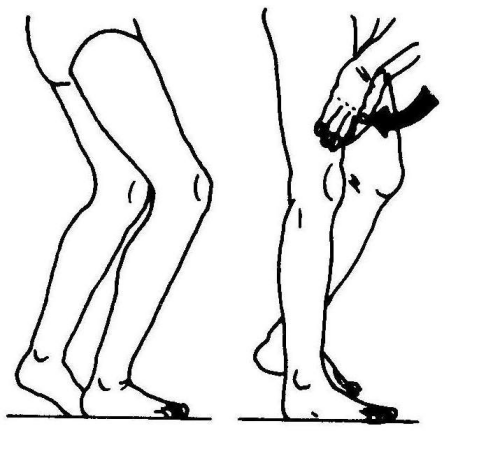
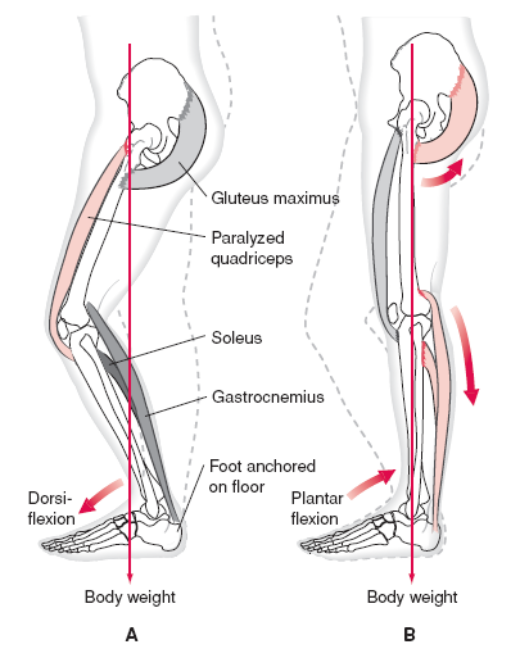
(1)股四头肌麻痹者,患侧站立相伸膝稳定性受到影响。
(2)足跟着地后,膝被动伸直(臀大肌代偿),造成膝反张
(3)伸髋肌无力时,患者需用手按压,使膝伸直
![]()
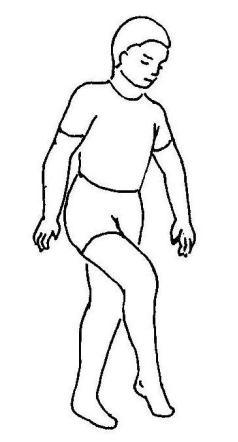
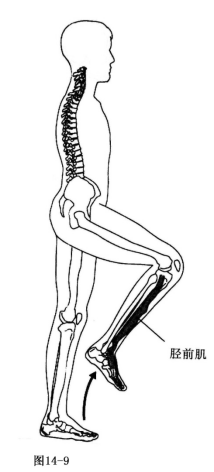
(1)踝关节背屈肌麻痹时,踝关节于整个迈步相过程中呈跖屈,即表现为足下垂.
(2)首次着地方式异常,即足跟着地消失而代之以足尖着地或全足底同时着地。
(3)为了使足尖离地,保证足廓清动作的完成,患者需要通过高抬患肢(过度屈曲髋、膝关节)进行代偿,其动作犹如跨越门槛,故称为跨阈步态 。
![]()
该步态系由各种原因引发关节承重能力下降,致使患肢承重能力显著降低,支撑相中期时间显著缩短。健侧步长缩短,双支撑相延长,上身摆动幅度增大,一般偏向健侧。

![]()
(1)双下肢长度差>62.5px,短腿于支撑相时同侧骨盆下降,使躯干向短腿侧倾斜,肩部下掣;对侧下肢为代偿对侧高度的不足,髋、膝关节过度屈曲,肩抬高,完成摆动相动作。
(2)如果双下肢长度差>100px,对侧下肢的代偿不足,迫使短腿侧常以足尖点地行走(跳跃步态)。
![]()
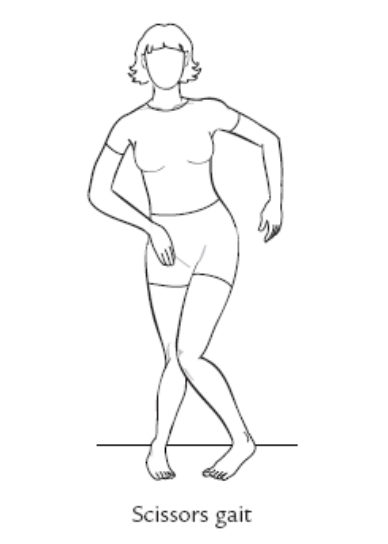
(1)由于髋关节内收肌群痉挛,行走时迈步相下肢向前内侧迈出,双膝内侧常相互摩擦碰撞。
(2)胫骨后肌、踝关节跖屈肌、内翻肌痉挛时,首次着地方式为足尖着地;
(3)髋、膝关节屈曲角度代偿性加大。
![]()
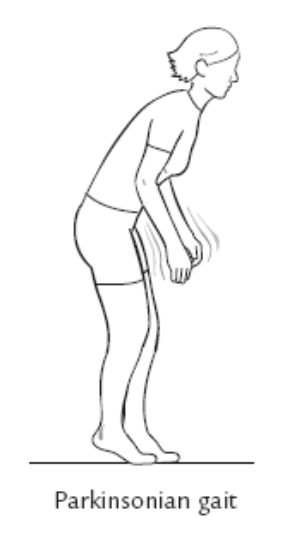
(1)步行启动困难。
(2)双下肢交替迈步动作消失、躯干前倾、髋膝关节轻度屈曲、踝关节于迈步相时无屈曲、足擦地而行。
(3)小步幅快速向前行走,不能随意向前或转向,呈现前冲或慌张步态。
![]()
(1)双上肢外展,步宽过宽,高抬腿,足落地沉重。
(2)呈曲线或“Z”形先线前进。
(3)又称酩酊步态或醉汉步态。
![]()
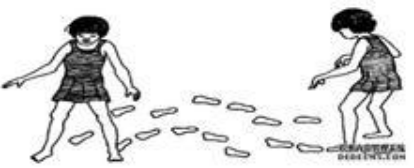
(1)步行速度缓慢
(2)首次着地方式改变(踝关节跖屈)
(3)不对称步态
(4)站立相时间缩短
(5)画圈步态
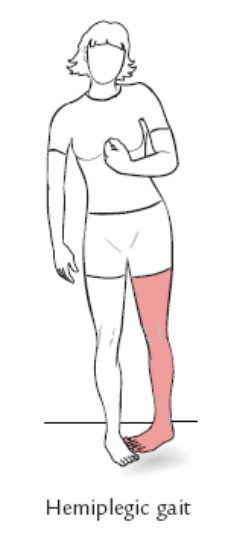
偏瘫患者步行特点:
(1)步长:偏瘫患者的步长小于正常者。
(2)步频 :明显小于正常人。
(3)步速:小于正常人的步速。偏瘫患者的步速为20.2 m/min --28.4 m/min(0.34m/s-0.47m/s)
(4)双腿支撑相:绝对时间都延长 ,所占百分比都增大,原因是双腿支撑相时间延长可增加步态稳定性。