-
1
-
2 视频
第三节 肿瘤的免疫逃逸机制
虽然免疫监视学说推动了肿瘤免疫学理论的发展,但有一定的局限性,因为它忽视了其他机体因素(例如神经内分泌等)在肿瘤发生发展中的作用。目前倾向于承认机体的免疫监视对于某些肿瘤(如病毒诱导的肿瘤)有一定的控制作用。在机体抗肿瘤免疫应答的作用下,许多肿瘤仍能在机体内进行性生长,表明肿瘤细胞能够逃避宿主免疫系统的攻击,或是通过某种机制使机体不能产生有效的抗肿瘤免疫应答。肿瘤的免疫逃逸机制相当复杂,涉及肿瘤细胞本身、肿瘤生长的微环境和宿主免疫系统等多个方面,虽有多种学说,但尚无令人满意的解释。
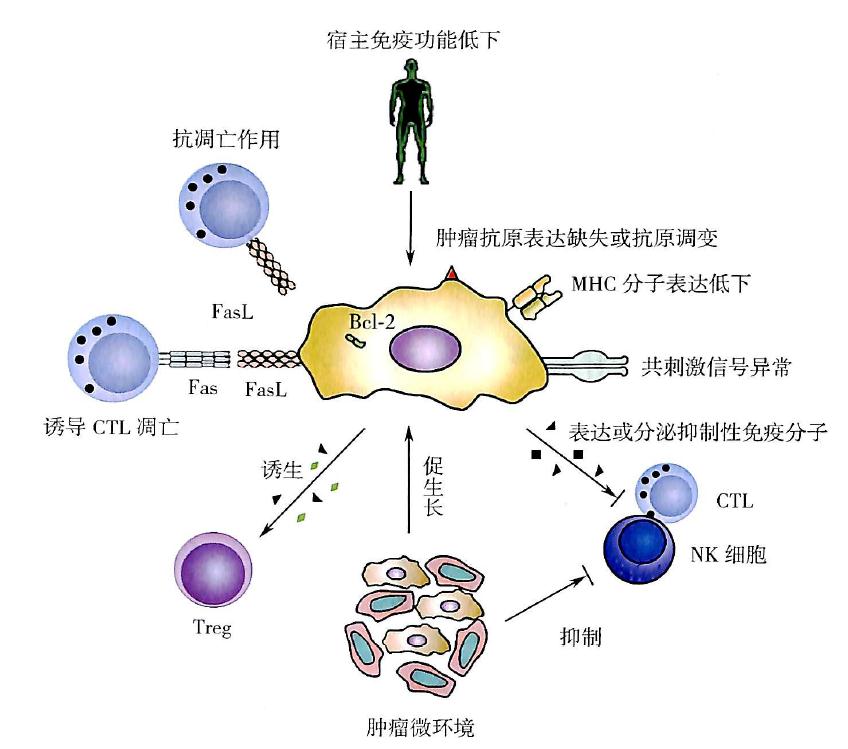
肿瘤免疫逃逸机制示意图
一、肿瘤细胞所具有的逃避免疫监视的能力
突变细胞在机体内生长和增殖的过程中,部分免疫原性较强的细胞被机体的免疫系统所识别和杀伤,部分突变细胞通过多种机制逃避免疫系统的识别和清除,导致肿瘤的形成。肿瘤细胞能通过自身的改变适应机体的内环境,不仅不能诱导机体产生有效的免疫应答反应,而且能够抵抗免疫系统的清除。
1.肿瘤细胞免疫原性微弱 某些肿瘤细胞表达的抗原与正常蛋白差别很小,故免疫原性弱,无法诱发机体产生足够强度的抗肿瘤免疫应答清除肿瘤细胞。
2.抗原调变(antigenicmodulation) 抗原调变指在机体抗肿瘤免疫的压力下,某些肿瘤细胞表达抗原减少或丢失,从而使肿瘤细胞逃避免疫细胞的识别和杀伤的现象。
3.肿瘤细胞MHCⅠ类分子表达低下 肿瘤细胞大多表达MHCⅠ类分子缺陷或表达功能低下,致使肿瘤细胞不能或弱提呈肿瘤抗原,无法诱导CTL活化和杀伤肿瘤细胞。
4.肿瘤细胞共刺激信号异常 尽管某些肿瘤细胞可表达肿瘤抗原,具有一定的免疫原性(可提供T细胞活化的第一信号),但其很少表达CD80和CD86等共刺激分子,却表达PD-L1等负共刺激信号,因而不能为T细胞活化提供有效的第二信号,也就无法有效诱导抗肿瘤免疫应答;T细胞的失能使机体对肿瘤产生免疫耐受。
5.肿瘤细胞表达或分泌免疫抑制分子 包括能促进肿瘤细胞生长的表皮细胞生长因子以及具有强大的免疫抑制作用、可抑制机体产生抗肿瘤免疫应答的TGF-β(膜结合型和分泌型)、IL-10等
6.肿瘤细胞的抗凋亡作用 肿瘤细胞可高表达多种抗凋亡分子(如Bcl-2),不或弱表达Fas等凋亡诱导分子,从而抵抗CTL等诱导的凋亡,逃避杀伤效应。
7.某些肿瘤细胞表面可表达FasL和抑制性分子,诱导肿瘤特异性T细胞凋亡和抑制T细胞的活化与增殖。
8.肿瘤细胞还可通过主动诱导荷瘤机体产生Treg和髓源性抑制细胞(myeloid-derived suppressor cell, MDSC)抑制机体的免疫应答。
二、肿瘤微环境的作用
机体内突变的细胞如果居于适宜其生长的微环境内,便会不断生长和增殖而形成肿瘤,此微环境即为肿瘤微环境。肿瘤微环境内有能抑制肿瘤细胞生长、增殖的多种成分比如免疫效应细胞和免疫效应分子;也有能够促进肿瘤细胞生长、增殖和转移的多种成分,包括各种免疫抑制性细胞如调节性T细胞、肿瘤相关巨噬细胞、髓源性抑制细胞等以及一些免疫抑制分子。这些免疫抑制细胞和分子部分来源于身体其他部位,部分是由肿瘤细胞分泌的免疫抑制因子诱导产生。肿瘤与微环境之间既相互依存,又相互促进,也存在相互拮抗和相互斗争。之所以在某些个体形成了肿瘤,重要的原因之一是肿瘤微环境促进了肿瘤细胞的生长并保护了肿瘤细胞使其免受免疫效应细胞等的清除。
三、宿主免疫功能的影响
宿主免疫功能的高低也是肿瘤细胞能否实现免疫逃逸的关键。宿主由于某些原因处于免疫功能低下的状态,如长期服用免疫抑制剂、HIV感染等;宿主抗原提呈细胞功能低下或缺陷;宿主体内存在一定量的“增强抗体”或“封闭因子”。这些都有助于肿瘤逃避宿主免疫系统的攻击。肿瘤也能导致宿主免疫功能低下或免疫抑制,从而在免疫应答诱导和效应的多个环节上进一步抑制机体抗肿瘤免疫应答。


